高尚医学影像诊断中心 病例
01 病史摘要
郭某,男,14 岁,因癫痫发作多年,前来就诊。
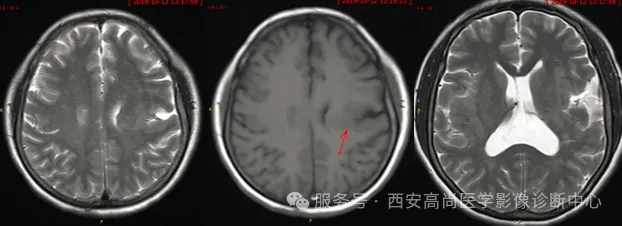
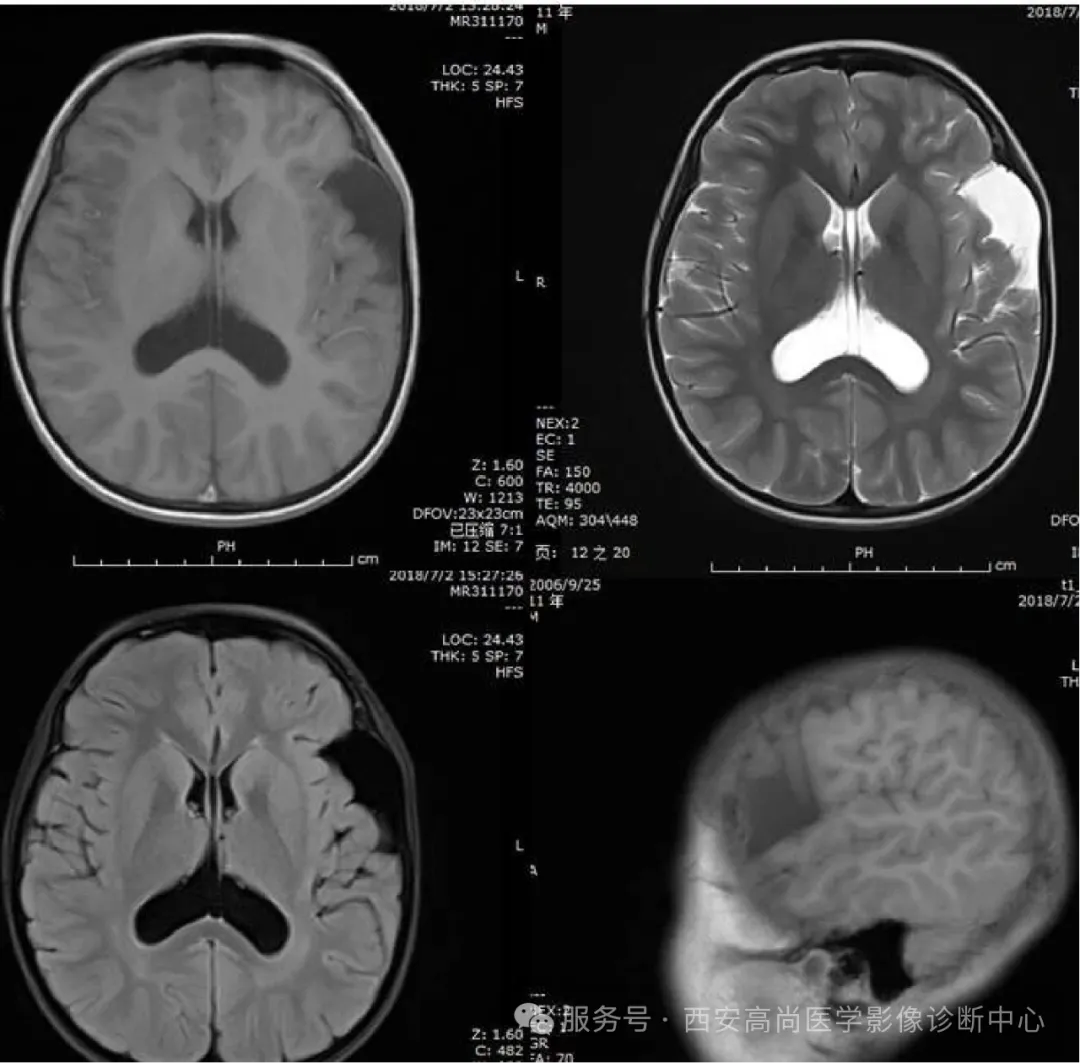
02 MR 影像图
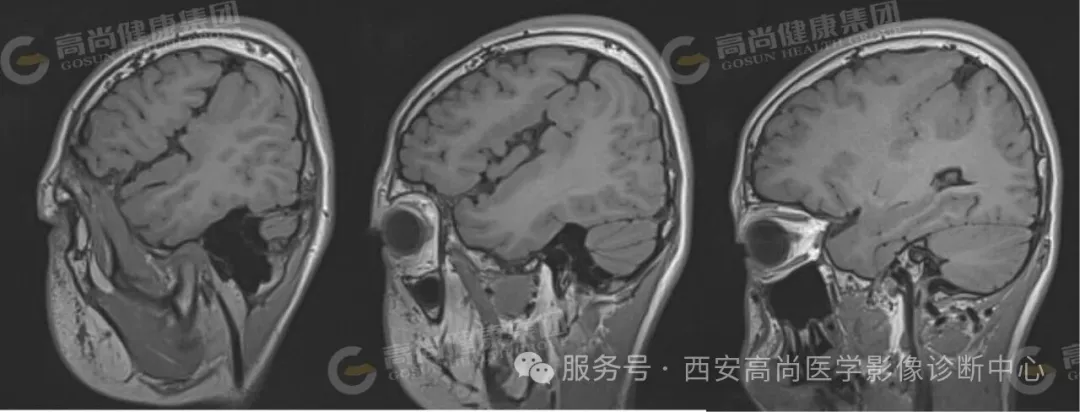
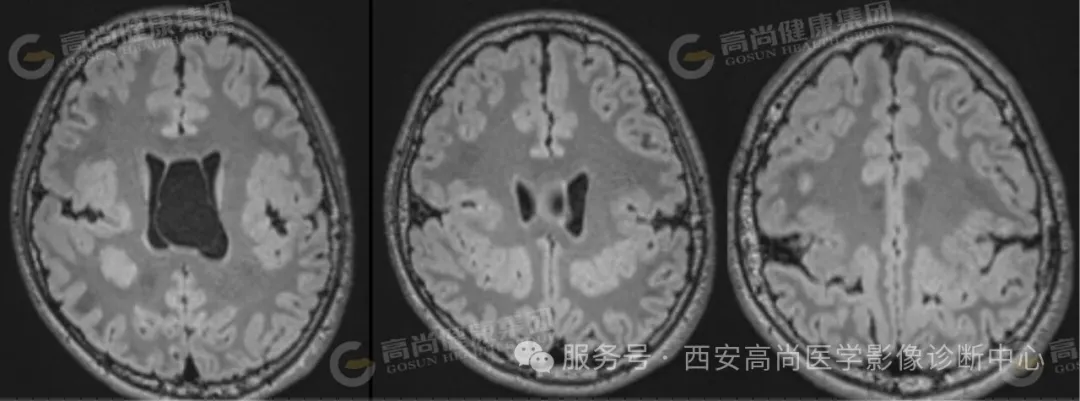
03 图像所见
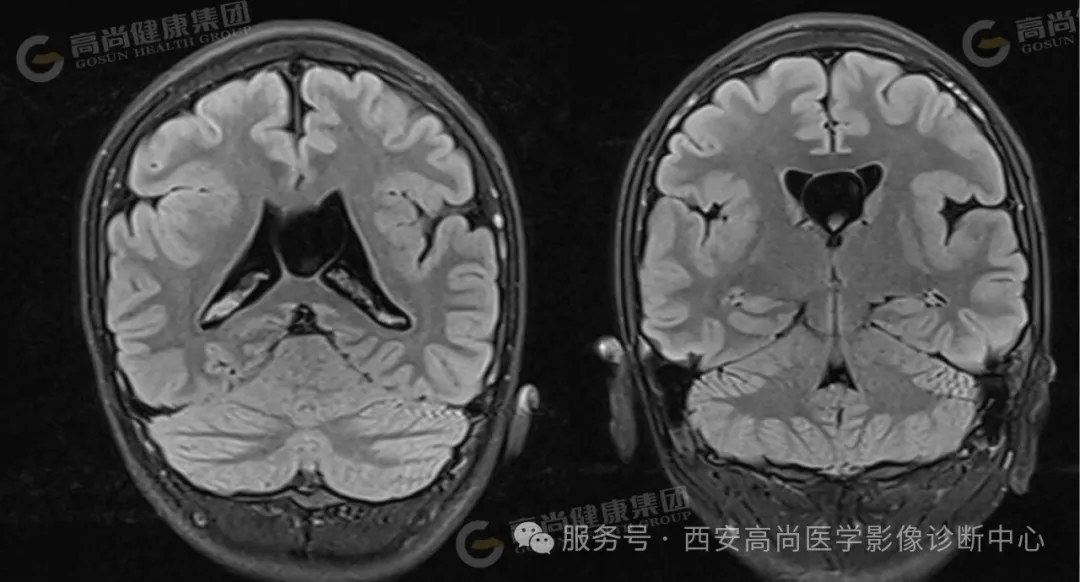
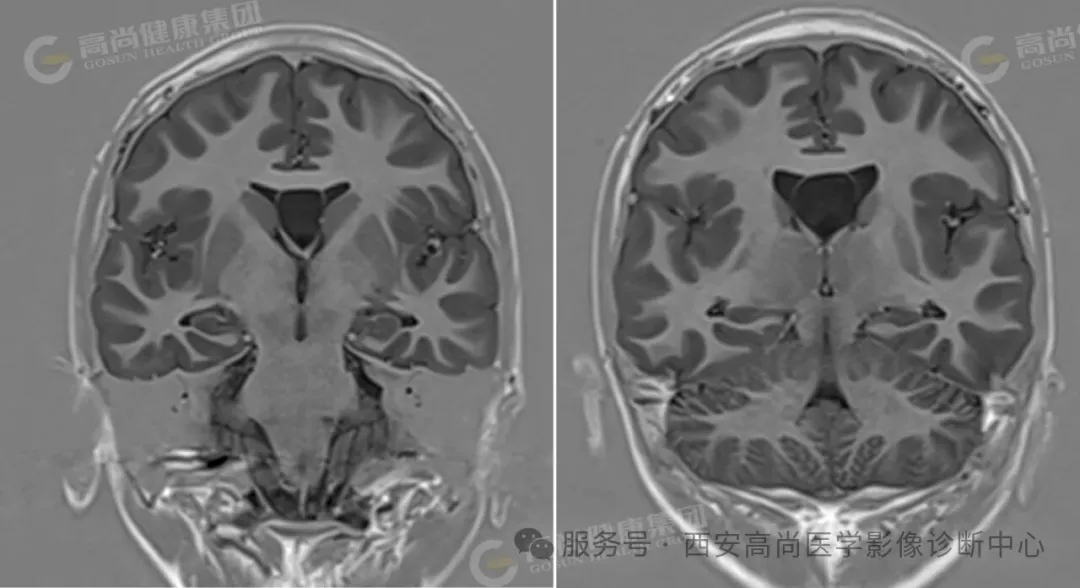
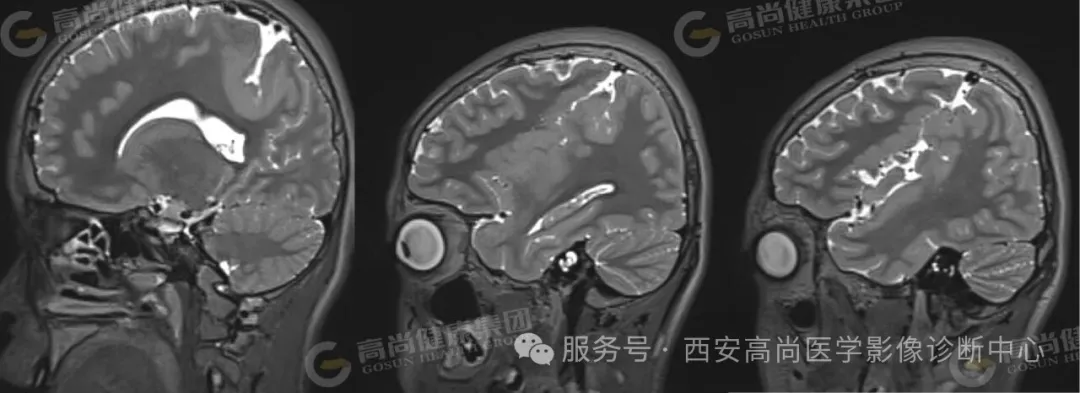
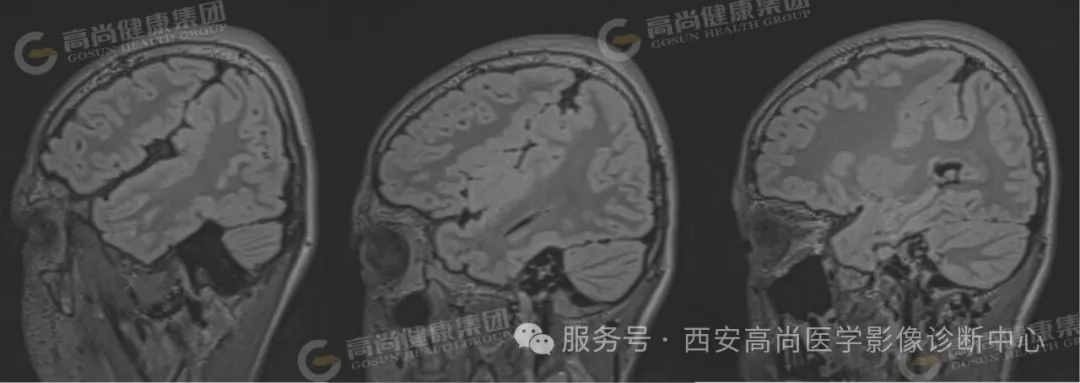
双侧大脑半球见一裂隙结构横贯大脑半球,裂隙周围见灰质信号影,邻近中央前回、中央后回及岛叶脑皮质增厚。
04 诊断意见
双侧脑裂畸形(开放型),合并灰质异位。
概述
脑裂畸形为神经元移行异常所致的先天性颅脑发育畸形,它以横跨大脑半球的脑裂为特征。
构成大脑皮层的神经元来自胚胎时期的脑室壁,即神经上皮。神经上皮分化为 4 个带,由内向外为脑室带、脑室下带、中间带、边缘带。在胚胎第七周时,脑室下带细胞分化为成神经细胞,即生发基质。第八周时,成神经细胞向外迁移,穿过中间带移到边缘带之内,并分化成神经元,发出轴突和树突,形成脑皮质。胚胎 26~30 周脑回形成。任何原因致使生发基层缺如或迁移、运动受阻,都可造成神经元移行异常。
常见病因:缺血、感染、生理生化及遗传因素等均可引起。
临床表现
双侧脑裂畸形患儿临床表现严重,预后差,癫痫发生率低,一旦发生往往成为药物难治性癫痫单侧脑裂畸形患儿癫痫多数用 AEDs 发作可控制。同时脑裂畸形伴裂隙外其他部位皮质发育不良以及开唇型脑裂畸形更容易导致患儿癫痫发作。
闭唇型畸形较开唇型畸形临床症状轻。
MR 因其对灰质分辨率优势,成为首选检查手段。
影像检查目的不仅在于确认裂隙,更需评估伴随畸形,如透明隔缺如、胼胝体发育不良、灰质异位、多微脑回等,这些共存病变共同决定神经功能预后。
影像一般表现
CT 和 MRI 表现类似,主要表现为横贯大脑半球的裂隙样结构,外端的软脑膜与内端的室管膜经由裂隙相通,形成软脑膜-室管膜缝(piamater-ependyma 缝,p-e 缝),前后壁由脑皮层(灰质)构成。
影像学特征:常合并大脑多发畸形,表现为:
脑积水 (约占畸形患者的 30%,几乎只存在于开唇型):
透明隔、胼胝体发育不全
视神经萎
蛛网膜囊肿
小脑畸形
发育不良的皮质畸形
分型:开放型与闭合型裂隙特征
开放型裂隙:开放型裂隙宽,内含脑脊液,T2 高信号,T1 低信号,裂隙壁灰质呈等信号,与皮质连续,侧脑室外壁可见三角形憩室指向裂隙。
闭合型裂隙:闭合型裂隙窄,两侧灰质紧密相贴,脑脊液成分少,T2 仅示线样高信号,易漏诊,需多平面连续观察灰质带是否完整中断,并注意邻近皮质多微脑回改变。
分度
按照影像学表现可分为 3 度:
I 度脑裂与正常脑沟相比无明显增宽,但深入白质,裂隙底部为厚大的异位灰质;
II 度脑裂深入白质深部或侧脑室旁,伴有裂隙底部团块状异位灰质,异位灰质可达室管膜下,突入脑室;
III 度裂隙深入室管膜下,形成 p-e 缝、侧脑室憩室、室管膜下灰质结节。
部分病例展示
左侧额叶脑裂畸形 I 型,达侧脑室壁,形成 p-e 缝。
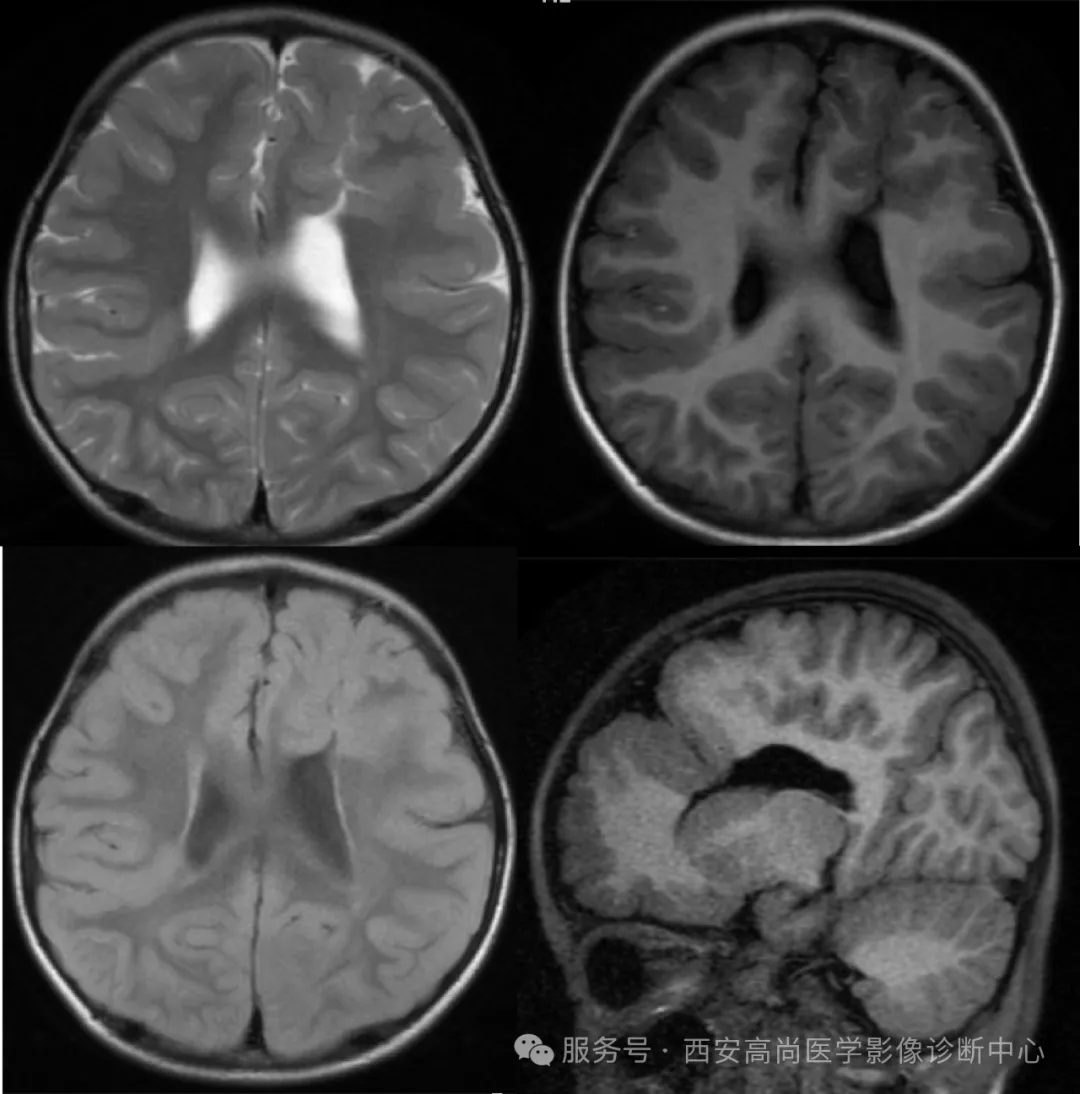
左侧脑裂畸形 II 型伴透明隔缺如,右侧脑裂畸形 I 型。
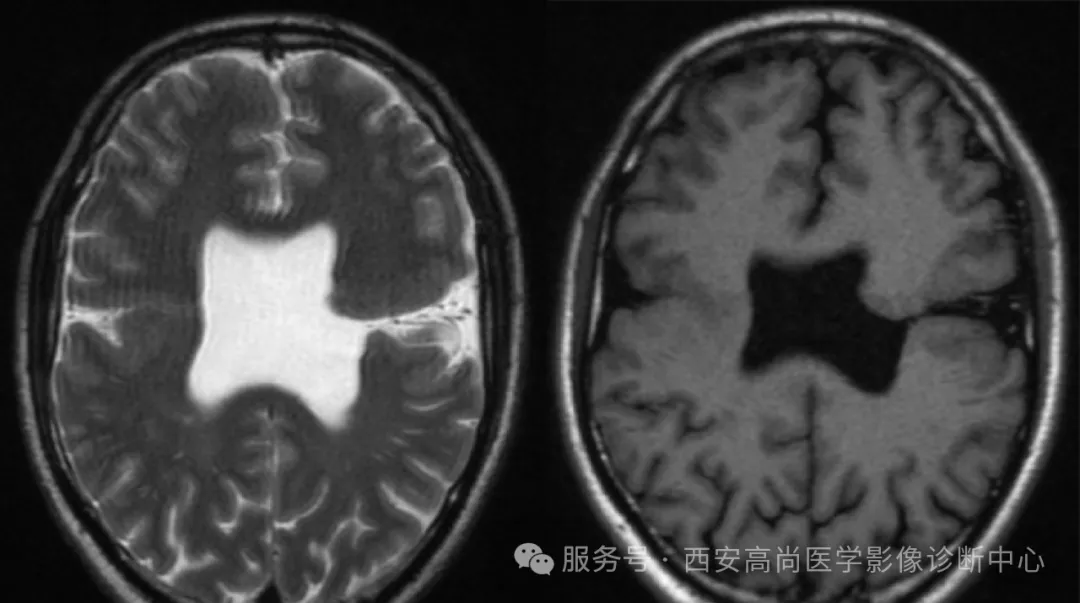
脑裂畸形伴灰质异位
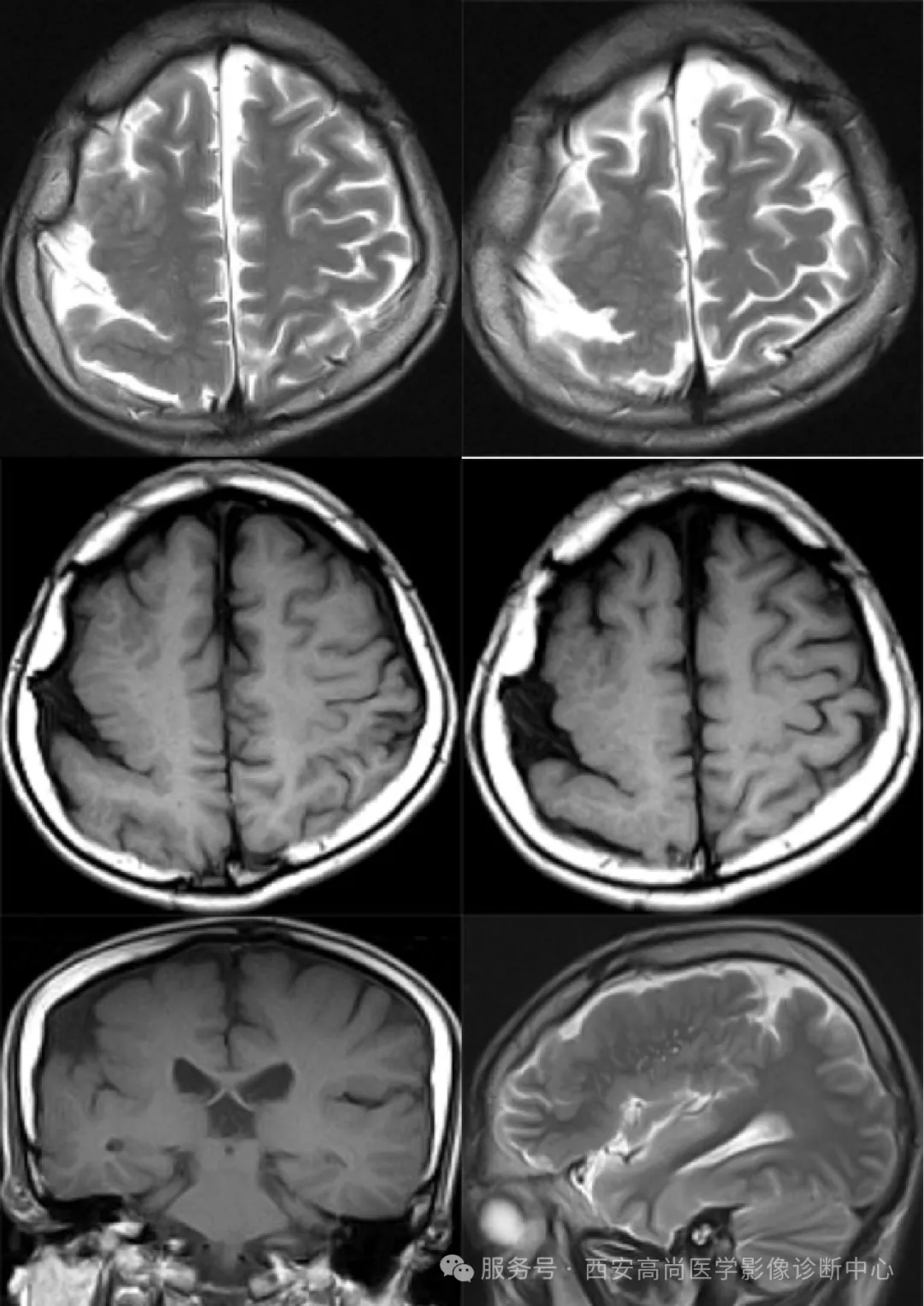
右侧额顶叶脑裂畸形 II 型并灰质异位、微脑回畸形
鉴别诊断
1. 脑穿通畸形:
脑组织分化发育完成后,各种原因造成的脑组织破坏、囊变,其腔隙呈球形或扇形,周边伴胶质增生,无灰质伴行。
出现在新生儿或儿童者,多由于胚胎期发育异常、脑内出血、梗死、或先天感染后所致。发生于成人者,多见于外伤、出血、感染,手术或梗死后。囊腔可随时间而增大,需要进行减压。
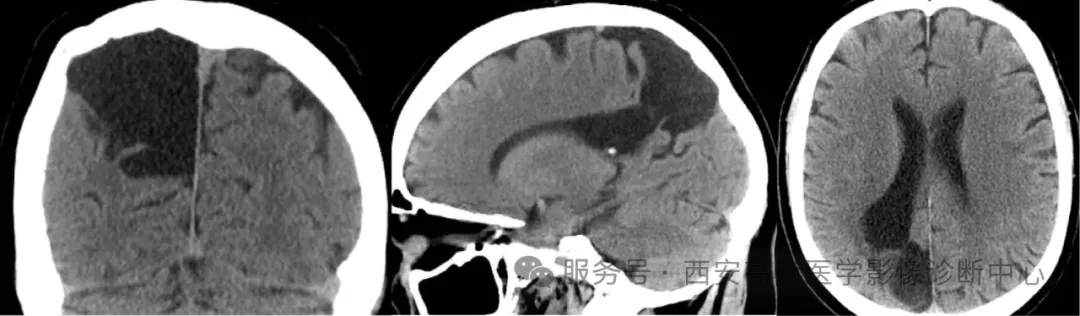
CT 扫描及矢状位、冠状位重建显示右侧顶枕部不规则形囊性密度影,其内充填脑脊液并与右侧侧脑室后角相通,右侧侧脑室较左侧扩张,病变几乎无占位效应。
2. 脑萎缩:
外侧裂增宽深达室管膜下,但与脑室不相通
多双侧对称
同时伴有其他部位的脑沟裂增深增宽,较少合并其他颅内先天畸形
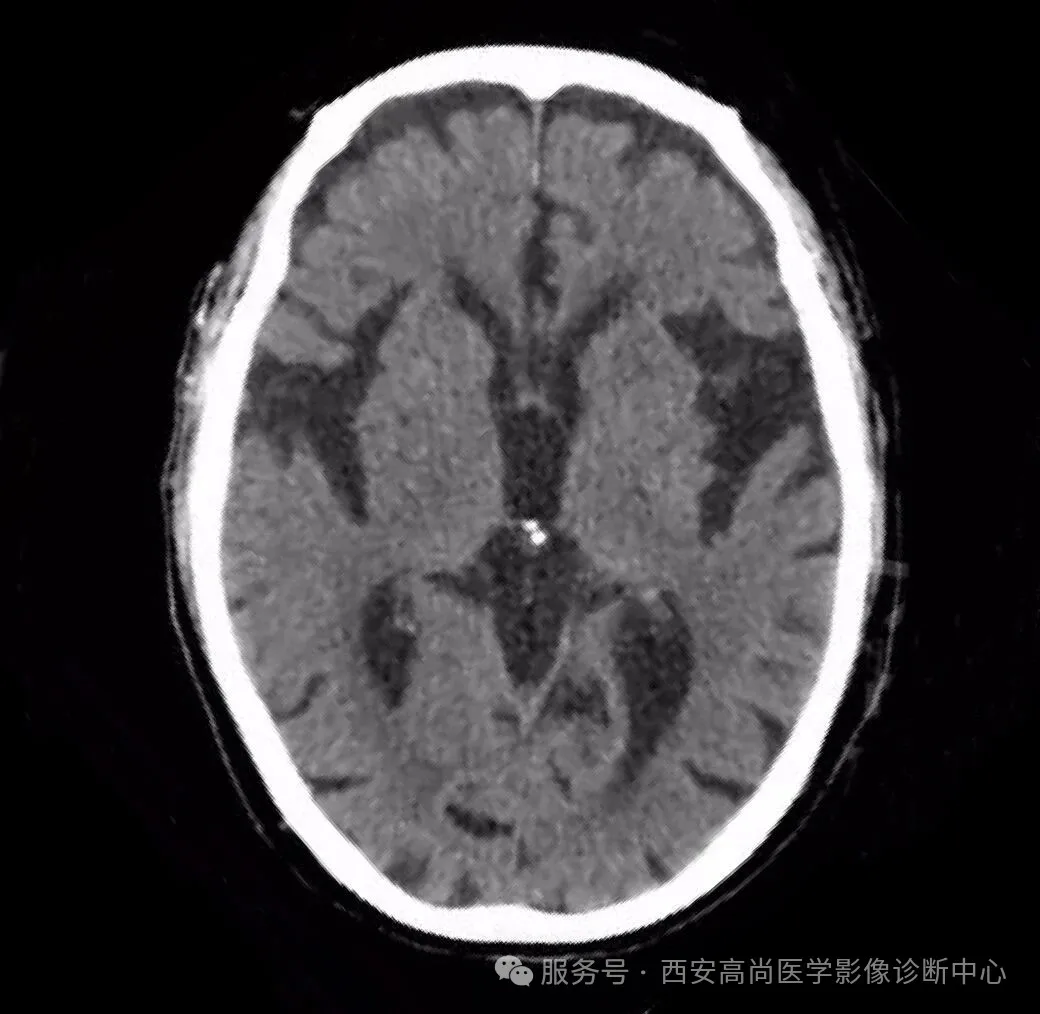
3. 蛛网膜囊肿
脑外低密度灶,边界清楚,囊腔周围无水肿,增强囊壁无强化。
CT 值与脑脊液相似,周围蛛网膜下腔有变形和移位,局部脑组织可有受压萎缩和推挤征象;在 MRI 上的表现脑外占位病变,囊腔内均匀一致的信号呈长 T1 长 T2 同脑脊液信号, 边界清楚, 局部可见脑组织受压萎缩,周围脑组织无水肿。
4. 局灶性灰质异位:
连续层面观察灰质异位团块周围无裂隙显示,无条状灰质与皮质相连病灶位于皮层下与脑室之间,并可见不规则的团块状呈岛状、桥梁状或鸟喙样突入脑白质内。
有极少数病例表现为孤立的结节,称为灰质小岛,或可为一灰质桥连接脑表面与脑室,病变大小不一,可有占位效应,邻近侧脑室可局部受压,灰质异位时伴行血管周围间隙增宽。
| 疾病 | 关键鉴别点 | 影像特征对比 |
| 脑穿通畸形 | 囊壁无灰质,发生时间晚 (脑组织破坏后) | 囊腔周围衬以白质或结缔组织,无灰质衬里,形态不规则 |
| 灰质异位症 | 孤立灰质团块,无裂隙及脑表面凹痕 | 灰质异位灶与脑室或皮质无连续,无裂隙结构 |
| 积水性无脑畸形 | 侧脑室完全失去原有形态,大脑镰存在 | 脑组织几乎全被脑脊液替代,残留脑组织呈薄片状 |
| 蛛网膜囊肿 | 位于脑外,占位效应明显,不与脑室相通 | 囊肿压迫周围脑组织,囊壁无灰质,MRI 呈均匀脑脊液信号 |
好文章,需要你的鼓励
















