浙江杭州 70 岁的孙大爷(化名),1 周前突然感觉右眼轻微胀痛不适,在当地医院就诊后,检查出右眼眼压较高,需要立即进行降眼压处理,待眼压下降后再行手术治疗。一听需要在眼睛上面做手术,孙大爷觉得风险太大,并且考虑目前症状还可以忍受,便拒绝进行手术治疗,只待症状缓解后自行回家观察。
然而好景不长,没过 2 天,孙 大爷再次感觉右眼胀痛发作,还伴有视力下降、畏光流泪等不适。这一次,孙大爷不敢耽误,在家里人的陪同下来到了浙江省眼科医院(温州医科大学附属眼视光医院杭州院区)青光眼专科就诊。
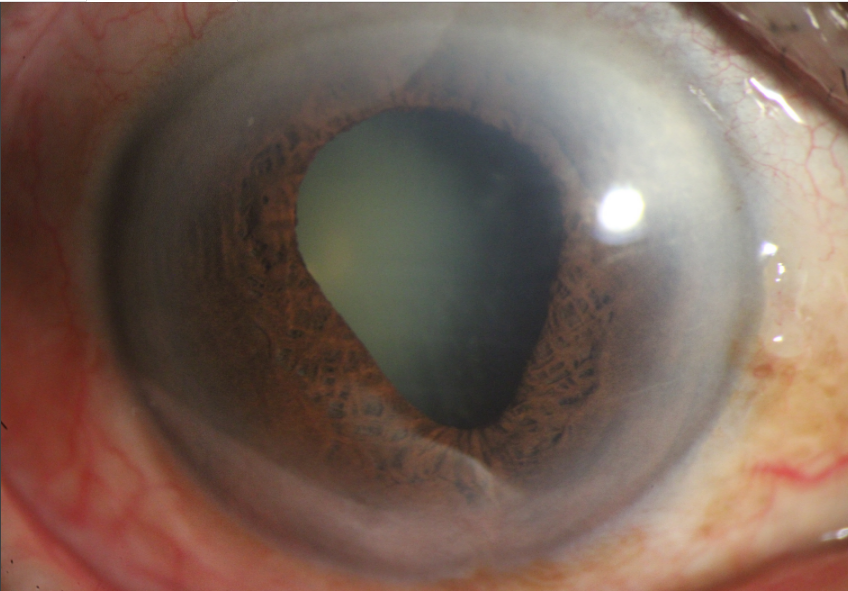
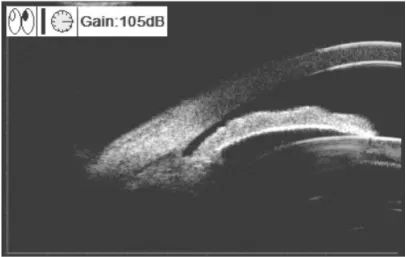
接诊时,傅林副主任医师发现孙大爷右眼前房非常浅,同时瞳孔已严重变形散大,呈梨形,这些都是原发性闭角型青光眼急性发作的典型特征。
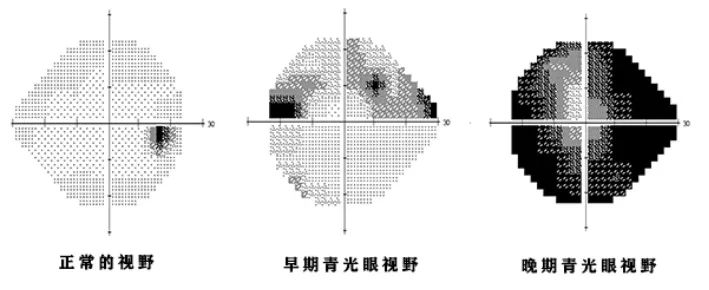
傅医生告诉孙大爷,青光眼多次发作会对视神经造成不可逆的损伤,拖到晚期,即使进行手术,也很难达到好的效果,因此需要趁早进行手术干预。吸取了之前的教训,孙大爷这回下定决心听从医生的建议,尽早进行手术治疗。
原发性急性闭角型青光眼是什么?
原发性急性闭角型青光眼是一种严重的致盲性眼病,在中老年女性、有青光眼家族史、情绪波动大的人群中发病率较高。常常表现为两眼先后(多数在五年以内)或同时发病。急性闭角型青光眼的发病机理主要与房角狭窄、闭锁,瞳孔阻滞,虹膜膨隆等因素有关。
哪些是原发性急性闭角型青光眼的诱发因素呢?
情绪波动,不管是生气紧张焦虑,还是惊喜兴奋激动,都可能会诱发急性闭角型青光眼发作。用脑过度、极度劳累,以及饮食失调也容易导致眼压急剧升高,引起急性发作。此外,天气寒冷干燥、在温度较高的房间内短时间大量饮水、或者关灯后躺在被窝里玩手机等行为也是急性闭角型青光眼的重要诱发因素。
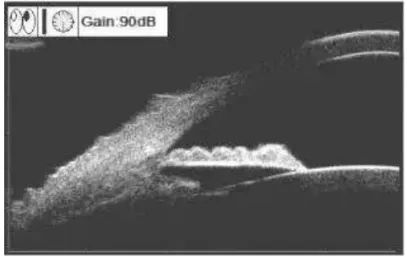
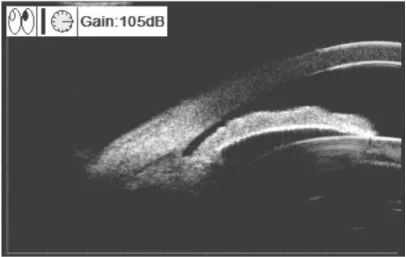
原发性急性闭角型青光眼急性发作有哪些临床表现?
通常会伴有剧烈的眼胀痛、头痛、视力显著下降,也可伴有恶心、呕吐症状。
混合充血明显,有时有轻度结膜和眼睑水肿。
眼压急剧升高,多在 50 mmHg 以上,触诊会感觉到眼球十分坚硬。
前房浅,前房角闭塞。
瞳孔散大,呈竖椭圆形,对光反应消失。
角膜水肿,呈雾状混浊,角膜后可有色素沉着。
虹膜瘀血肿胀,纹理不清。如果持续时间更久,虹膜色素脱落,会呈现扇形萎缩。
晶体前囊下可出现灰白色斑点状,棒状混浊,称为青光眼斑。
角膜后色素沉着、虹膜扇形萎缩、青光眼斑称为青光眼急性发作后的「三联征」。
原发性闭角型青光眼如何治疗?
1. 应先用缩瞳剂,以及降眼压类药物控制,30~60 分钟后复测眼压。
2. 经过药物治疗眼压下降之后需要根据病情及时选择适当手术(虹膜切除术,滤过型手术等)以防止再发。
大家在日常生活中如何做好预防?
保持心态平和。愤怒、着急、抑郁、大喜大悲等情绪骤然波动容易使得眼压骤然升高从而诱发急性发作。
生活中要劳逸结合,规律作息,适当放松身心和大脑。
改善饮食习惯,合理饮食,不要暴饮暴食。
保持周围环境明亮,不要长时间在昏暗的环境中学习或工作。
避免一次大量饮水。
天气寒冷时应关注天气预报,强冷空气来临时尽量不外出。
定期进行筛查,一旦发现病症,要及早进行干预治疗。
好文章,需要你的鼓励