一名 13 岁男孩因「双侧阴囊坠胀」辗转多家医院,历经贫血、心脏异常、生长迟缓等多重困扰,最终在陕西省人民医院儿科团队的多学科协作下,揪出了隐藏在复杂症状背后的「真凶」——甲状腺功能减退症。这一病例的确诊不仅帮助患儿重获健康,也为临床识别全身性疾病的隐匿表现敲响了警钟。
患儿小明(化名)因「双侧阴囊坠胀加重 3 天」入住陕西省人民医院泌尿外科。2 年前,他曾因睾丸鞘膜积液在外院接受腹腔镜手术,但症状始终未完全缓解。入院检查显示,小明阴茎发育正常,阴囊无水肿,但双侧睾丸体积明显增大、质地偏硬,透光试验阴性。初步诊断为「双侧睾丸鞘膜积液术后复发」,拟再次手术治疗。然而,术前常规检查却揭示出更复杂的健康隐患:贫血(血红蛋白 90—110 g/L)、转氨酶升高、肌酸激酶异常、窦性心动过缓(心率 56 次/分)及少量心包积液。这些看似不相关的异常指标引起了医务人员的警觉。
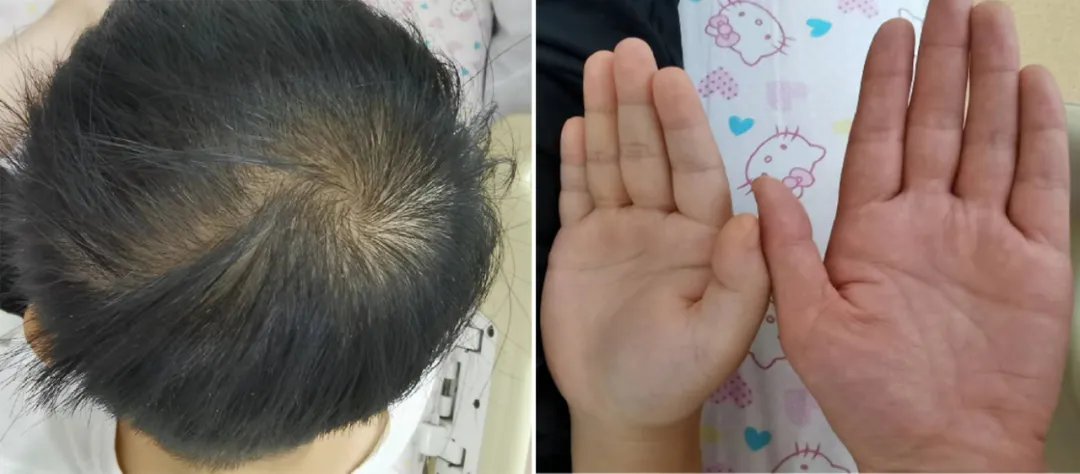
儿科、血液科、消化内科、心内科等多学科会诊后,一条隐藏的线索逐渐浮现——患儿近 3 年体重增长加速(每年约 5 kg),身高增速减慢,伴有乏力、便秘、记忆力减退,皮肤粗糙且毛发稀疏。儿科团队进一步追问病史,并结合细致的查体发现小明存在「甲减面容」,这些细节为诊断指明了方向。
转入儿科后,团队为小明完善了系统性检查。甲状腺功能检测显示:TSH 显著升高,FT3 降低,TPOAb 和 TgAb 阳性,提示桥本甲状腺炎导致的甲状腺功能减退;甲状腺超声发现甲状腺弥漫性改变;垂体 MRI 显示鞍区团块状占位(1.0×1.7 cm),考虑反应性垂体增生;骨龄检测显示骨龄落后于实际年龄。
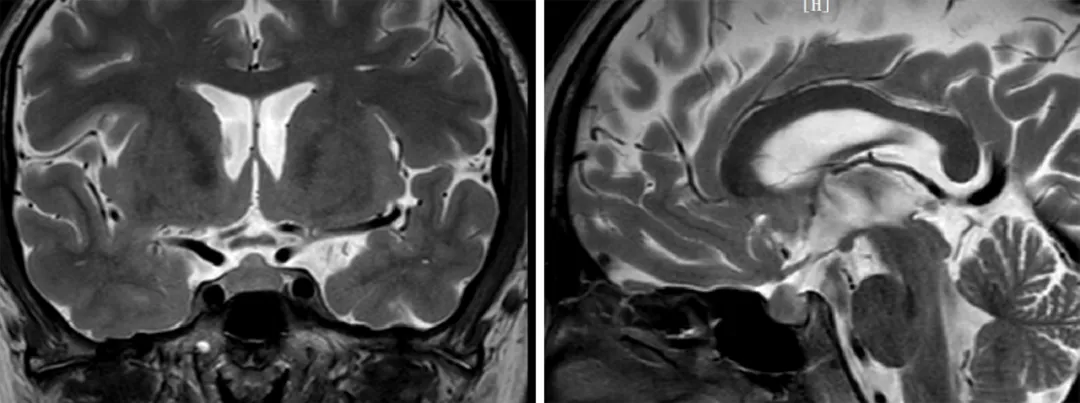
至此,谜题终于解开:甲状腺功能减退引发了一系列全身性病变——代谢异常导致体重增长过快、血脂升高;血液系统出现难治性贫血;心血管系统表现为心动过缓、心包积液;肌肉骨骼系统因肌酸激酶升高和骨龄延迟受到影响;生殖系统的睾丸鞘膜积液复发也与甲减密切相关。「甲减就像一个『隐形破坏者』,悄无声息地影响多个器官。」儿科韩田田医生解释道,「患儿此前因症状分散在不同系统,导致诊疗方向片面,未能及时识别根本病因。」
明确诊断后,团队立即启动左甲状腺素钠(优甲乐)替代治疗,并动态监测甲状腺功能。令人欣慰的是,治疗 1 个月后,睾丸鞘膜积液明显减轻,贫血逐步纠正;3 个月复查显示,肌酸激酶、总胆固醇恢复至正常范围;垂体 MRI 随访提示占位性病变缩小,证明垂体增生为甲减导致的代偿性改变。随着甲状腺功能恢复正常,小明的身高增速回升,疲劳感消失,学习成绩也逐渐改善。「以前总觉得孩子是『体质差』,没想到是甲状腺出了问题!」家长感慨道。
甲状腺功能减退症早期症状隐匿,可表现为生长迟缓、肥胖、贫血、心脏异常等,极易被误认为独立疾病。本例患儿曾因贫血接受 2 次骨髓穿刺、因鞘膜积液经历手术、因心动过缓多次就诊心内科,凸显多系统症状的迷惑性。儿童甲减的「红色信号」包括生长发育异常(身高增速骤降、骨龄延迟)、代谢紊乱(体重增长过快、血脂升高)、神经行为改变(记忆力减退、学习成绩下滑)以及特征性体征(皮肤粗糙、胫前粘液性水肿、甲减面容)。当患儿症状涉及多个系统时,需打破专科界限,通过全面病史采集、细致查体及针对性检查,避免「头痛医头,脚痛医脚」。本例的成功诊治得益于儿科、内分泌科、心内科等多学科联动,最终还原疾病全貌。
「儿童不是成人的缩影,他们的疾病表现往往更复杂、更隐蔽。」儿科主任张晓燕强调,临床医生需具备「鹰眼般的观察力」和「侦探般的逻辑思维」,尤其对于长期治疗效果不佳的病例,更要追根溯源。未来,陕西省人民医院儿科将继续深化多学科协作机制,依托精准检测技术与整体诊疗理念,为复杂病例提供更高效的解决方案。
好文章,需要你的鼓励
















