「感谢李主任,感谢所有医生护士,是你们把我从鬼门关拉了回来!」 术后康复期,51 岁的患者王女士(化名)握着阳光融和医院普通外一科李森主任的手,声音里满是劫后余生的激动。就在不久前,这位体重仅 38 公斤、BMI 低至 15.4 kg/m² 的危重患者,还因多脏器肿瘤合并梗阻被多家医院判定「无法手术」,而阳光融和医院团队用一场历时 5 小时的四脏器联合切除术,为她重启了生命通道。
01 辗转求医陷绝境,生命之光几近熄灭
时间拉回两年前,王女士因胃癌在外院接受全胃切除+食管空肠吻合术,术后坚持完成 12 次全身化疗,本以为能逐步恢复正常生活,命运却再次给她沉重一击。半年前,PET 检查显示胰腺体尾部出现肿物,家人带着她连夜赶赴北京,先后求诊于多家知名医院,得到的却是一致的坏消息:「患者营养状况差、基础条件弱,无法耐受复杂手术,建议保守治疗。」
保守治疗的日子里,痛苦不断加剧。王女士开始反复腹痛,痛感从隐隐作痛逐渐发展为撕裂般剧痛,直到最近因肠梗阻无法进食、无法排便,整个人瘦得只剩一把骨头,连下床都需要家人搀扶。「她才 51 岁,小女儿才 7 岁,怎么能就这么放弃?」家人抱着最后一丝希望,听说阳光融和医院李森主任擅长复杂肿瘤手术,专程带着王女士赶来就诊。
02 多学科协作破困局
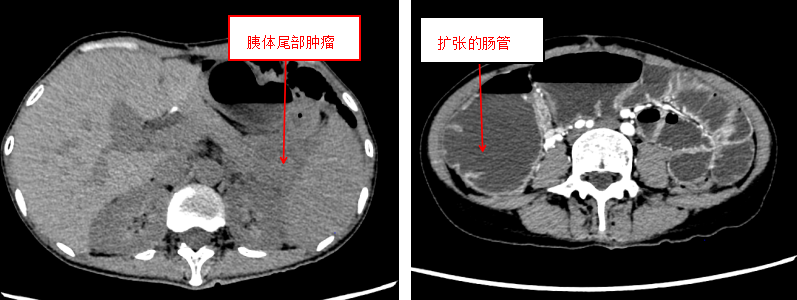
「患者入院时情况极差,不仅有胰腺尾部 8 cm 肿瘤侵犯脾脏,还有食管空肠吻合口梗阻、结肠脾区肿瘤导致的全消化道闭襻梗阻,相当于整个消化道『堵死了』,再不干预随时可能出现肠穿孔、感染性休克。」李森主任回忆起初次会诊的场景,仍不由皱紧眉头。
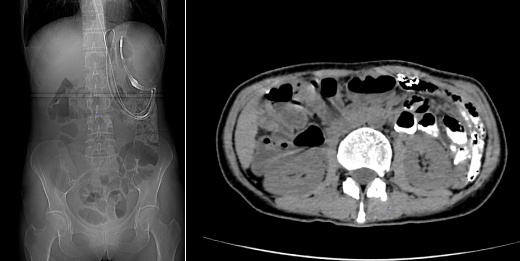
普通外一科立刻启动多学科协作(MDT)会诊,联合麻醉科、重症医学科、输血科、医学影像科等科室反复评估。考虑到患者营养状态差、直接手术风险极高,团队制定了「先改善症状、再根治肿瘤」的分步方案:第一步置入肠梗阻导管,解除小肠梗阻,让患者能正常吸收营养、恢复体力;第二步待身体条件允许后,再通过手术切除肿瘤及受侵犯脏器。
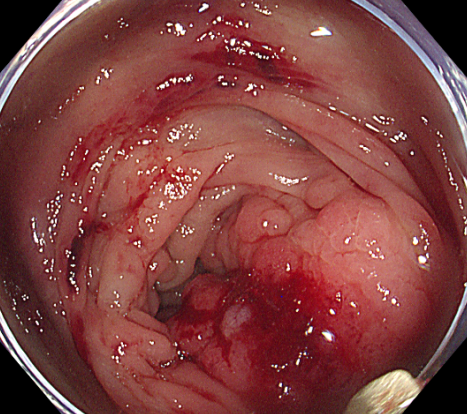
导管置入术后 3 天,患者腹痛明显缓解,能少量进食流质食物,体重也略有回升。此时结肠镜检查进一步明确:结肠脾区存在直径约 10 cm 的肿瘤,正是导致结肠梗阻的「元凶」。「时机成熟了,可以手术!」李森主任斩钉截铁地说。
03 五小时精细操作,切除四脏器重建消化道
手术当天,在麻醉科团队的严密监测下,李森主任带领赵本和主任、吴兵主治医师团队小心翼翼分离粘连组织,先精准定位肿瘤边界,再依次切除胰体尾、脾脏、受侵犯的部分小肠及结肠脾区肿瘤。最关键的环节是消化道重建:团队需同时完成食管空肠吻合、结肠对端吻合,确保术后消化道功能能正常运转。
当最后一针缝合完成,手术历时已近 5 小时。「切除的脏器都完整,吻合口通畅,出血控制得很好!」 听到助手的汇报,李森主任才松了口气,额头早已布满汗珠。
术后,王女士被转入重症医学科进行监护,医护团队 24 小时密切关注她的生命体征、引流情况及营养状态,及时调整治疗方案。在普通外一科与重症医学科的无缝衔接下,王女士没有出现胰瘘、感染等并发症,术后第 3 天就能下床活动,第 7 天顺利过渡到半流质饮食。
如今,王女士的体重已回升至 42 公斤,精神状态明显好转,能陪着来看望她的小女儿画画、聊天。「以前觉得天塌了,现在看到孩子的笑脸,就知道一切都值了。」 王女士的丈夫红着眼眶说。
此次四脏器联合切除手术的成功,不仅是阳光融和医院普通外一科在复杂肿瘤诊疗领域的又一突破,更体现了医院多学科协作的强大实力。「只要有 1% 的希望,我们就会付出 100% 的努力。」 李森主任表示,未来科室将继续深耕疑难危重疾病诊疗,用更精湛的技术为更多患者守护生命健康。
好文章,需要你的鼓励
















