高尚医学影像诊断中心病例
01 淋巴瘤概述
淋巴系统是人体免疫功能的重要组成部分,它可以清除异常增殖的肿瘤细胞,但在免疫应答过程中,如果淋巴细胞发生突变,增殖分化、形成恶性肿瘤,就是淋巴瘤(lyphoma)。
淋巴瘤是中国较常见的恶性肿瘤之一,WHO 确定每年 9 月 15 日,为世界淋巴瘤日,目的是全员动员,抗击淋巴瘤。世界卫生组织 GLOBOCAN 2020 显示:
2020 年中国新发霍奇金淋巴瘤(Hodgkin lymphoma,HL)6829 例,其中男性 4506 例,女性 2323 例;死亡 2807 例,其中男性 1865 例,女性 942 例。
2020 年中国新发非霍奇金淋巴瘤(non-Hodgkinlymphoma, NHL)92834 例,其中男性 50125 例,女性 42709 例;死 亡 54351 例,其中男性 29721 例,女性 24630 例。
男性 NHL 发病率和死亡率均居全部恶性肿瘤第 10 位;女性 NHL 发病率和死亡率均未进入全部恶性肿瘤的前 10 位。
淋巴瘤的症状包括全身和局部症状。全身症状包括不明原因的发热、盗汗、体重下降、皮肤瘙痒和乏力等。局部症状取决于病变不同的原发和受侵部位,最常表现为无痛性的进行性淋巴结肿大。
02
淋巴瘤分类
病理分型主要包括霍奇金淋巴瘤和非霍奇金淋巴瘤两大类,每类下又有多种亚型。
1. 霍奇金淋巴瘤 (Hodgkin Lymphoma)
相对较少见(约占 10%-20%)。其特点是肿瘤组织中存在里-斯细胞(Reed-Sternberg cells)。根据细胞形态、分布和数量等特点,霍奇金淋巴瘤可以进一步分为:
▶结节性淋巴细胞为主型: 预后较好。
▶经典型: 结节硬化型(预后较好)、淋巴细胞削减型(预后最差)、淋巴细胞为主型以及混合细胞型等四种。
2. 非霍奇金淋巴瘤 (Non-Hodgkin Lymphoma)
最常见(约占 80%)。其细胞来源、形态和免疫表型等具有较大的异质性,因此分型更为复杂。
根据细胞来源,非霍奇金淋巴瘤可以分为:
▶B 细胞源性: 包括弥漫大 B 细胞淋巴瘤、滤泡淋巴瘤、小淋巴细胞淋巴瘤、套细胞淋巴瘤和边缘区淋巴瘤等。
▶T 细胞源性: 包括外周 T 细胞淋巴瘤、血管免疫母细胞型淋巴瘤、间变大细胞淋巴瘤等。
▶NK/T 细胞源性:
较为少见,但亚洲国家相对较多见,好发于鼻腔以及上呼吸消化道等部位,预后相对较差。





03
淋巴瘤分期
Ann-Arbor 分期( Cotswolds 会议修订)是目前通用的描述 HL 和 NHL 的分期系统,更适用于 HL 和原发淋巴结的 NHL。

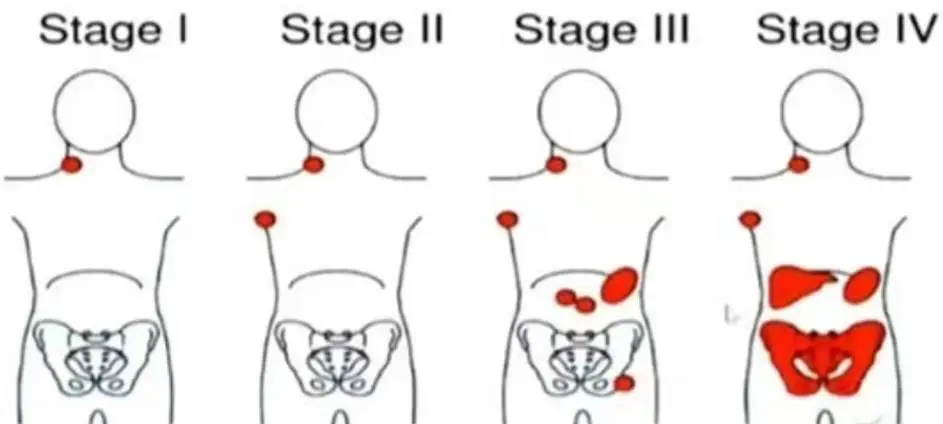
对于某些原发淋巴结外的 NHL(如慢性淋巴细胞白血病、皮肤 T 细胞淋巴瘤和原发胃肠道、中枢神经系统淋巴瘤等),则 Ann-Arbor 分期( Cotswolds 会议修订)难以适用。这些原发于特殊结外器官和部位的 NHL,通常有其专属的分期系统。



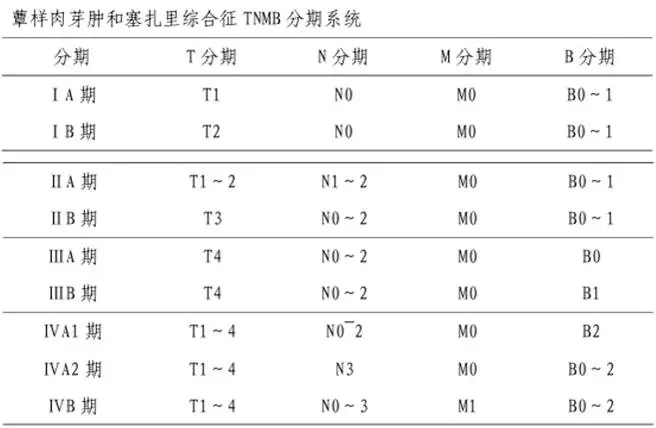
另外,基于亚洲和中国的结外鼻型 NK/T 细胞淋巴瘤患者数据,建立了结外鼻型 NK/T 细胞淋巴瘤的分期系统,命名为中国南方肿瘤临床研究协会(Chinese Southwest Oncology Group,CSWOG)和亚洲淋巴瘤协作组(Asian Lymphoma Study Group,ALSG)分期系统,简称 CA 分期。

04
淋巴瘤诊断
淋巴瘤的诊断
应当结合患者的临床表现、体格检查、实验室检查、影像学检查和病理学检查结果等进行诊断。
一临床表现
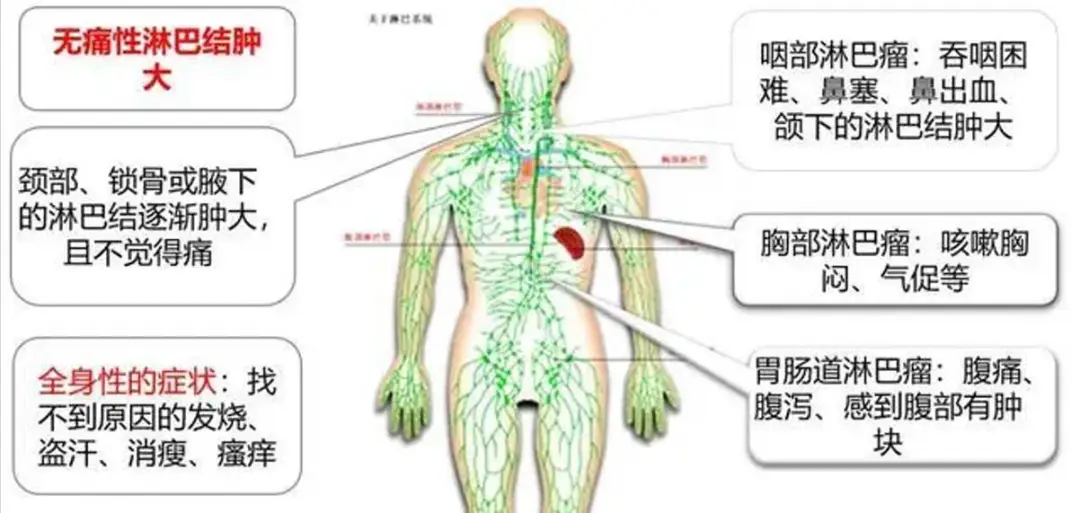
淋巴瘤的症状包括全身和局部症状。
全身症状 包括不明原因的发热、盗汗、体重下降、皮肤瘙痒和乏力等。
局部症状 取决于病变不同的原发和受侵部位,最常表现为无痛性的进行性淋巴结肿大。
二 体格检查
应特别注意不同区域的淋巴结是否肿大、肝脾的大小、 伴随体征和一般状况等。
三 实验室检查
淋巴瘤多白细胞正常,淋巴细胞增多,但并发白血病时骨髓象同白血病骨髓象;
▷脑脊液改变→中枢神经系统受累;
▷外周血 ALP、Ca 异常→骨骼受累;
▷外周血 EB 病毒阳性或 DNA 滴度检测【NK/T 细胞淋巴瘤,EB 病毒相关的淋巴瘤(如 EB 病毒阳性弥漫大 B 细胞淋巴瘤、淋巴瘤样肉芽肿等】;
▷LDH 升高→预后不良;
▷B 细胞淋巴瘤可并发溶血性贫血(抗人球蛋白可阳性)。
四 影像学检查
常用的影像检查方法:CT、MRI、PET-CT、超声和内镜等。
1.CT: 目前仍作为淋巴瘤分期、再分期、疗效评价和随诊的最常用影像学检查方法,对于无碘对比剂禁忌证的患者,应尽可能采用增强 CT,多表现为均匀强化,血管漂浮征,肉包骨征,多数骨质破坏不明显。
2.MRI: 对于中枢神经系统、骨髓和肌肉部位的病变应首选;对于肝、脾、肾脏、子宫等实质器官病变可以选择或者首选 MRI 检查,尤其对于不宜行增强 CT 扫描者,或者作为 CT 发现可疑病变后的进一步检查。
3. 超声: 一般不用于淋巴瘤的分期诊断。对于一些浅表淋巴结或浅表器官(甲状腺、乳腺、睾丸)等有一定优势,可以作为其它影像学检查的补充,同时可以用于引导穿刺,主要是区分声像异常淋巴结、血流异常结节,提高活检的准确性。
4.ECT: 缺乏特征性改变,难以与其它骨病变鉴别,对初治 HL 患者的临床价值有限,对原发骨淋巴瘤治疗后随访观察和预后评价需结合 CT。
5. 腔镜: 适用于可疑胃肠道受侵的患者,同时可完成活检,明确病理。
6.PET-CT: 是大多数淋巴瘤分期与再分期、疗效评价和预后预测的最佳检查方法。大部分为中高代谢,小部分可表现为低代谢,非骨原发淋巴瘤多数骨质破坏不明显。
五 病理学检查
是淋巴瘤诊断的主要手段;对于淋巴结病灶, 应尽可能切除完整淋巴结;对于初次淋巴结穿刺诊断与 PET 表现不相符时,应首选 PET 提示高度可疑淋巴结及病变组织再切除活检;对于治疗中期 PET 检查评分 4 或 5 分,推荐对残余病灶再次活检以确认阳性结果,用于治疗方案的更改;对于复发患者,需再次活检以明确有无淋巴瘤类型之间转化;如果确实无法获得切除或切取的病变组织标本,可通过粗针穿刺获取的病变组织进行诊断。
淋巴瘤病例分享:MALT
女 55 岁,不明原因低热一周,C 反应蛋白 30.19,血红蛋白下降,单核抗体升高,尿蛋白(3+),余无明显不适。既往子宫肌瘤切除子宫,甲状腺良性结节切除。
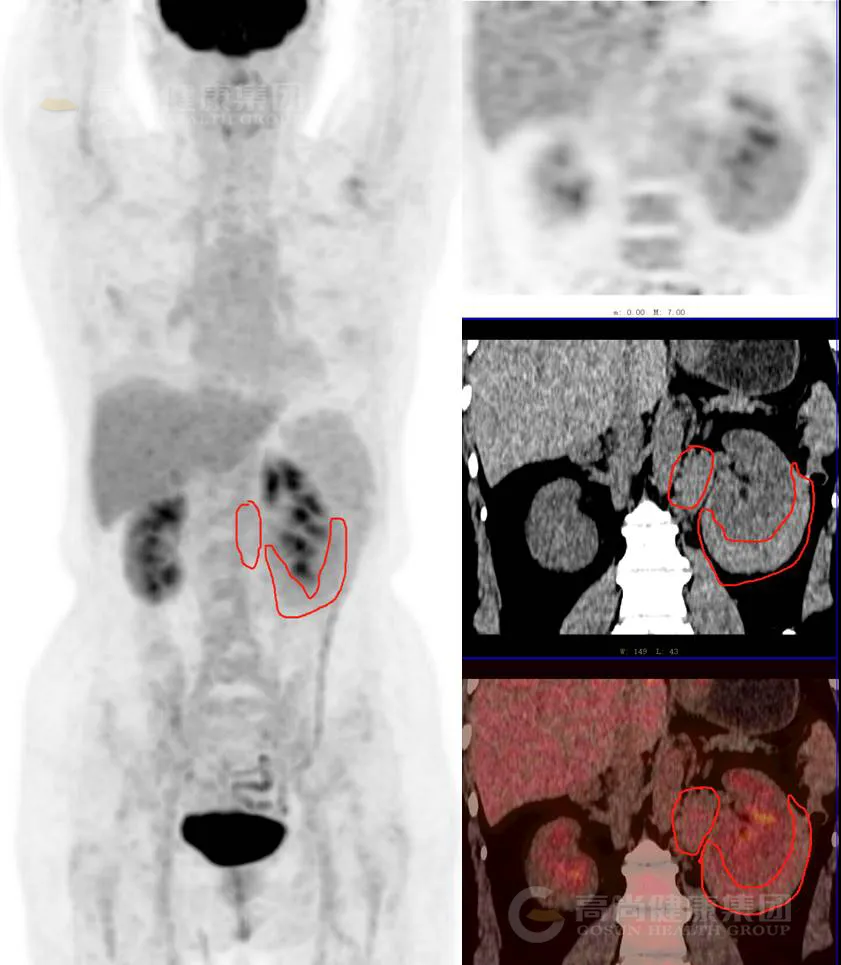
本院 PET/CT 示:
左肾体积增大,左肾下部见稍高密度肿块影,包绕肾脏,范围约 7.8 cm×3.0 cm×7.0 cm,其边界较前清楚,密度均匀,CT 值约 46 Hu,放射性摄取不均匀轻度增高,SUV 最大值为 2.9。左侧肾门区及腹主动脉左旁见多发块状软组织密度影及稍增大淋巴结影,最大约 3.7 cm×2.7 cm×4.0 cm,部分放射性摄取轻度增高,SUV 最大值为 2.5。
诊断:
考虑为低度恶性肿瘤,请结合病理协诊。
穿刺活检:(左肾肿瘤组织)MALT。

淋巴瘤病例分享:NHL,弥漫大 B 细胞淋巴瘤
女性 60 岁,左颌下及左颈部肿物 2 月余,质硬、活动度差,无明显红、热、痛等不适。肿瘤指标:Ca125 稍增高。
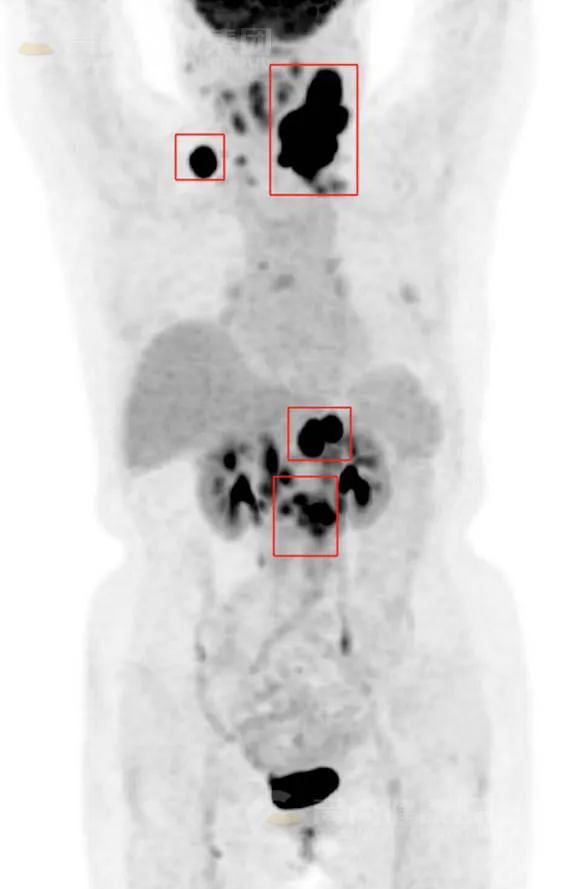
本院 PET/CT 示:
左侧颈部(Ⅰb、Ⅱ、Ⅲ、Ⅳ、Ⅴ、Ⅶ区)、右侧颈部(Ⅱ、Ⅲ、Ⅳ、Ⅴ区)、双侧锁骨上窝、左侧锁骨下窝、胃小网膜囊区、胰腺周围、腹膜后及肠系膜根部见多个增大淋巴结影,部分相互融合呈团块状,最大位于左侧颈部(Ⅰb 区),大小约 6.0 cmX4.9 cmX6.1 cm,放射性摄取不同程度增高,SUV 最大值介于 2.7~36.0 之间。
诊断:
考虑为恶性肿瘤,以淋巴瘤(Ann-Arbor 分期Ⅲ期)可能性大,请结合病理协诊(可行左侧锁骨上窝淋巴结活检)。
穿刺活检:(左侧颈部淋巴结)NHL,倾向于弥漫大 B 细胞淋巴瘤。
淋巴瘤病例分享:NHL,弥漫大 B 细胞淋巴瘤
男 61 岁,腹痛便秘入院,无明显发热、便血、黑便等不适。
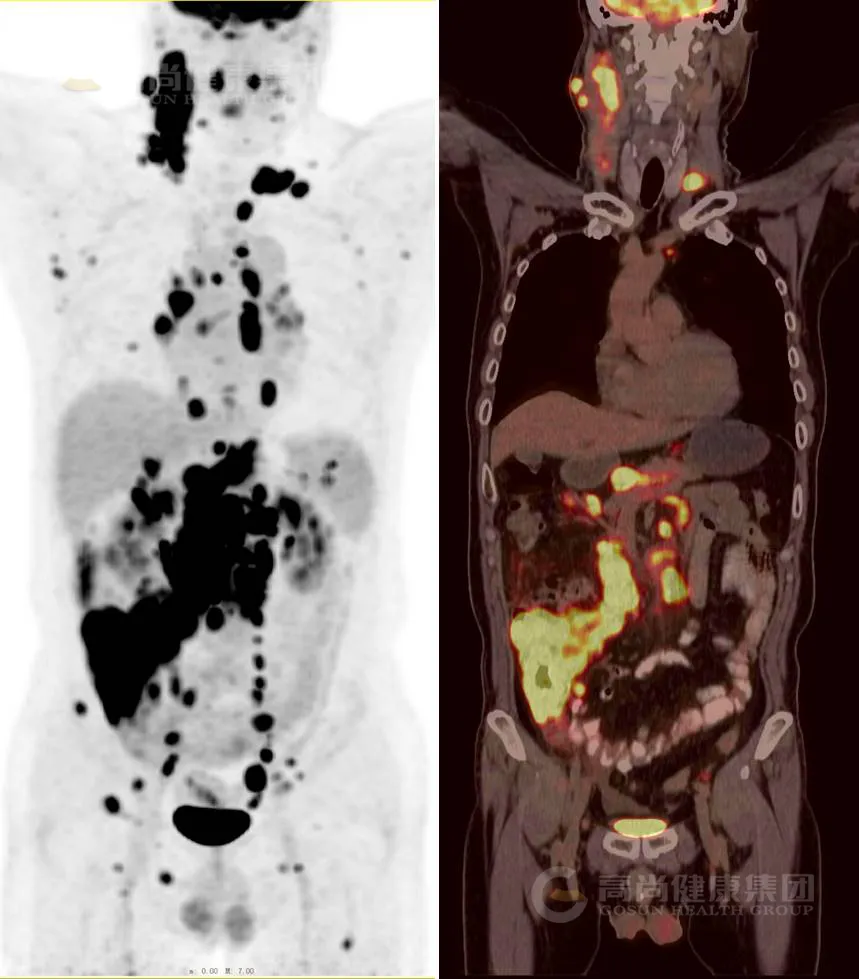
本院 PET/CT 示:
升结肠末端、盲肠及末端回肠肠壁较均匀增厚,放射性摄取明显增高,SUVmax26.7,范围约 9.0 cm×4.6 cm(前后径×上下径),邻近右侧腹膜及盆腔腹膜增厚,放射性摄取不均匀增高,SUVmax3.3-7.1。双侧颈部(Ⅰ-Ⅷ区)、双侧锁骨上窝、双侧腋窝、纵隔(1-5、7-10 组)、左侧内乳区、右心膈角区、心包区、后膈肌脚间隙、左侧胸壁间、腹膜后、腹腔及肠系膜内、双侧髂血管旁、直肠前、双侧腹股沟区、左侧臀大肌间隙多发高代谢增大淋巴结,最大约 7.5 cmX4.2 cm,SUVmax18.5。胸骨柄下端后缘、左侧第 3、5 肋腋段、右侧第 3 肋腋前段、右侧第 8 后肋、胸 9 椎体、骶 1 椎体左侧份、右侧髂骨、右侧耻骨下支后部见局灶性放射性摄取增高影,SUVmax3.2-9.6,CT 于相应部位未见明显骨质破坏。
诊断:
考虑为肠道淋巴瘤全身广泛多发浸润(Ann-Arbor/Lugano 分期Ⅳ期),请结合临床及病理。
手术病理:(升结肠)NHL(弥漫大 B 细胞淋巴瘤)
淋巴瘤病例分享:NHL,淋巴结边缘区 B 细胞淋巴瘤
女性 70 岁,自述发现双颈部及腋窝肿物两周,无明显疼痛及发热症状。
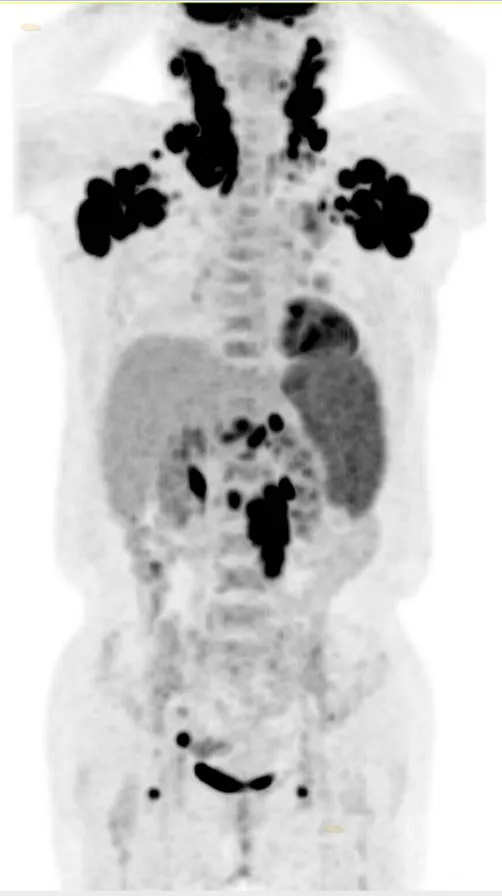
本院 PET/CT 示:
双侧颈部、双侧腋窝、双侧锁骨区、腹膜后及、右侧髂外血管旁及双侧腹股沟多发高代谢肿大淋巴结,部分相互融合;脾大伴代谢增高。
诊断:
考虑为恶性肿瘤,以弥漫大 B 淋巴瘤可能性大(Ann-Arbor 分期ⅢS 期),建议病理协诊断(可行颈部及腋窝淋巴结活检)。
病理:(右侧腋窝)淋巴结边缘区 B 细胞淋巴瘤。

淋巴瘤病例分享:NHL,B 细胞淋巴瘤
女 47 岁,无明显诱因背部疼痛一周余,无发热、咳嗽等,外院 MR 考虑骨转移或感染性病变。
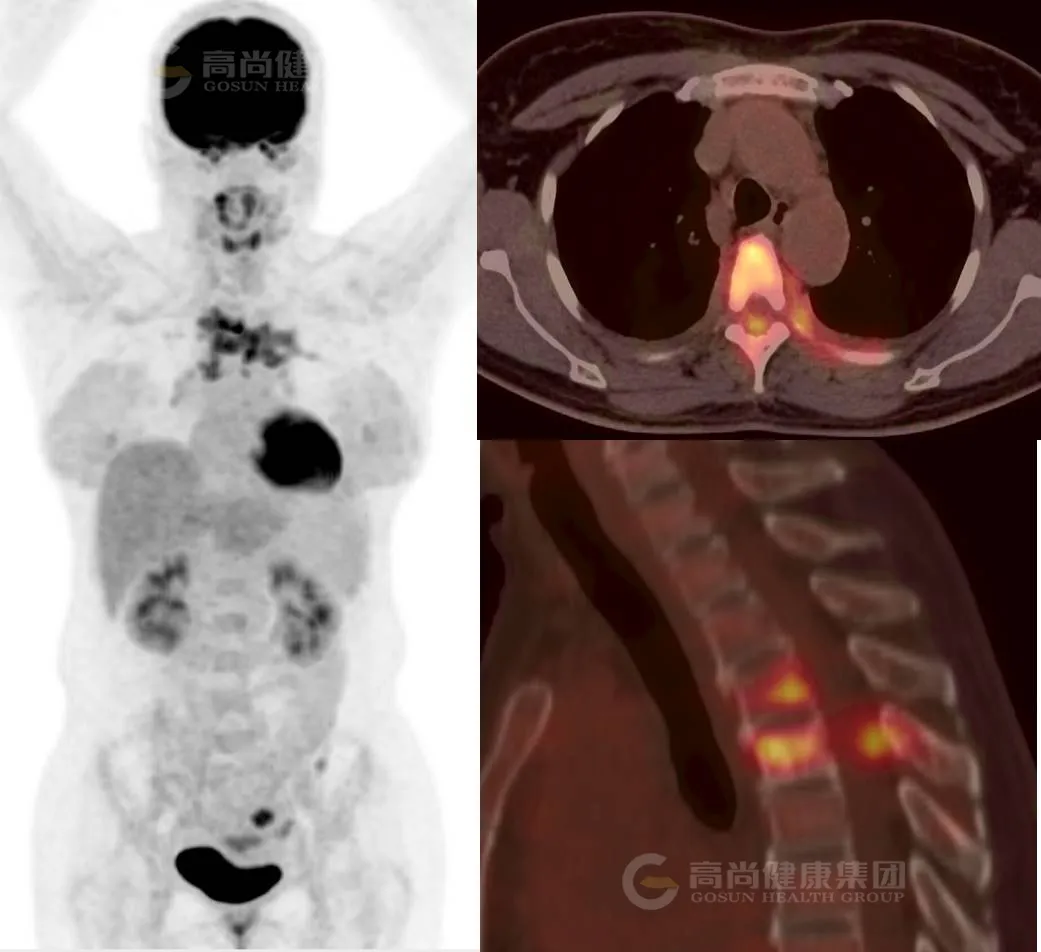
PET/CT 诊断:
胸椎 3、4 椎体及附件、胸 5 右侧附件及左侧第 4、5 后肋混合性骨质破坏,伴异常软组织增厚,范围约 2.2 cm×2.4 cm×2.4 cm(前后径×左右径×上下径),SUV 最大值约 6.8。考虑为恶性肿瘤(椎体原发淋巴瘤可能)。
穿刺病理:(胸 3 椎体)B 细胞性淋巴瘤。

淋巴瘤病例分享:NHL,B 细胞淋巴瘤
男性 80 岁,不明原因发热半月余伴双侧颈部及腋窝多发肿大淋巴结,小便不畅。
血液生化示:白细胞及淋巴细胞升高,肿标(-)。
既往碘剂过敏。
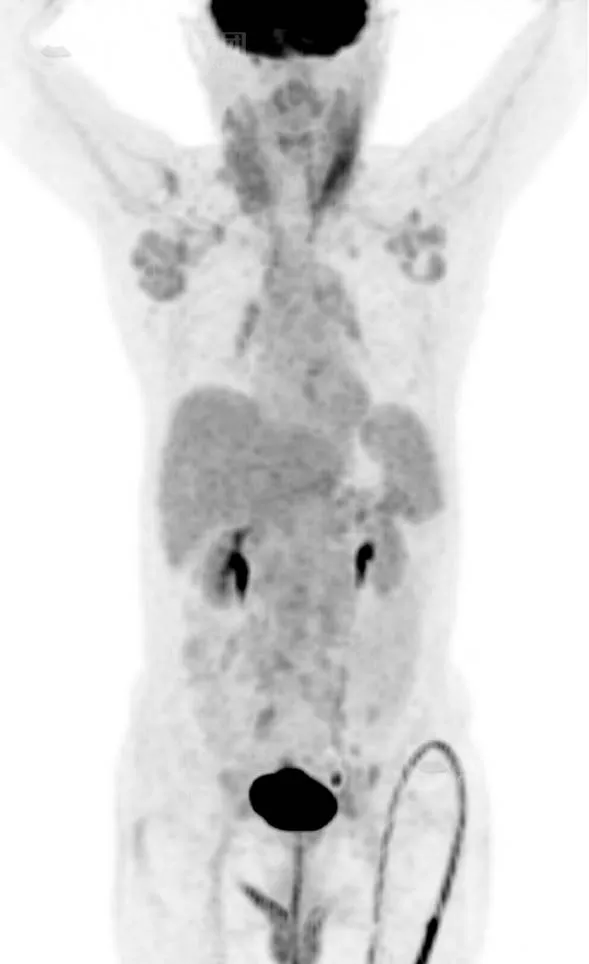
本院 PET/CT 示:
双侧颈部(Ⅰ~Ⅴ区)、双侧锁骨区、双侧腋窝、右侧肺门、纵隔(2~9 组)、左侧内乳区、右才心膈角区、双侧膈肌脚后间隙、肝胃间隙、肝门区、脾门区、肠系膜间、腹膜后、双侧髂血管旁、右侧腰大肌后间隙及双侧腹股沟见多发增大淋巴结影,最大约 2.8 cmX1.6 cmX2.5 cm,大部分放射性摄取增高,SUV 最大值为 3.4。
诊断:
多考虑为淋巴瘤(Ann-Arbor 分期Ⅲ期),请结合病理协诊(可行右侧颈部或腋窝淋巴结活检)。
活检:(右侧颈部淋巴结)NHL,B 细胞淋巴瘤。
淋巴瘤病例分享:NHL,血管免疫母细胞性 T 细胞淋巴瘤
女性 59 岁,午后不明原因低热,面部红肿伴双下肢皮疹一月余。超声提示双侧颈部淋巴结可见。总胆红素升高,C 反应蛋白升高,肿标(-)。既往缺铁性贫血病史,口服药物治疗,具体不详。否认乙肝、肺结核、糖尿病及高血压病史。
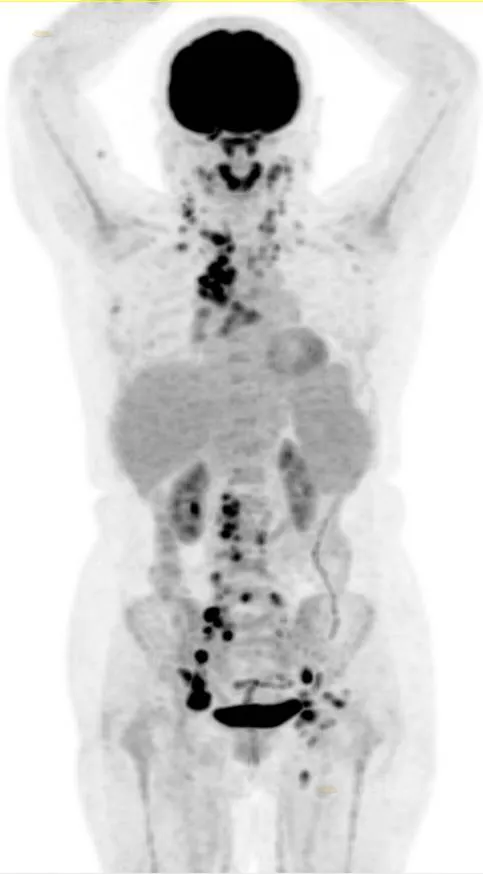
本院 PET/CT 示:
双侧颈部(Ⅰb、Ⅱ、Ⅲ、Ⅳ、Ⅴ、Ⅶ、ⅤⅢ区)、双侧锁骨区、纵隔(1、2、3A、4、5、6、7 组)、右侧腋窝、右侧肺门、右侧膈肌脚后间隙、腹膜后、双侧髂血管旁、双侧盆壁及双侧腹股沟区多发不同程度高代谢增大淋巴结,最大者约 31X20 mm(右侧髂血管旁),SUV 最大值为 12.9。
诊断:
多考虑为淋巴瘤(Ann-Arbor 分期Ⅲ期,需鉴别特殊淋巴结炎),建议左侧腹股沟淋巴结活检。
病理:(下肢穿刺组织)血管免疫母细胞性 T 细胞淋巴瘤
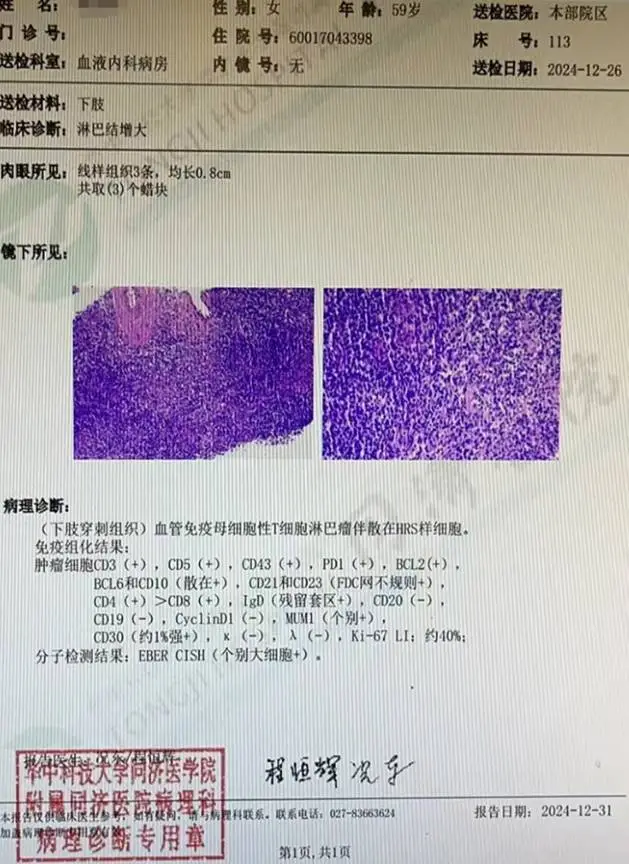
淋巴瘤病例分享:NHL,滤泡性淋巴瘤
女 28 岁,发现全身多发淋巴结肿大,无明显发热、疼痛等不适。
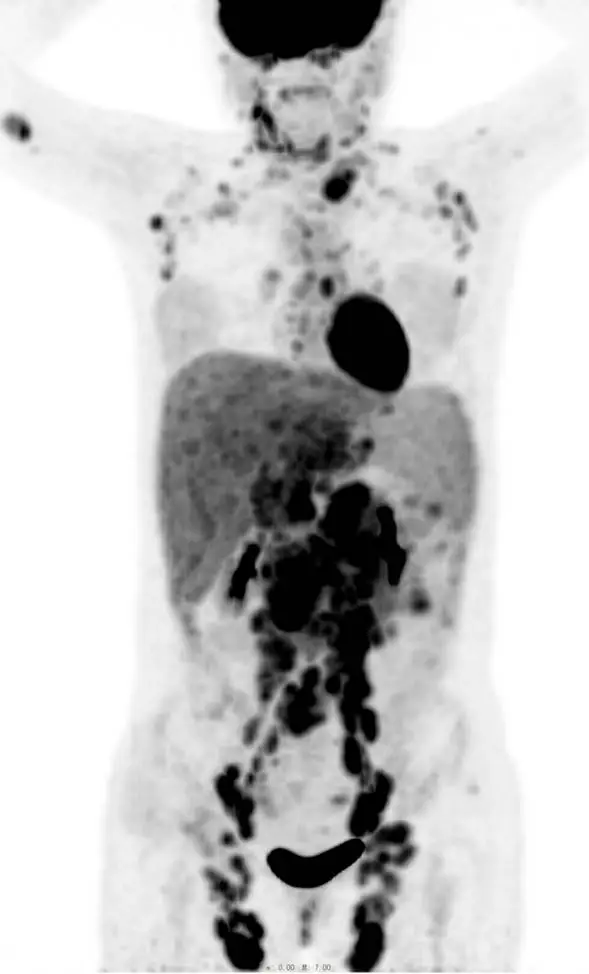
本院 PET/CT 示:
双侧颈部(Ⅰb、Ⅱ、Ⅲ、Ⅳ、Ⅴ、Ⅷ区)、双上臂皮下、双侧腋窝、双侧胸肌间隙、双侧锁骨区、双侧内乳区、双侧肺门、纵隔(1、2、4、6、7、8 组)、胸椎两旁、左膈上、双侧膈肌脚后间隙、肝胃间隙、肝门区、腹膜后区、肠系膜间、双侧髂总动脉旁、双侧前内外血管旁及双侧腹股沟多发高代谢肿大淋巴结,部分相互融合成团块状,最大者约 6.9 cmX5.7 cmX7.3 cm,其中腹膜后病变包绕邻近大血管,SUV 最大值介于 1.3~10.2 之间。
诊断:全身多发高代谢肿大淋巴结,肝脾大伴代谢不均匀增高,考虑为淋巴瘤多发浸润(Ann-Arbor 分期ⅢES/Ⅳ期)。
病理:(右侧腹股沟淋巴结)滤泡性淋巴瘤。

淋巴瘤病例分享:NHL,MALT
男 68 岁,下腹部疼痛一月余,有便血及贫血,ALP135.7(45~125),血清铁 6.1(10.6~36)。
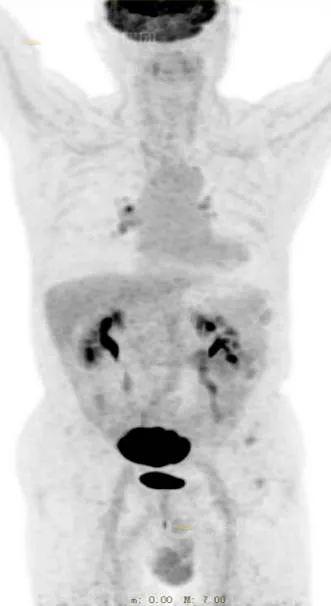
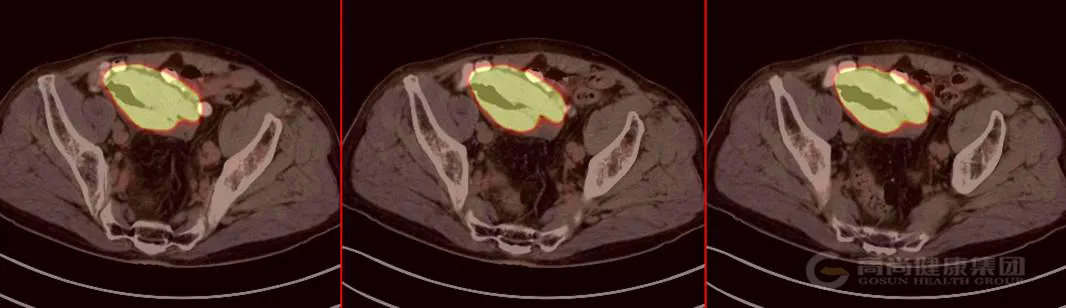
本院 PET/CT 示:
回肠末段肠壁环壁较均匀增厚,最厚约 2.4 cm,相应肠腔未见明显狭窄,病灶累及肠壁全层,灶周肠系膜稍增厚,PET 于上述部位见团块状放射性摄取增高影,最大截面约 9.3 cmX5.0 cm,SUV 最大值为 34.5。
诊断:
考虑为回肠原发恶性肿瘤,以淋巴瘤可能性大(Lugano 分期ⅢE 期)。
活检病理:(回肠末端)MALT 淋巴瘤。
淋巴瘤病例分享:NHL,间变性大细胞淋巴瘤
8 岁男童,反复发热 18 天」入院。查体:双侧颞部可见类圆形凸起,左侧明显,大小约 2.0 cm×2.5 cm,质中,左眼球稍凸出,伸舌左偏。
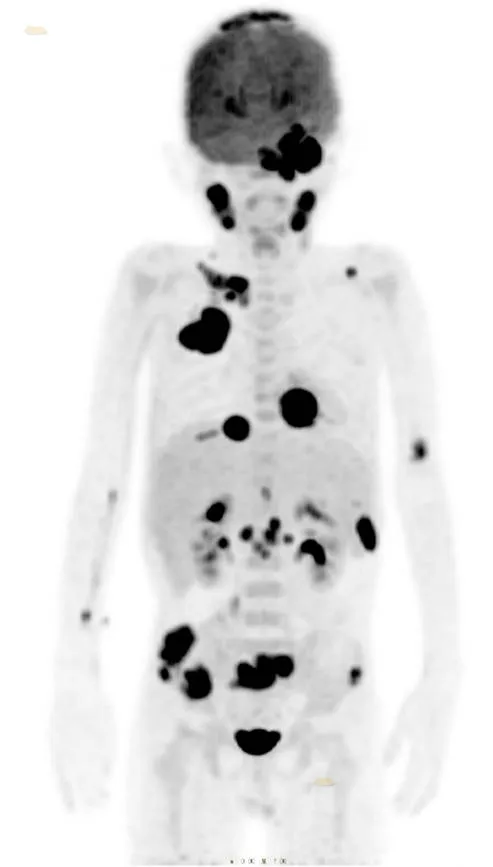
本院 PET/CT 示:
全身多发骨骼结节状及团块状高代谢灶最大约 6.5 cmX4.0 cm,SUV 最大值为 26.8 ,大部分部位伴有软组织肿块形成,呈「肉包骨」改变,小部分骨质密度增高,其中部分病灶累及左侧翼腭窝、翼内外肌、颞肌、双侧局部后胸膜。左侧颈部(Ⅱ、Ⅲ区)及左侧腰大肌前缘(腰 2 椎体层面)多发高代谢淋巴结,最大约 1.9 cmX1.2 cm,SUV 最大值为 11.1。
诊断:
淋巴瘤多发浸润。
病理:(蝶骨偏左侧颅内病灶切除术后)间变性大细胞淋巴瘤
05
淋巴瘤疗效评估

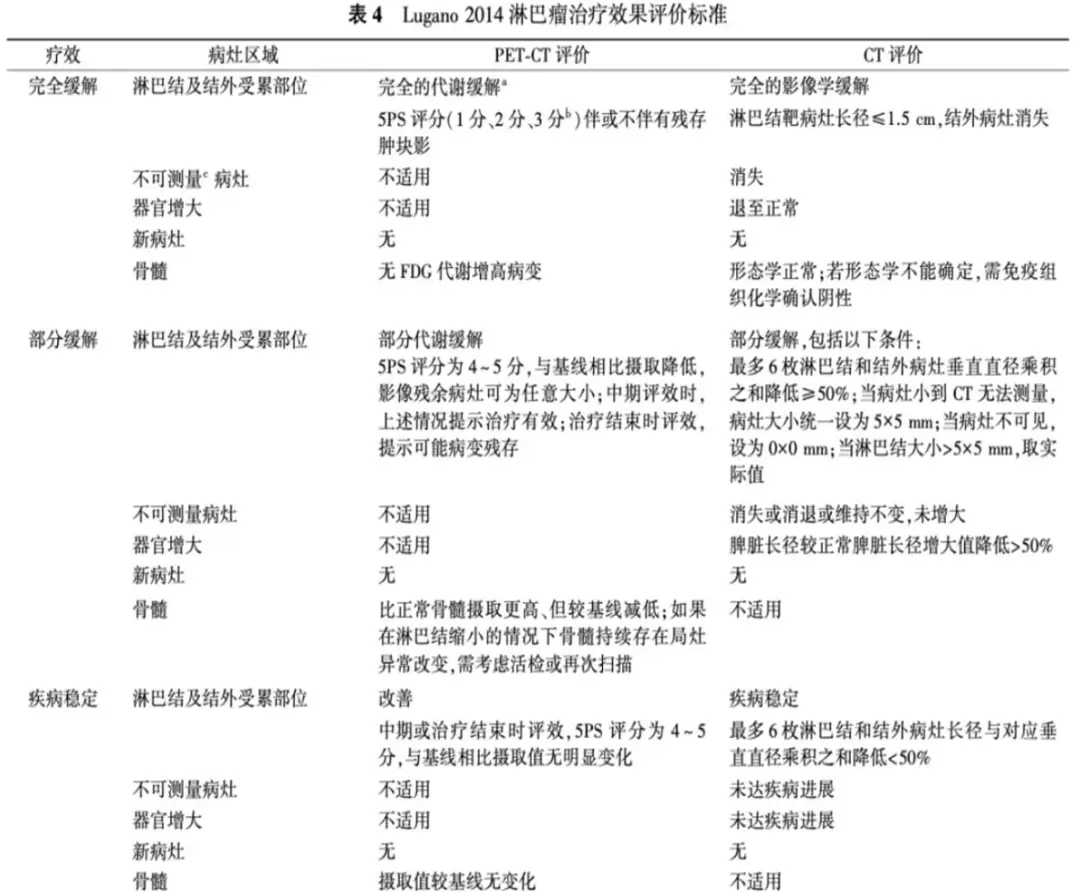

疗效评估注意事项
值得注意的是,采用 18F-FDG PET/CT 显像评估淋巴瘤患者的疗效时需在其治疗前、后分别进行扫描,并将治疗后的图像与基线扫描图像比较,以评估其治疗后效果,判断病情是否缓解或进展。基线扫描与治疗后扫描的基础条件等应保持一致,以避免其他因素对结果判读的影响,如患者准备、FDG 给药程序、PET/CT 图像采集、图像质量、数据分析、评估的标准化等。对于多次进行 PET/CT 显像结果的对比分析的患者,目前广泛采用的方法有量表评分法与标准摄取值(standardized uptake value, SUV)对比定量评估等。
2014 年恶性淋巴瘤成像工作小组国际会议共识中推荐使用 Deauville 标准报告淋巴瘤患者 PET/CT 图像,并细化了 4 分和 5 分的定义中的适度浓聚和显著浓聚 [3]:适度浓聚指病灶的最大标准摄取(SUVmax)大于正常肝脏的 SUVmax,显著浓聚则指病灶的 SUVmax 大于肝脏 SUVmax 的 2~3 倍。根据 Lugano 标准,在治疗中期和治疗后评估中,1 分和 2 分代表 CMR[4]。有文献指出,大多数治疗中期评估为 3 分的接受标准流程治疗的 HL、DLBCL 和 FL 患者在治疗结束后仍可以达到完全缓解,因此,3 分在接受标准流程治疗的中期评估中也可代表完全缓解。但该评判必须谨慎,在降阶梯治疗的临床试验中,3 分更倾向于不完全缓解,以避免治疗不足。4 分和 5 分的情况下,与基线扫描相比,如 FDG 摄取减少,在中期评估中代表部分代谢缓解,在治疗结束时则表示淋巴瘤残余病灶仍有代谢活性;而当 FDG 摄取无明显变化或增加时,提示治疗失败和(或)疾病进展。
在一些情况下,生理性或反应性 FDG 摄取可能大于肝脏和纵隔血池摄取,如 Waldeyer 环、消化道等部位存在生理性 FDG 高摄取,化疗及粒细胞集落刺激因子治疗会导致骨髓及脾脏弥漫性反应性 FDG 高摄取,这种情况下,需仔细鉴别高代谢部位为生理性摄取或反应性摄取。当生理性高摄取部位的病灶 FDG 摄取较基线明显降低,且不超过周围正常组织时可判断为 CMR。
为避免反应性代谢摄取及化疗所致的炎症反应对 PET/CT 结果判读的影响,应选择合适的时间进行 PET/CT 检查。在治疗中期评估时,应在患者下一次化疗前,前次化疗结束后尽可能长的时间进行检查;在治疗结束评估时,则应在最后一次化疗疗程结束后至少 3 周进行检查,最佳时间为化疗后 6~8 周,粒细胞集落刺激因子治疗后至少 2 周,放疗后至少 3 个月。
淋巴瘤疗效评估(完全缓解 CR)
男 66 岁,弥漫大 B 淋巴瘤确诊一年余,行 7 期化疗+1 期靶向治疗,2024-7 结疗。
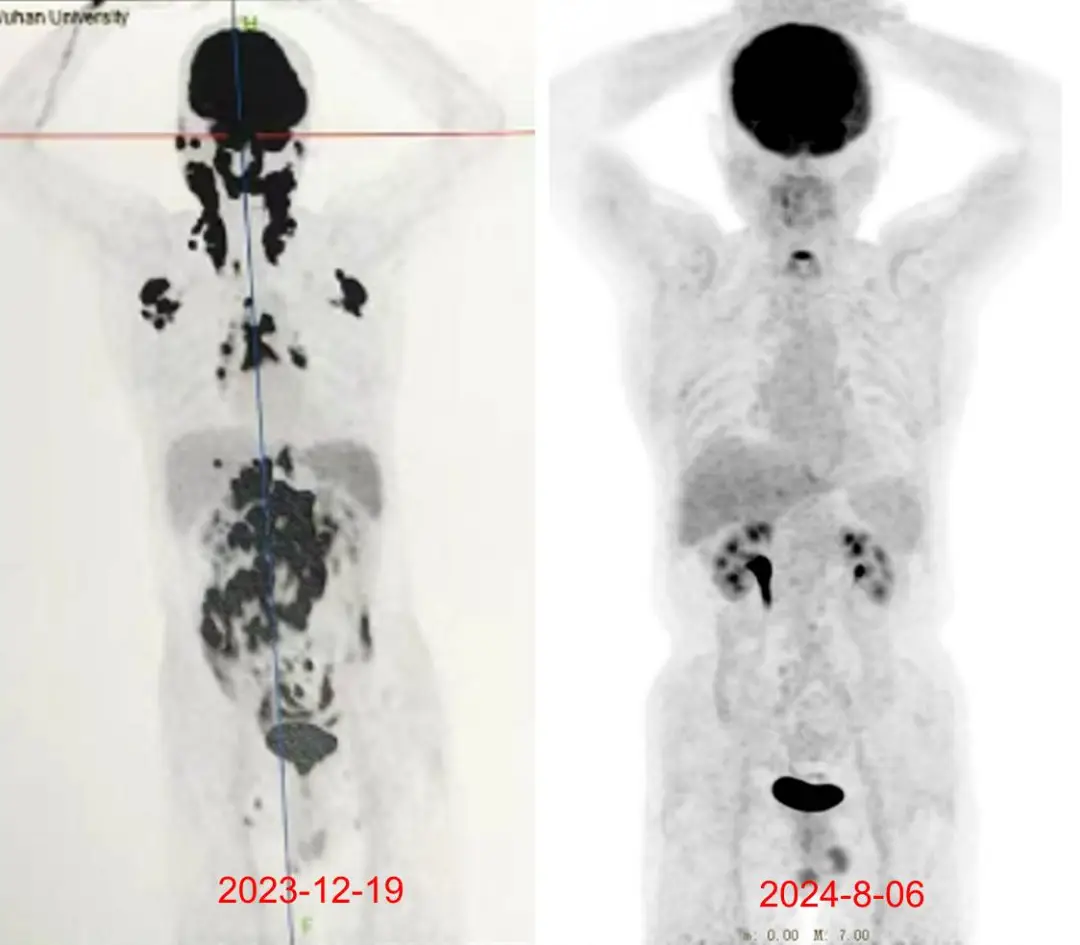
2023-12PET/CT: 双侧颈部、双侧锁骨区、双侧腋窝、双侧肺门、纵隔、腹膜后肠系膜间、双侧髂血管旁、双侧腹股沟多发高代谢肿大淋巴结;肝脏单发结节状高代谢灶。
2024-08PET/CT 示: 原全身多发高代谢病灶,现均已消失(Deauville 评分 1 分),考虑为肿瘤治疗后完全缓解(CR)。
淋巴瘤疗效评估(部分缓解 CR)
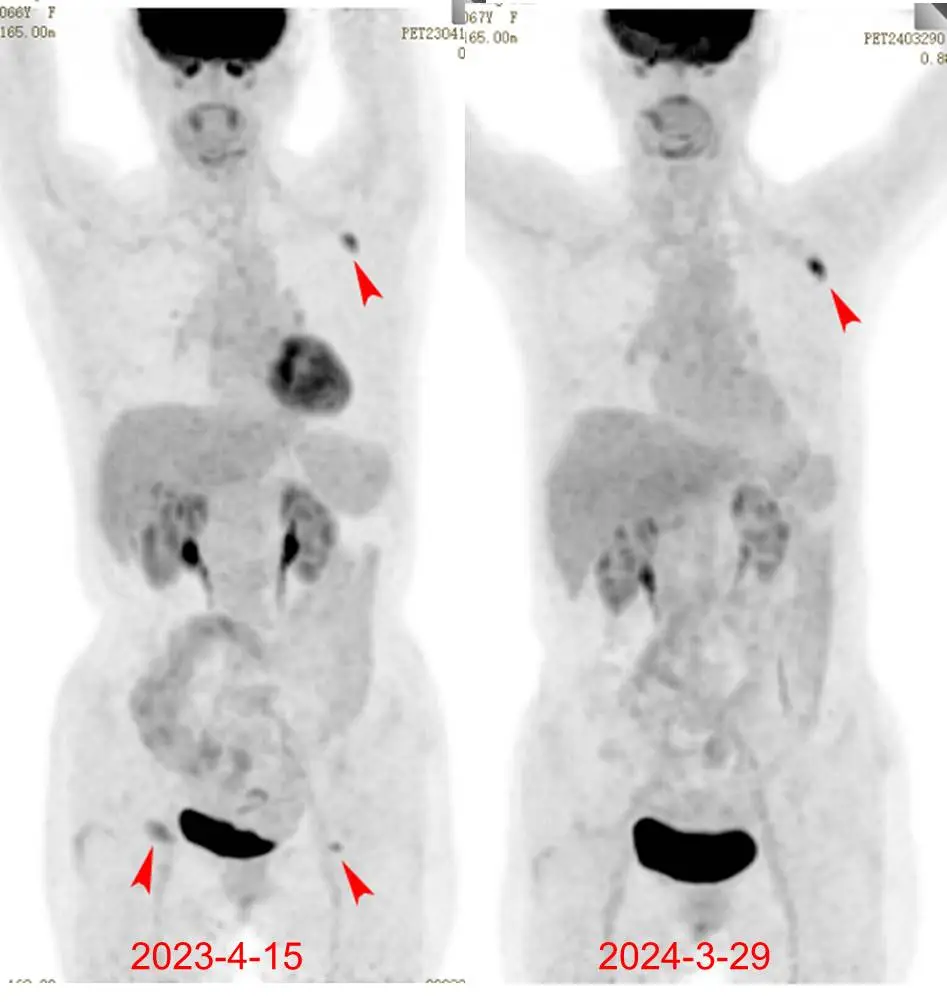
2023.3 右侧腹股沟淋巴结活检确诊淋巴瘤(具体类型不详),2023-4-15 本院 PET/CT 后行 9 次化疗(2024-3-4 结疗)。
2024-3-29PET/CT 示: 对比上次(2023-04-15)PET/CT 检查,原双侧腹股沟高代谢淋巴结(体积缩小伴代谢恢复正常),原左侧腋窝高代谢增大淋巴结(现大小较前相仿,代谢较前略增高,Deauville 评分 5 分),考虑为肿瘤治疗后部分缓解(PR),建议左腋窝淋巴结病理活检。
淋巴瘤疗效评估(疾病进展 PD)
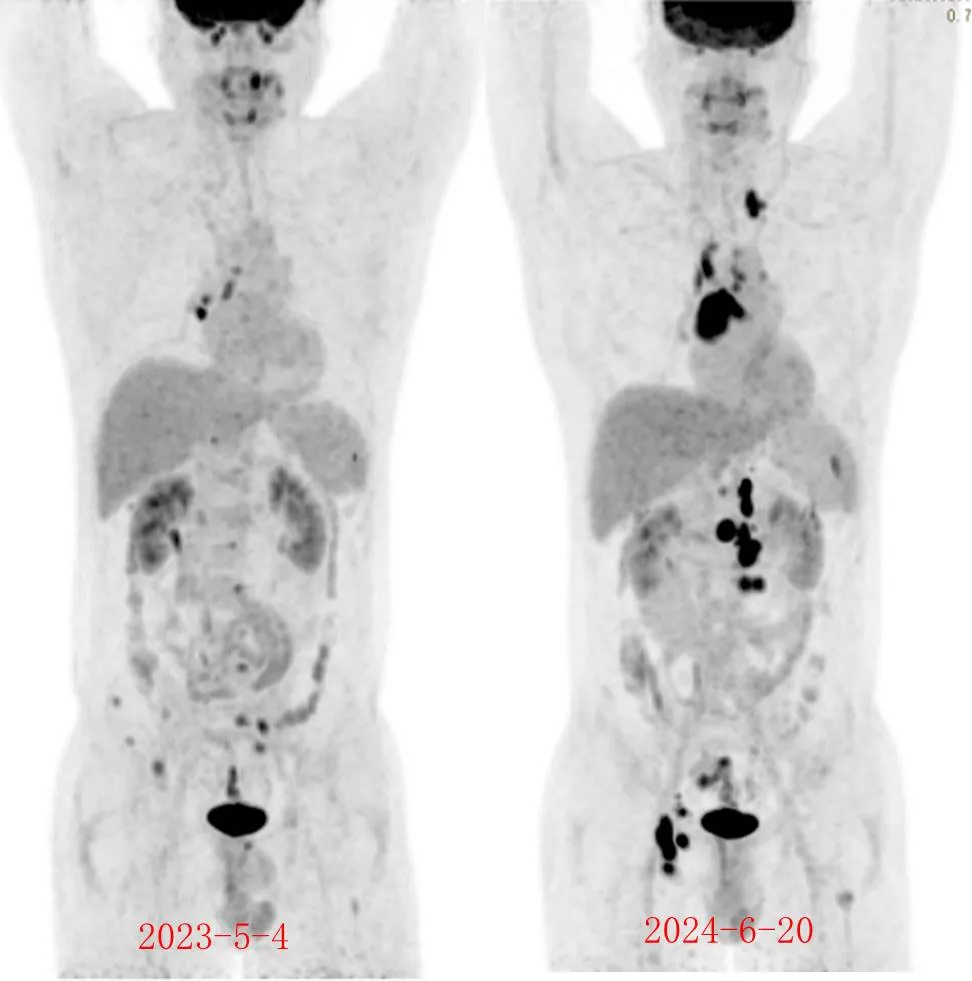
2023.3 右侧腹股沟淋巴结活检确诊淋巴瘤(具体类型不详),2023-4-15 本院 PET/CT 后行 9 次化疗(2024-3-4 结疗)。
2024-3-29PET/CT 示: 对比上次(2023-04-15)PET/CT 检查,原双侧腹股沟高代谢淋巴结(体积缩小伴代谢恢复正常),原左侧腋窝高代谢增大淋巴结(现大小较前相仿,代谢较前略增高,Deauville 评分 5 分),考虑为肿瘤治疗后部分缓解(PR),建议左腋窝淋巴结病理活检。
06
小结
(一)PET/CT 在淋巴瘤的诊断方面有其独特优势,更多用于淋巴瘤的治疗前分期、治疗中治疗后的疗效评估及再分期、指导放化疗策略、预后评估及复发监测。
(二):PET/CT 检查时机及频率
(1)初期诊断或治疗前首次分期;
(2)中期 (化疗期间):HL 多在化疗 2 周期后或 NHL(尤其是 DLBCL 和外周 T 细胞淋巴瘤)化疗 4 周期后,在下一次化疗前 1~2 天行 PET/CT 检查;
(3)终期 (末次治疗结束后):推荐化疗后 6~8 周或放疗 8~12 周,最大限度减少炎症反应对诊断结果的影响;
(4)造血干细胞移植前;
(5)当临床怀疑惰性淋巴瘤向侵袭性淋巴瘤转化时;
(6)当随诊中 CT 检查可疑复发时;
(7)一般对于 HL 及侵袭性 NHL 推荐前 2 年频率 1 次/3 月,第 3~5 年 1 次/半年。
好文章,需要你的鼓励
















