「心中的抑郁就像只黑狗,一有机会就咬住我不放。」
近日,海南一则 17 岁女生的寻人启事在网络上引起广泛关注:失联的李某栏就读高一年级,6 月 20 日放学后失联。
随后,公安局发布警情通报,确认了学生李某栏已经离世。
经走访调查死者家属、医院医生,李某栏近期在多家医院 诊断患有抑郁症(有多家医院就诊记录)。
很多人说:
「现在的孩子为什么这么『脆弱』?」
但事实上,青少年抑郁症绝非简单的「心情不好」或「青春期叛逆」。
《2023 年度中国精神心理健康》蓝皮书显示,我国心理健康问题 呈低龄化发展趋势。
高中生抑郁检出率为 40%,初中生抑郁检出率为 30%,小学生抑郁检出率为 10%。(来源:人民日报)
《2022 国民抑郁症蓝皮书》显示我国 18 岁以下抑郁症患者占总人数的 30.28%(也就是说,大约每三个孩子中就有一个被诊断为抑郁症),在抑郁症患者群体中,50% 的抑郁症患者为在校学生,41% 曾因抑郁休学。
数字会告诉我们,这个「隐秘的角落」里包含了多么庞大的群体。
这一状况,也从咱家医院开设的『儿童心理门诊/学习困难门诊』迅速飙高的挂号率中可见一斑。

每一份及时的觉察,每一次有效的干预,都可能改写一个少年的人生轨迹。

情绪持续低落
超过两周的情绪压抑、悲伤、空虚,常表现为易怒(尤其是男性青少年)或莫名哭泣。
兴趣显著减退
对曾经热爱的活动(运动、游戏、社交)失去兴趣,即使参与也难获快乐。
精力明显下降:
常感疲惫无力,即使简单任务(如洗漱、整理书包)也变得困难。
认知功能下滑
注意力难集中,记忆力下降,学业成绩出现 「断崖式」下跌(中国青年报 2023 年调查显示,超半数抑郁青少年存在学习困难)。
睡眠/食欲突变
失眠或嗜睡;食欲暴增或锐减,体重短期内显著变化。

持续心境低落
悲伤、绝望感笼罩大部分时间,无法摆脱。
兴趣丧失(快感缺失)
对几乎所有活动丧失愉悦感,包括以往热爱的事物。
精力不足/疲劳感
即使休息充足仍感极度疲乏。
自我否定与无价值感
过度自责,贬低自我,常觉「活着没意义」。
反复出现死亡/自杀意念
有自杀想法、计划或尝试(WHO 指出自杀是 15-29 岁人群第二大死因,与抑郁高度相关)。

躯体疼痛(隐匿性抑郁): 反复头痛、胃痛、肌肉酸痛等,但医学检查无明确器质性病因。
过度苛求自我: 作业反复修改至破损,成绩波动引发强烈自责。
情绪表演倾向: 在公众场合刻意表现亢奋(医学称"微笑型抑郁")。
行为退缩与疏离: 避免社交,减少与朋友家人互动,常独处房间。
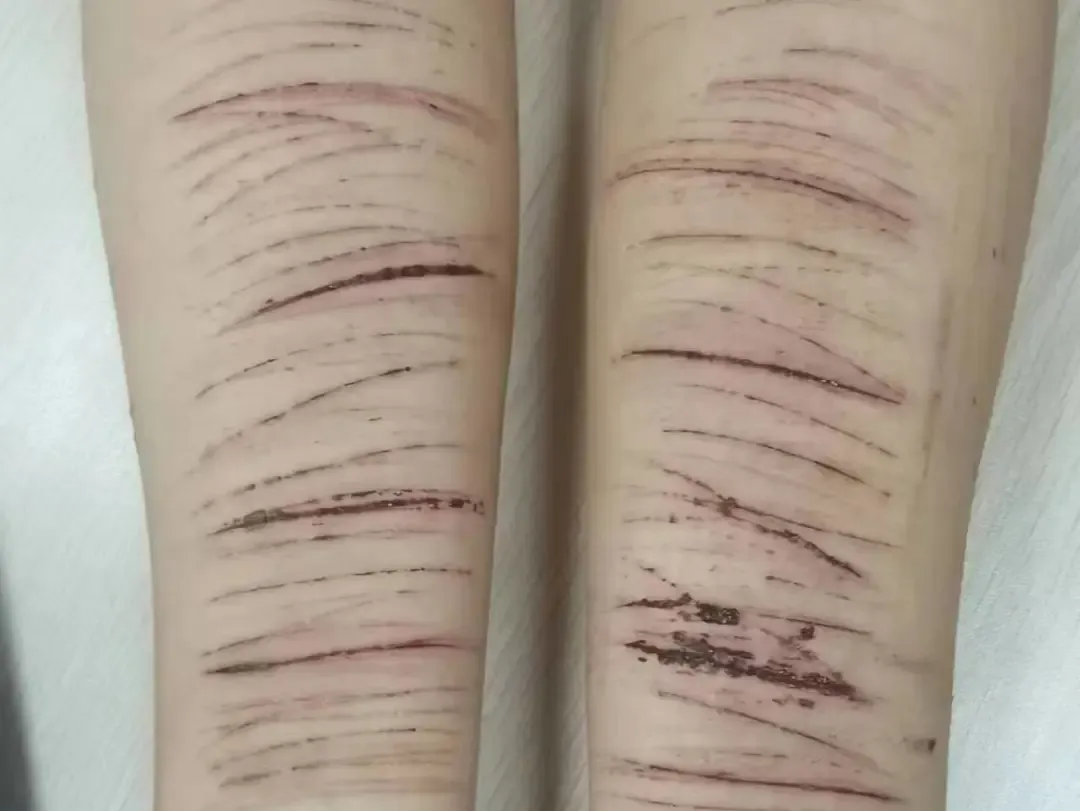
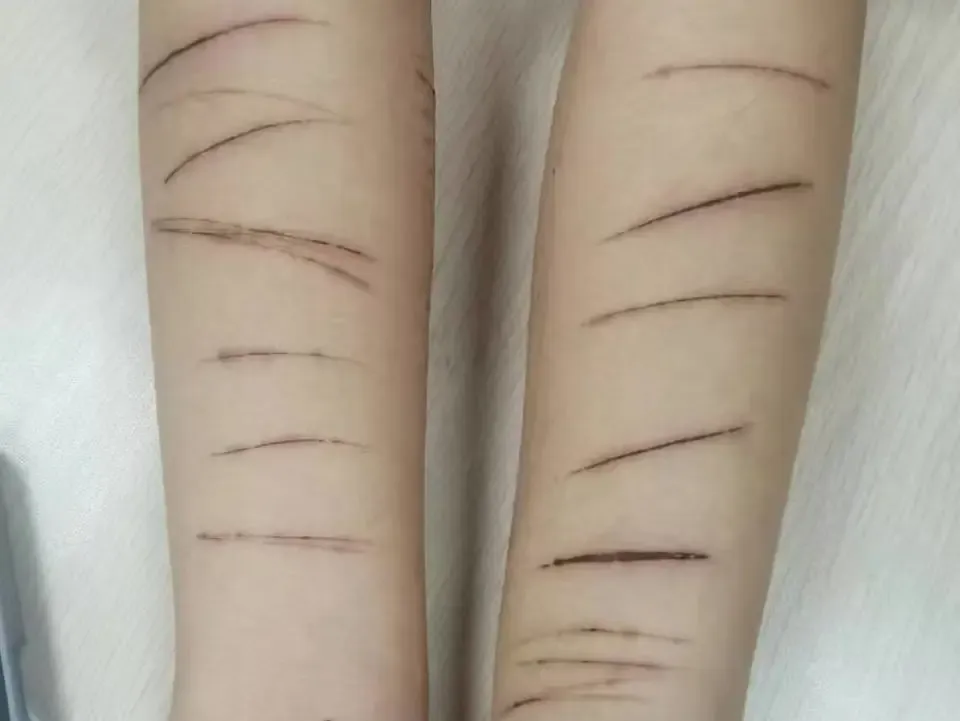
冒险/自伤行为: 鲁莽驾驶、物质滥用、非自杀性自伤(如划手臂),是痛苦情绪的另类宣泄。



答案是肯定的!青少年抑郁症是可治疗、可管理的疾病。
循证心理治疗
认知行为疗法(CBT):国际公认一线疗法,帮助识别和改变负面思维与行为模式。
人际心理治疗(IPT):聚焦改善人际冲突、角色转换等引发抑郁的社会因素。
家庭治疗
改善家庭沟通与支持系统,为康复创造环境。
药物治疗(需严格评估)
对于中重度抑郁,SSRIs 类抗抑郁药(如氟西汀)在医生严密监控下可安全使用(FDA 批准氟西汀用于 ≥ 8 岁儿童)。药物需医生处方,严禁自行用药或停药。
综合干预效果最佳
研究显示,联合心理治疗和药物通常比单一疗法更有效,尤其对重症患者。

家庭能做什么?
研究表明,父母情感支持高、亲子交流频繁的青少年抑郁和焦虑风险均更低。
☑ 学习与理解: 了解抑郁不是「懒惰」或「意志薄弱」。
☑ 倾听而非说教: 用「我注意到你最近似乎很累…」代替「振作起来」,创造安全倾诉环境。
☑ 专业求助不拖延: 发现持续异常,及时陪同就医,避免「病耻感」阻碍治疗。
☑ 陪伴支持治疗全程: 协助遵医嘱用药/咨询,康复期需持续关注(复发风险存在)。
☑ 营造稳定安全环境:减少家庭冲突,保持规律生活,确保充足睡眠。
学校能做什么?
学校中人际支持高,青少年心理健康风险更低。
01 普及心理健康教育:
将情绪识别、压力管理纳入课程,消除污名。
02 建立预警与转介机制:
培训教师识别风险信号,与专业机构建立绿色通道(如北京部分学校引入驻校社工)。
03 营造包容校园氛围:
反对校园欺凌,鼓励同伴支持小组。
04 提供支持性环境:
允许治疗中的学生弹性安排学习任务。
核心必须由「家庭-学校-医院」三方合力,共筑青少年抑郁康复网。
仔仔小课堂:
「少年抑郁的沉默,常比呐喊更震耳欲聋。治愈始于我们学会倾听那些未被说出的痛。」
抑郁症并非不可逾越的黑暗,它的「非典型」表现需要我们穿透表象,看见痛苦本质;它的可治疗性呼唤我们摒弃偏见,及时伸出援手。
当全社会形成科学认知与协作网络,我们才能为迷惘中的年轻生命筑起真正的安全网。
参考文献:
*中科院《中国国民心理健康发展报告(2023-2024)》
*世界卫生组织(WHO)与《柳叶刀》委员会联合发布的《世界精神病学协会抑郁症重大报告》(World Psychiatric Association Commission on Depression)
好文章,需要你的鼓励
















