急性心肌梗死(acute myocardial infarction,AMI)是指在冠状动脉病变的基础上发生冠状动脉供血急剧减少或中断,以致相应心肌发生严重而持久的缺血,导致心肌缺血性坏死,严重威胁患者的生命健康。
急性心肌梗死(acute myocardial infarction,AMI)是指在冠状动脉病变的基础上发生冠状动脉供血急剧减少或中断,以致相应心肌发生严重而持久的缺血,导致心肌缺血性坏死,严重威胁患者的生命健康。
虽然经皮冠状动脉介入治疗(PCT)能够快速恢复血流,纠正心肌缺血,是治疗急性心肌梗死的一种有效方法。但在 PCT 术中、术后早期,AMI 患者仍面临着左心衰、心源性肺水肿、脑梗死等严重并发症的威胁。本文通过一个临床病例,为大家分享这一危重、复杂病情的处理经验。
病例介绍
患者女性,63 岁,以「胸闷气促 20 余天」入院。
1、现病史
患者 20 天前凌晨 04:00 突发胸闷气喘,可耐受,未予重视。凌晨 08:00 症状逐渐加重,自行前往上海市某医院门诊,心电图检查诊断为「急性心肌梗死」。转至某三甲医院就诊,予以抗凝、扩冠、抗血小板治疗、调脂稳斑、扩冠、保肝治疗。
3 日后行冠脉造影结果提示:左主干狭窄 30%,前降支近端狭窄 80%,前降支中段狭窄 70%,左回旋支狭窄 99%,右冠状动脉近端狭窄 70%。予以回旋支开口处 PTCA 球囊扩张术,扩张后复查造影示残余狭窄 70%。
次日下午患者出现口齿不清,完善头颅 MRI 提示左大脑半球亚急性梗塞灶(分水岭区),予以加用丁苯酞改善微循环治疗。
2、既往史
既往高血压病史 2 年,血压最高达 185/95 mmHg,平素未正规治疗(具体用药不详)。
发现糖尿病 1 月余,未服用药物治疗。
3、查体
T 36.6℃,P 88 次/分,R 21 次/分,BP 125/68 mmHg,神志清,精神略差。心率绝对不齐,心音强弱不等,二尖瓣区闻及 2/6 收缩期吹风样杂音。听诊双肺呼吸音粗,双下肺可闻及湿性啰音。四肢肌力Ⅳ级,肌张力稍高,余无殊。
4、辅助检查
血液化验结果(2020-05-23):血常规示 C 反应蛋白 11.01 mg/L↑,红细胞计数 2.81×10^12/↓,血红蛋白 89.30 g/L↓,白细胞计数 4.93×10^9/L,血小板计数 248×10^9/L。生化检验示:葡萄糖 8.66 mmol/L↑,白蛋白 34.04 g/L↓,肝肾功能各指标大致正常。凝血检验报告:凝血酶原时间 11.70S,国际正常化比值 1.06,血浆 D-二聚体(D-Dimer)0.351ug/ml。
心电图:1. 快速心房颤动 2. 室性期前收缩。
超声检查:胸部超声:双侧胸腔少-中等量积液;心脏超声:1. 室间隔基底段增厚、左室下壁心肌收缩活动减弱 2. 左室舒张功能减退 3. 二尖瓣重度反流伴左房增大 4. 主动脉瓣局部钙化 5. 肺动脉轻中度高压 6. 心包腔内局限性性少量积液 7. 左室射血分数 = 55%。
诊治过程
1、初步诊断
1. 冠状动脉粥样硬化性心脏病、急性心肌梗死(非 ST 段抬高型,介入治疗后)、心房颤动、二尖瓣关闭不全、心功能Ⅱ级(Killip)、高血压 3 级(很高危)、2 型糖尿病、3. 脑梗死
2、入院当日
因患者入院后出现胸闷气喘,心率波动在 100-150 次/分,遂急诊复查心电图,结果示:1. 快速心房颤动 2. 室性期前收缩 3.ST 段水平或上斜型压低(V2-6);急查血气分析示:呼吸性碱中毒,I 型呼吸衰竭。
予面罩高流量吸氧,喘定静滴平喘、利尿治疗后稍好转。
3、入院次日
次日患者再次出现喘息气促明显,呼吸 43 次/分,端坐位呼吸、指脉氧下降至 78%,BP 183/111 mmHg。HR 130 次/分,伴烦躁不安、大汗、面唇及肢端紫绀。听诊双肺布满湿啰音及哮鸣音。此时,胸部 CT 结果显示肺部大片「白影」,如下图所示:
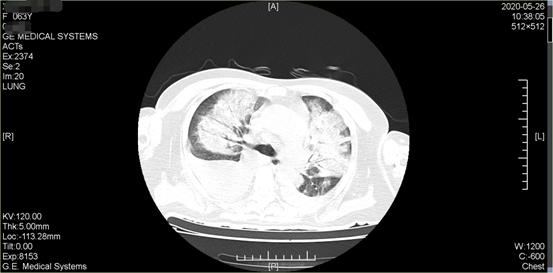
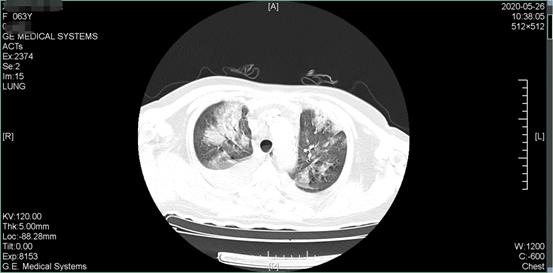
图为患者治疗前胸部 CT,见双肺大片「白影」(图片源于作者)
在如今新冠病毒疫情常态化防控的当下,「白肺」的表现是一个令医生高度警惕的征象。经流行病学调查及临床表现, 检查鉴别,排除了患者新冠肺炎的可能性。根据多年临床经验,考虑双肺「白影」为急性肺水肿的表现,故初步诊断为:心肌梗死介入术后并发急性左心衰竭、心源性肺水肿、心功能Ⅲ级(Killip)。
即予放置深静脉导管,中心静脉 27 cmH2O,予吗啡 10 mg(分二次静推,每次 5 mg)甲强龙 80 mg 纠正患者心源性哮喘症状,降低机体氧耗,减轻肺水肿。西地兰 1 mg(12 小时内,分次静推)增强心脏的搏出量,改善心脏泵血功能,同时根据中心静脉后,血压及尿量情况分次呋塞米利尿,减轻心肺负荷,硝酸甘油持续泵入改善心肌供血。
同时血气分析示:PH 7.526,PCO2 32.2 mmHg PO2 58.0 mmHg,SO2 89.4%,K 3.1 mmol/L↓,Na 141 mmol/L,Ca 1.02 mmol/L,Cl 102 mmol/L,提示Ⅰ型呼吸衰竭、低钾血症。
即予无创呼吸机辅助通气,患者不能耐受,遂改为予高流量吸氧、补钾,氨茶碱解痉平喘,予多巴酚丁胺泵入强心,约 50 min 后患者症状明显好转,心电监护示:HR 90 次/分,R 23 次/分,BP 112/63 mmHg,SPO2 94%。
4、后续处理原则
后续每日监测 CVP、控制出入量,强心治疗后好转、防控感染。
经过治疗 5 天后,患者病情明显改善,复查胸部 CT 显示肺部炎症明显改善,如下图所示:
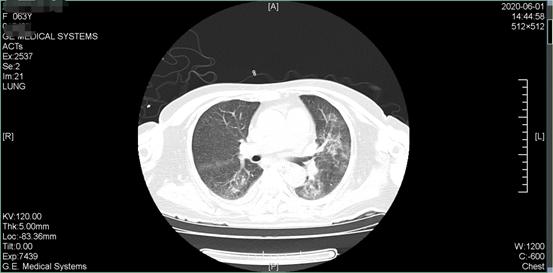
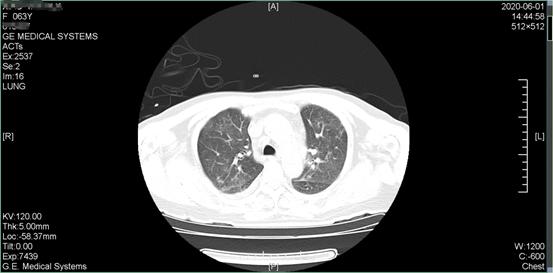
图为患者治疗后胸部 CT,可见随着心衰的纠正,双肺「白影」明显改善,进一步证实了先前「肺水肿」的判断(图片源于作者)
目前该患者病情稳定,恢复满意,已顺利出院。
讨论分析
AMI 是冠心病的一种严重类型,其病死率较高,特别是当合并急性肺水肿,住院期间病死率高达 38%[1]。本病例中患者在 AMI 介入治疗后出现急性肺水肿,且合并脑梗死,病情极其危重。但在及时、有效的综合治疗下,患者最终恢复良好,特在此为大家分享处理经验。
AMI 并发急性左心衰,以心源性肺水肿或心源性休克为主要表现,前者多见呼吸困难、紫绀、咳喘、咳泡沫样痰,后者多见神志不清、面色苍白、出冷汗、心率增快、四肢湿冷、血压下降等典型症状、体征。
结合本例患者,三支病变导致心肌缺血,心肌收缩功能下降,左心搏出减少,同时由于心肌缺血,乳头肌功能障碍,导致二尖瓣重度返流,加重了血流动力学的改变,导致了急性肺水肿的表现,由于肺水肿、肺的弥散功能下降,导致严重的哮喘表现,从而加重了氧耗和缺氧。
所以在治疗上,首先放置深静脉导管,建立中心静脉后,心率、血压等血流动力学的观测指标,同时给予吗啡、甲强龙纠正患者的哮喘状态,降低氧耗,减轻肺水肿。一方面予西地兰,多巴酚丁胺等,增强心脏的泵血功能。另一方面根据血流动力的指标,小剂量分次利尿,减低心脏负荷,并予硝酸甘油持续泵入,改善心肌供血。
经上述治疗,5 天后患者症状缓解,中心静脉后 12 cmH2O,相关指标恢复正常。
另外,虽然该患者在 AMI 介入治疗后已常规应用抗凝、抗血小板药物,但依然出现了脑梗死,考虑可能与患者有高血压、糖尿病病史这一高危因素有关;而且,鉴于颅脑 MRI 显示患者脑梗死灶属于亚急性病变,推测在 AMI 发生之前,患者可能已存在一定程度的血栓前状态 [2]。针对这一并发症,予以积极在抗凝药物应用的基础上,加用改善微循环药物治疗,患者病情得到有效控制并逐渐恢复。
最后需要强调的是,该患者是一名 63 岁的老年人,存在高血压、糖尿病等基础疾病,要积极防范肺部感染这一并发症,包括加强翻身拍背、合理使用抗菌药物等等。在这方面,相比于经验性用药治疗,上海永慈康复医院重症康复科的医生更提倡目标性治疗,即探明感染的根源,然后给予有针对性的、直击目标的药物。
作者简介:
张绍明,解放军第四军医大学毕业,医学学士,主任医师,现任上海永慈康复医院外科中心主任,中国人民解放军全军胸部肿瘤诊疗中心主任。兼任中国医师协会胸外专业委员会委员、中国医师协会食管外科专家委员会委员、全军心胸外科专业委员会委员、南京军区心胸外科专业委员会主任委员、南京军区医学科学技术委员会委员、上海市心胸外科专业委员会委员、上海市医疗事故鉴定专家以及《心血管外科》、《中华胸外科》、《东南国防医药》杂志编委等。曾任在解放军某部上海医院等综合性三甲医院主任医师,心胸外科主任,全军胸部肿瘤诊疗中心主任。
临床诊疗特长擅长食道、肺、纵隔等胸部肿瘤领域、心脏外科各类复杂疾病手术及治疗。长期从事胸心外科专业工作,具有非常丰富的临床经验。擅长于胸外科领域,尤其是肺癌、食管癌及纵隔肿瘤的疑难复杂病例的外科手术及治疗;于胸心外科的危急重症救治方面造诣独到; 成功开展了「同种异体心脏移植术」、「同种异体肺移植术」、「ECMO 技术在气管外科手术中的应用」等多项学科领先治疗术。
参考文献
1. 屈亚新, 唐立荣, 宣守凤. 急性心肌梗死并发重度急性肺水肿的护理 [J]. 浙江临床医学, 2010, 12(1):105-106.
2. 刘兴会, 吴强. 急性心肌梗死并发急性脑梗死 1 例 [J]. 临床心血管病杂志, 2016(10):1065-1066.
*本内容仅供医疗专业人士阅读
好文章,需要你的鼓励
推荐阅读
















