近日,成都爱尔眼科医院成功救治了一位患有恶性青光眼的患者刘阿姨。她复杂的病情和曲折的就医经历,为广大市民敲响了关注眼健康的警钟。
恶性青光眼突袭,致盲危机降临
6 月 10 日,刘阿姨在女儿搀扶下进入成都爱尔眼科医院急诊室。此时,她的左眼眼压已飙升至 58 mmHg(毫米汞柱),远远高于正常范围,眼球硬如石头。「像有钢针扎眼球,三天没合眼了。」老人颤抖的描述让医护人员立刻警觉起来。
医院迅速启动绿色通道。裂隙灯检查显示,刘阿姨肿胀的角膜如同浑浊的毛玻璃,前房几乎消失,瞳孔区可见虹膜与晶状体紧密粘连——这正是恶性青光眼的典型征象。
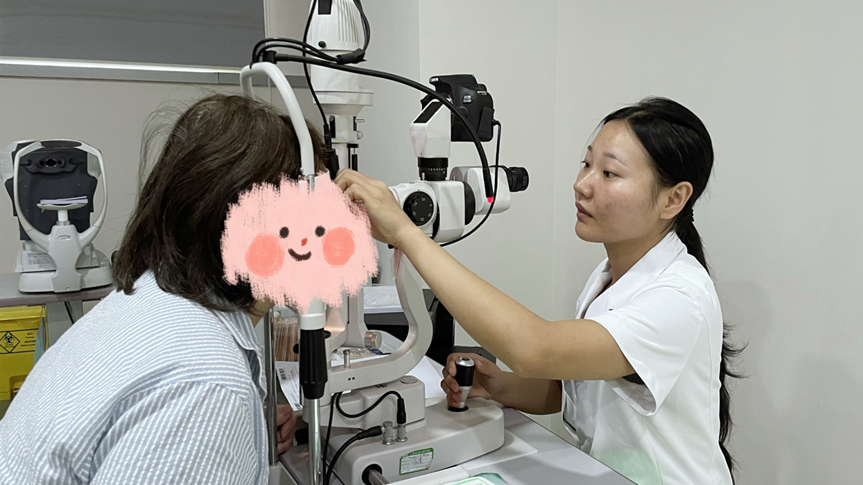
追溯病史,刘阿姨于 2019 年 9 月曾在外院接受手术,旨在矫正 1000 多度的超高度近视并治疗白内障。术后她重获清晰视力,然而隐患已然埋下:其眼部悬韧带本就脆弱,在术后五年间持续松弛。平静在 2024 年 4 月被打破。
当时,刘阿姨突发左眼剧痛、视物发黑,她起初以为是结膜炎,便就近就医。检查发现眼压异常升高,但病因未能明确,仅靠降眼压药物暂时控制了症状。
此后,因左眼后发性白内障导致视物模糊,刘阿姨来到成都爱尔眼科医院检查。医生评估后认为,鉴于其悬韧带松弛且人工晶体由张力环支撑,存在晶体脱位风险,建议暂缓处理。
然而,在原手术医院复诊时,医生认为晶体位置尚可进行手术。于是今年 5 月,刘阿姨接受了后发性白内障激光手术。不料,术后当晚眼压再度急剧升高,药物控制效果不佳。
术后第三天,刘阿姨左眼突然视物发黑,紧急输液治疗效果不理想。三周后的 6 月上旬复查,眼压为 28 mmHg。次日下午,病情急剧恶化,出现左眼胀痛、眼红、视力下降、流泪、畏光、睁眼困难等不适,同时伴有恶心呕吐症状,立即于外院夜间急诊就诊,诊断为原发性急性闭角型青光眼。尽管进行了药物和输液治疗,情况仍未好转。
精准判断精湛技术,守护眼球与视力
次日,刘阿姨紧急转往成都爱尔眼科医院。经李岷元医生面诊,确诊为「左眼恶性青光眼,双眼人工晶体植入术后,双眼高度近视」,随即收治入院。然而,输液和使用降眼压滴眼液等保守治疗效果均不理想,刘阿姨承受着巨大痛苦。
其病因在于:悬韧带松弛导致晶体晃动,激光手术后晶体前移,加之玻璃体等组织炎症引发肿胀,最终造成眼压居高不下、角膜水肿。
「就像眼睛里堵了个水闸,所有排水系统都失灵了。切除后囊、虹膜、前玻璃体等组织,才能使房水重新流通。」巫雷副院长用形象的比喻向家属解释了疾病病理机制。
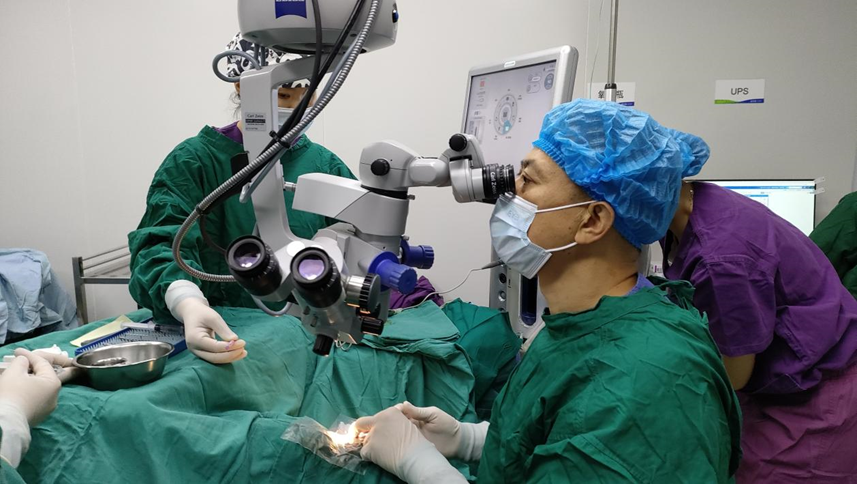
经过多学科会诊(MDT),巫雷副院长团队为刘阿姨实施了联合手术,包括「左眼前入路玻璃体切除术、左眼晶状体后囊膜切除术、左眼房角分离术、左眼虹膜周边切除术、左眼虹膜粘连松解术、左眼前房成形术」。
手术成功后,刘阿姨的左眼眼压已恢复正常,折磨她多日的疼痛终于缓解,得以安稳入睡。巫雷副院长指出,高眼压导致的视力损伤往往不可逆。此次手术的主要目的是保住眼球、控制眼压、保护现有视力。目前,刘阿姨正处于恢复阶段,需用药观察,待角膜状况改善后,再制定下一步治疗方案。

专家提醒:警惕青光眼,定期检查是关键
专家特别提醒,青光眼是一种严重的致盲性眼病,急性发作时可导致视力急剧下降甚至失明。尤其是有眼部手术史、高度近视等高危人群,务必定期进行眼部检查。一旦出现眼痛、视力模糊、恶心呕吐等症状,必须立即就医。同时,患者应严格遵循医嘱,审慎对待眼部手术及后续治疗,避免因疏忽大意而延误病情。
好文章,需要你的鼓励
















