来源:派来帮您
对于慢乙肝患者而言,抗病毒治疗可以有效抑制病毒的复制,减轻肝脏炎症,阻断或逆转肝纤维化甚至早期肝硬化,降低乙肝相关性肝癌的发生风险 [1]。
什么情况下需要进行抗病毒治疗?
根据《慢性乙型肝炎防治指南》(2022 版),建议符合以下几种情况的患者进行抗病毒治疗。
血清 HBV DNA 阳性,ALT(转氨酶)持续异常,且排除其他原因所致者,建议进行抗病毒治疗;
血清 HBV DNA 阳性,无论 ALT 水平高低,只要符合以下几种情况之一,都建议进行抗病毒治疗:
①有乙肝肝硬化家族史或肝癌家族史,家族史一般指的是和自己有血缘关系的父母、子女、兄弟姐妹、祖父母、外祖父母、叔伯等 [2];
②年龄>30 岁;
③无创指标或肝组织学检查,提示肝脏存在明显炎症(G ≥ 2)或肝纤维化(F ≥ 2);
④乙肝相关肝外表现,如乙肝相关性肾小球肾炎等;
临床诊断代偿期和失代偿期乙肝肝硬化患者,无论 ALT 和 HBV DNA 水平,以及 HBeAg(乙肝 e 抗原)阳性与否,均建议进行抗病毒治疗。同时应该注意寻找并治疗肝硬化的其他病因(如酒精、肥胖、糖尿病、自身免疫或遗传代谢性肝病等)。
简单来讲,临床上判断一位慢乙肝患者是否要进行治疗,会依据他的 HBV DNA(优先推荐用高敏的,也就是检测下限在 10/20 IU/mL)、ALT 水平、肝脏疾病的严重程度,并结合年龄、家族史和其他伴随疾病等因素。综合评估患者病情进展风险,然后再决定是否要进行抗病毒治疗 [1]。
为什么要进行抗病毒治疗?
慢乙肝患者的最终目标是降低肝癌发生发展的风险,从而提高生存率和生活质量。
从数据来看,未经抗病毒治疗的慢乙肝患者,每年有 2%-10% 的风险会进展为肝硬化,而对于肝硬化患者,每年有 3%-6% 的风险进展为肝癌 [1]。如果以 5 年来看的话,未经过治疗的慢乙肝患者 5 年内肝癌累计发病率高达 15% 左右,如果伴有肝硬化,甚至高达 19.6%[3-6]。
而进行抗病毒治疗可以降低 40-60% 的肝癌风险。就拿口服的核苷类药物来说,一项纳入 22875 名慢乙肝患者的研究发现,长期服用核苷类药物,如果 HBV DNA 持续低于检测下限,5 年累积肝癌发生率为 7.5%[7]。
干扰素类降低肝癌风险就更优异了,可以在核苷类药物的基础上,进一步降低 85%-90% 的肝癌风险。基于干扰素的治疗方案可以帮助患者实现表面抗原清除,走向实现临床治愈。临床治愈后,5 年累积肝癌发生风险可降低至 1%,和普通人无差异 [8]。
哪些人群可以实现临床治愈?
既然提到了临床治愈,那哪些人可以实现临床治愈呢?
很多人认为只有「优势患者」才能实现临床治愈,其实这是不对的。临床治愈「优势患者」的概念是在中国慢乙肝临床治愈(珠峰)工程项目中被大家所熟知,标准有很多条,大家记忆比较深刻的就是要求「表面抗原<1500 IU/mL 」。但珠峰(工程)项目当时提出的口号是「乙肝治愈不是梦,优势患者可先行」,珠峰项目也确实证实了慢乙肝临床治愈这条路子是走的通的,但这并不是意味着只有「优势患者」才能实现临床治愈,「优先探索优势患者以积累经验,再逐步扩展至更广泛人群」。
事实上,在临床实践中,有很多表面抗原较高、e 抗原阳性等非优势人群同样也实现了慢乙肝的临床治愈,他们的表面抗原有的几千,有的上万,但最后也实现了临床治愈。
另外,张文宏教授曾在「绿洲项目 1.5 年阶段性数据」报告中提到,对于表面抗原水平较高的患者,通过分阶段的长效干扰素治疗,可以实现临床治愈。也就是先通过基于长效干扰素的治疗,将表面抗原降下来,将非优势人群转化为优势人群,从而实现临床治愈 [9]。
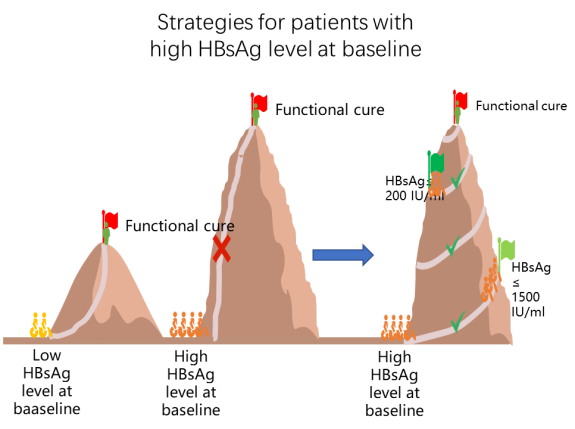
因此,无论是从临床实践,还是科学研究来看,慢乙肝的临床治愈并非限定某一类特殊人群,经专业临床医生评估后,有条件的话,都可以追求临床治愈,勇夺金牌。
总结
慢乙肝患者进行抗病毒治疗最终目的就在于降低乙肝所致肝癌风险,提高生活质量。现有抗病毒药物可以降低乙肝所致肝癌风险,与核苷类药物相比,干扰素类降低肝癌风险的效果更好,基于干扰素的治疗方案还能帮助患者实现临床治愈,安全停药,实现乙肝「脱帽」。
而临床治愈并非某一特定人群才能实现,有条件的话,都可以追求临床治愈。
参考文献:
[1] 中华医学会肝病学分会, 中华医学会感染病学分会. 慢性乙型肝炎防治指南(2022 年版)[J]. 中华肝脏病杂志, 2022, 30(12): 1309-1331. DOI: 10.3760/cma.j.cn501113-20221224-00607.
[2]Liu X, Baecker A, Wu M, Zhou JY, Yang J, Han RQ, Wang PH, Jin ZY, Liu AM, Gu X, Zhang XF, Wang XS, Su M, Hu X, Sun Z, Li G, Fu A, Jung SY, Mu L, He N, Li L, Zhao JK, Zhang ZF. Family history of liver cancer may modify the association between HBV infection and liver cancer in a Chinese population. Liver Int. 2019 Aug;39(8):1490-1503. doi: 10.1111/liv.14182. Epub 2019 Jul 10. PMID: 31228882; PMCID: PMC6705127.
[3]Kumada T, Toyoda H, Tada T, et al. Effect of nucleos(t)ide analogue therapy on hepatocarcinogenesis in chronic hepatitis B patients: a propensity score analysis[J]. J Hepatol, 2013, 58(3): 427-433.
[4]Hosaka T, Suzuki F, Kobayashi M, et al. Long-term entecavir treatment reduces hepatocellular carcinoma incidence in patients with hepatitis B virus infection[J]. Hepatology, 2013, 58(1): 98-107.
[5]Liu K, Choi J, Le A, et al. Tenofovir disoproxil fumarate reduces hepatocellular carcinoma, decompensation and death in chronic hepatitis B patients with cirrhosis[J]. Aliment Pharmacol Ther, 2019, 50(9): 1037-1048.
[6]Ikeda K, Saitoh S, Suzuki Y, et al. Interferon decreases hepatocellular carcinogenesis in patients with cirrhosis caused by the hepatitis B virus: a pilot study[J]. Cancer, 1998, 82(5): 827-835.
[7]Lin CL, Kao JH. Development of hepatocellular carcinoma in untreated and treated patients with chronic hepatitis B virus infection[J]. Clin Mol Hepatol, 2023.
[8]Yip TC, Wong VW, Tse YK, et al. Similarly low risk of hepatocellular carcinoma after either spontaneous or nucleos(t)ide analogue-induced hepatitis B surface antigen loss[J]. Aliment Pharmacol Ther, 2020.
[9]Zhang QR, Sun F, YuYQ, et al. The functional cure strategies of patients with high HBsAg levels at baseline with interferon therapy (OASIS Project 1.5 Year Data). APASL2023, Abstracts (FP13-70).
好文章,需要你的鼓励
















