怀孕,这一生命奇迹的启程,往往伴随着无尽的喜悦与期待。然而,在某些特殊妊娠情形下,准妈妈们却不得不面对艰难抉择,作出理智而沉重的抉择。随着国家「三孩」政策的温馨开启,「剖宫产瘢痕妊娠」这一相对陌生的医疗术语,逐渐步入了公众视野。那么,剖宫产瘢痕妊娠究竟为何物?它潜藏着哪些不容忽视的风险?接下来,让我们一同深入探究。
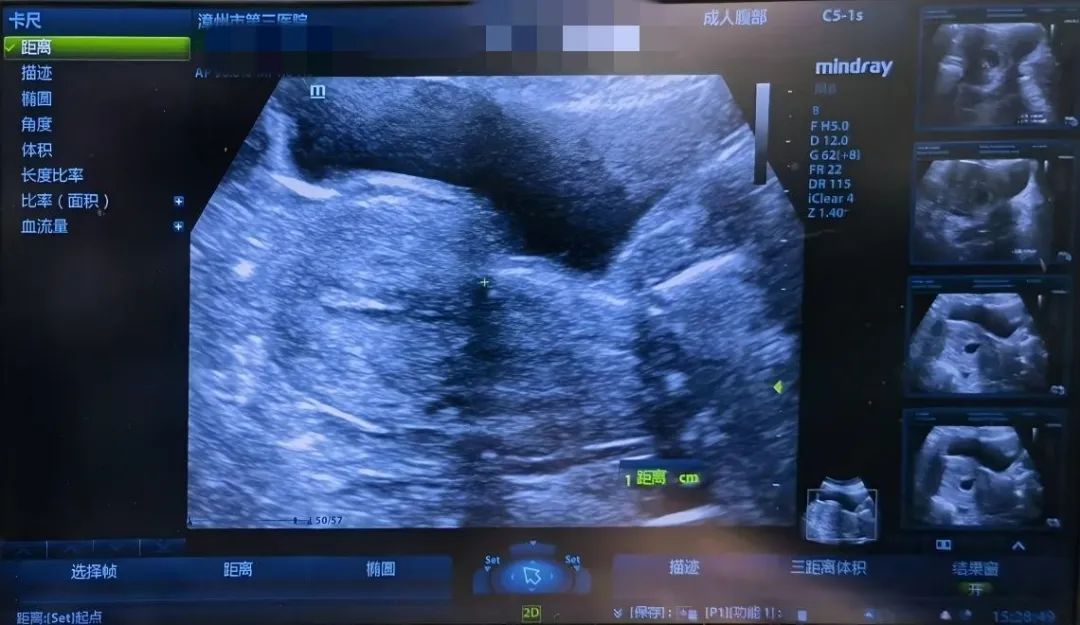
刘女士(化名),一位 35 岁的三胎准妈妈,拥有两次剖宫产经历。近期,因停经 50 天伴随 6 天的轻微阴道出血症状,她走进了漳州第三医院妇产科寻求帮助。经过细致的阴道彩超检查,结果显示:妊娠囊着床于宫腔下段剖宫产瘢痕处,孕龄约为 6 周。
面对这一特殊情况,我们迅速安排刘女士入院治疗。
妇产科张宇靖副主任在查房时明确指出,依据彩超结果,刘女士被诊断为瘢痕妊娠 IIa 型,需紧急实施「彩超引导下电吸人流术」,并预备进行宫腔镜检查以确保手术安全。经过耐心详尽地向刘女士及其丈夫解释病情及手术方案后,患者及家属在充分理解的基础上,做出了终止妊娠、清除瘢痕处妊娠组织的艰难决定。
手术当天,在妇产科张宇靖副主任的带领下,麻醉科林镇祥医生和护士戴淑婷、手术室护士蔡艺菊、超声科李佳医生等紧密配合,整个医疗团队协作配合,共同迎接挑战。张宇靖副主任带领罗琴医生凭借丰富的经验与精湛的技巧,成功实施了超声引导下的妊娠囊清除术。整个手术过程出血量极少,仅为 1 毫升,充分彰显了妇产科团队为主导的专业实力与卓越水平。
术后,在妇产科团队的持续关注与精心护理下,刘女士恢复迅速。
一、 什么是剖宫产瘢痕妊娠?
剖宫产术后子宫瘢痕妊娠 (CSP) 是指受精卵着床于前次剖宫产子宫切口瘢痕处的一种异位妊娠, 是一个限时定义, 仅限于早孕期 (≤ 12 周)。GSP 为剖宫产的远期并发症之一,近年来由于国内剖宫产率居高不下,此病的发生率呈上升趋势。CSP 的发生率为 1:2216~1:1800,占有剖宫产史妇女的 1.15%, 占有前次剖宫产史妇女异位妊娠的 6.1%。
二、剖宫产瘢痕妊娠诊断
CSP 的诊断方法首选超声检查, 特别是经阴道和经腹超声联合使用, 不仅可以帮助定位妊娠囊,更有利于明确妊娠囊与子宫前壁下段肌层及膀胱的关系。当超声检查无法明确妊娠囊与子宫及其周围器官的关系时,可进行 MRI 检查。
三、剖宫产瘢痕妊娠的分型
I 型:
妊娠囊部分着床于子宫瘢痕处,部分或大部分位于宫腔内,少数甚或达宫底部宫腔;妊娠囊明显变形、拉长、下端成锐角;妊娠囊与膀胱间子宫肌层变薄,厚度>3 mm。
II 型:
妊娠囊部分着床于子宫瘢痕处,部分或大部分位于宫腔内,少数甚或达宫底部宫腔;妊娠囊明显变形、拉长、下端成锐角;妊娠囊与膀胱间子宫肌层变薄,厚度 ≤ 3 mm。
III 型:
妊娠囊完全着床于子宫瘢痕处肌层并向膀胱方向外凸;宫腔及子宫颈管内空虚;妊娠囊与膀胱之间子宫肌层明显变薄、甚或缺失,厚度 ≤ 3 mm。我们认为该型风险高,倾向 UAE+甲氨喋呤(MTX)+清宫,或者切除病灶的方案。
早孕期 CSP 作为一种特殊类型的异位妊娠,诊治原则是:早诊断、早终止、早清除。 早诊断是指对有剖宫产史的妇女,再次妊娠时应尽早行超声检查排除 CSP。一旦诊断为 CSP 应给出终止妊娠的医学建议,并尽早清除妊娠物。终止妊娠时应尽可能遵循和选择终止早孕的基本原则和方法, 以减小损伤, 尽可能保留患者的生育能力为目的。
好文章,需要你的鼓励
















