高尚医学影像诊断中心 病例
病史摘要
因左侧臀腿疼痛 10 余天,逐渐加重,行 MR 检查示骶 1-2 椎体及椎旁异常信号,考虑占位性病变,骶骨肿瘤。
PET/CT 显像
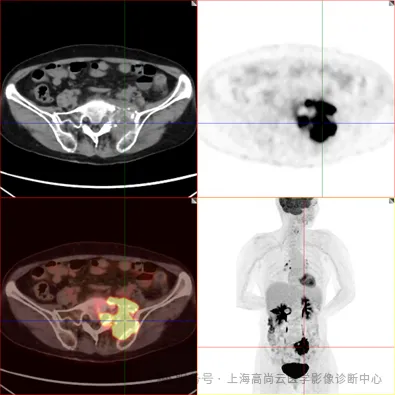
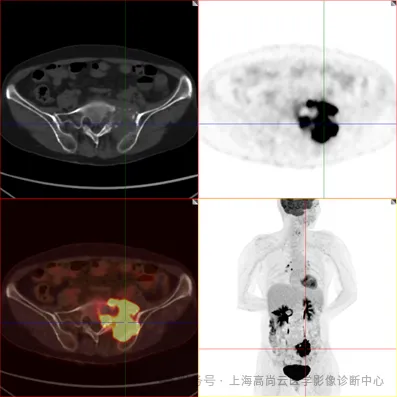
影像描述:
骶 1~3 椎体左侧-邻近髂骨见一不规则团块状 FDG 摄取异常增高,SUVmax 约为 13.2,范围约 6.2 cm×6.1 cm×6.9 cm;CT 于上述部位见不规则溶骨性骨质破坏,伴软组织肿块形成,骶髂关节间隙填充,累及邻近左侧竖脊肌,并沿左侧第 1 骶神经浸润性生长。
影像诊断:结合 CT 溶骨性破坏及 PET 高代谢特征,考虑原发性骨恶性肿瘤,以淋巴瘤可能性大,需与骨肉瘤、浆细胞瘤等鉴别。
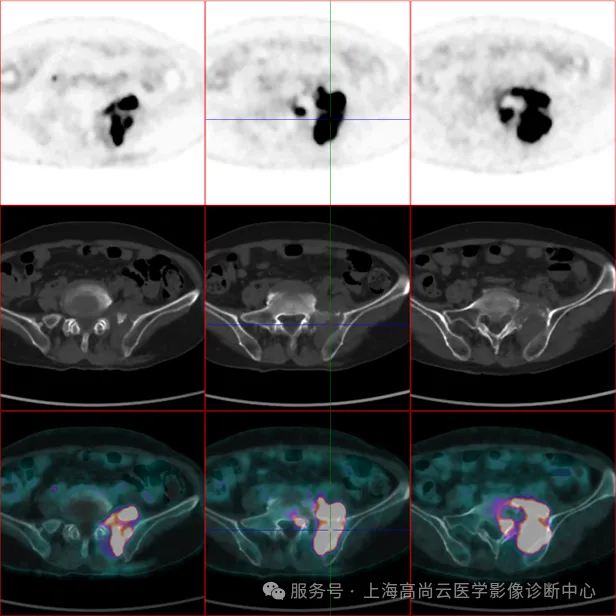
PET/CT 显像
骶骨肿物穿刺活检结果如下:

病理诊断:非何杰金侵袭性 B 细胞淋巴瘤,弥漫大 B 细胞淋巴瘤(non-GCB 型)。
原发性骨淋巴瘤概述
原发性骨淋巴瘤(primary lymphoma of bone,PLB)是病变仅限于骨骼系统或周围软组织,无全身症状的淋巴瘤,常侵犯单一骨,全身症状不明显,预后较好。
临床特点: 整体发病率低,少见,约占骨肿瘤的 5%;可发生在任何年龄,发病高峰在 50 岁左右,男性多于女性。
好发部位:股骨和椎体骨最常见,各约占 25%;多侵犯骨干及干骺端,多为单骨单发
临床表现: 可出现骨痛、局部肿块形成;少数患者出现体重减轻、发热、盗汗、消瘦等;如椎体侵犯,可出现神经根症状及骨髓压迫症状等。
病理特点:
1. 起源:骨髓淋巴组织
2. 类型:以 NHL 多见,大多数原发性骨淋巴瘤为 DLBCL;
3. 组织学:难以区分原发性或继发性。
临床诊断标准(Cooley1950 标准):
1. 肿瘤首发部位必须是骨骼;
2. 肿瘤局限于单骨,临床及影像学检查未发现其他系统病灶;
3. 病理组织学上确诊骨病灶为淋巴瘤;
4. 就诊时只有局部转移,或至少在原发灶出现 6 月后才有远处股骨和其他部位转移。
鉴别诊断:
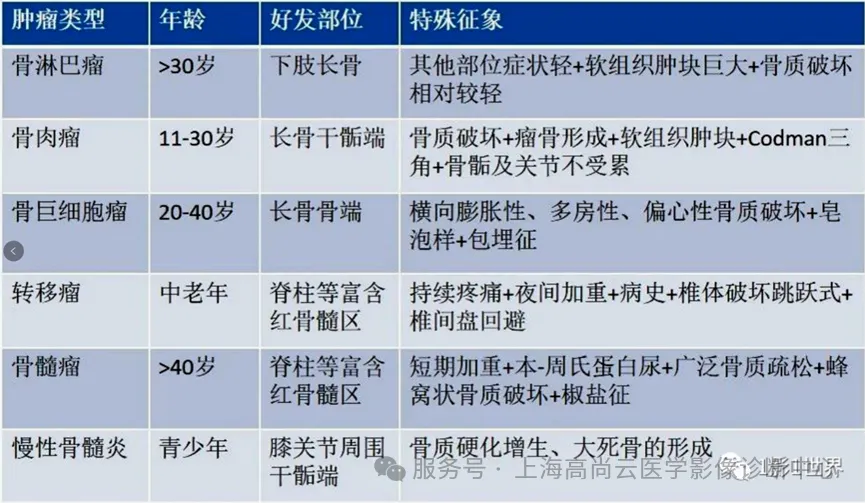
孤立骨病灶常常与骨原发肿瘤鉴别困难,需谨慎下结论。
PET/CT 影像学表现:
1.CT:骨质破坏是 PLB 较常见的表现,以溶骨性骨质破坏为主,比较典型的是筛孔样、虫噬样或地图样骨质破坏;骨质硬化表现为骨质破坏区出现斑点状骨质硬化,或残余骨硬化,使得骨破坏呈现「浮冰征」;骨膜反应呈呈状、葱皮样、或放射状骨针;软组织肿块:典型表现是范围较大,呈包绕性生长,超过骨质破坏的范围,其内无肿瘤骨和破坏,一般不出现坏死;后期常伴有病理性骨折。
2.PET:全身扫描范围内显示单骨病变;病灶局部 FDG 摄取增高;可显示仅有骨髓病灶而无明显骨质破坏的病灶,较单独 CT 或 MR 更有优势。
本例 PET/CT 影像特点:
CT 呈典型的筛孔样、虫噬样或地图样骨质破坏,以上特征性表现均出现,但不伴骨硬化,且无骨膜反应;同样典型的是软组织肿块明显,基本呈包绕骨病灶生长;侵犯相邻多骨。PET 表现出不均匀的明显 FDG 高代谢,容易识别。全身显像仅见此孤立病灶,结合病理,为诊断骨原发淋巴瘤提供了可靠依据。
PET/CT 在 PLB 诊疗中的核心价值:
精准诊断:高灵敏度检测骨髓代谢异常,优于 MRI 及 CT(尤其早期无骨质破坏阶段);全身评估排除转移,支持「孤立性 PLB」诊断(本例全身显像阴性)。
分期与预后:SUVmax >10 提示侵袭性强,与 Ki-67 高表达相关(本例 SUVmax 13.2,Ki-67 80%)
疗效监测:治疗后 FDG 代谢下降早于骨质修复,是评估缓解的金标准。
好文章,需要你的鼓励
















