来源:《临床儿科杂志》
作者:噁唑烷酮类抗生素儿童临床应用共识协作组;中华医学会儿科学分会感染学组;浙江省医学会儿科分会感染学组;儿童少年健康与疾病国家临床医学研究中心
通信作者:黄丽素,俞云松,郭玉金
推荐引用格式:
噁唑烷酮类抗生素儿童临床应用共识协作组, 中华医学会儿科学分会感染学组, 浙江省医学会儿科分会感染学组, 等. 儿童噁唑烷酮类抗生素临床应用与精准治疗专家共识 [J]. 临床儿科杂志, 2026, 44(1): 1-16 DOI:10.12372/jcp.2026.25e1047
Oxazolidinones Pediatric Consensus Collaborative Group, Subspecialty Group of Infectious Diseases, Society of Pediatric, Chinese Medical Association, Subspecialty Group of Infectious Diseases, Society of Pediatric, Zhejiang Medical Association,et al.Expert consensus on the clinical application and individualized therapy of oxazolidinone antibiotics in children[J]. Journal of Clinical Pediatrics, 2026, 44(1): 1-16 DOI:10.12372/jcp.2026. 25e1047
摘要
噁唑烷酮类抗生素因对革兰阳性菌及结核分枝杆菌具有高度抗菌活性,临床应用日益广泛,但超说明书使用现象亦随之增多。成人领域已积累较为丰富的临床研究数据,但儿童数据相对有限,且生理特征及药代动力学特征与成人差异显著,如何实现该类药物在儿童患者中的合理应用,成为当前儿科医师关注的重要临床问题。为此,由全国 34 家医院的儿科感染、重症医学、血液肿瘤和临床药学等多学科专家组成工作组制定该共识,旨在规范噁唑烷酮类药物在儿童中的应用,强调精准给药策略,并为肝肾功能不全、体外膜肺氧合治疗等特殊儿童的药物使用及药物不良反应监测提供建议,为临床医师提供基于现有证据的决策支持,推动儿童患者的合理用药。
关键词
噁唑烷酮类抗生素; 耐药菌感染; 药物不良反应监测; 合理用药; 儿童
引言
噁唑烷酮类抗生素通过阻断细菌蛋白质合成的起始过程发挥抗菌作用,以利奈唑胺(linezolid)为代表,并涵盖新一代药物如康替唑胺(contezolid)、特地唑胺(tedizolid)及 delpazolid 等,对耐甲氧西林金黄色葡萄球菌(methicillin-resistant Staphylococcus aureus,MRSA)、耐万古霉素肠球菌(vancomycin-resistant Enterococcus,VRE),以及结核分枝杆菌(Mycobacterium tuberculosis,MTB)等导致的感染,已成为重要的临床治疗药物。数据显示,全球噁唑烷酮类药物用量持续上涨:2010 至 2018 年间,欧洲 22 国利奈唑胺使用量翻倍 [1],中国与日本同样呈现快速增长态势 [2-3]。儿科领域也同样,2013 至 2020 年,德国儿科利奈唑胺使用量增幅达 121%[4]。
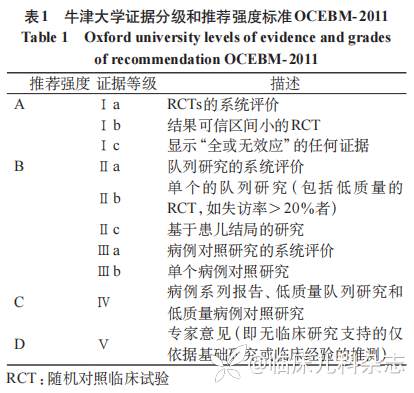
然而,噁唑烷酮类药物在儿童中的应用仍面临挑战。由于儿童药代动力学(PK)特征独特且随年龄动态变化,即使在标准剂量下,其血药浓度仍呈现显著个体差异,给疗效与不良反应的预测带来困难 [5]。随着有关噁唑烷酮类药物安全性和有效性的新证据的积累,及新一代药物如康替唑胺的出现 [6-7],对此类药物在儿童患者中的选择、剂量、疗程及监测提出了新的要求,亟须形成统一的临床共识。鉴于此,由 34 名来自全国各地医院,涵盖儿童感染、重症医学、血液肿瘤、临床药学等领域的医学专家组成共识协作组,专家协作组讨论后提出临床问题,执笔组据此检索文献并撰写初稿,再经多次讨论,结合证据和专家意见,根据牛津大学证据分级和推荐强度标准(OCEBM-2011),见表 1,制定推荐强度和证据等级。确立最终的共识条目。
1 噁唑烷酮类药物的抗菌谱与组织穿透性
推荐意见 1:甲氧西林耐药葡萄球菌、青霉素不敏感肺炎链球菌、耐万古霉素肠球菌、耐药结核分枝杆菌对噁唑烷酮类药物的敏感性很高,非结核分枝杆菌对噁唑烷酮类药物的耐药率存在种属差异(推荐强度 B,证据等级Ⅱ b)。
噁唑烷酮类药物对革兰阳性菌具有广谱抗菌活性,尤其对甲氧西林耐药葡萄球菌 [MRSA、耐甲氧西林表皮葡萄球菌(methicillin-resistant Staphylococcus epidermidis,MRSE)]、VRE 及青霉素耐药肺炎链球菌(penicillin-resistant Streptococcus pneumoniae,PRSP)等耐药菌株疗效显著,MIC90 范围 0.25~2.00 μg/mL[8-10]。Zyvox®年度效力与谱系评估(ZAAPS)项目连续九年(2004—2012 年)全球监测数据显示,革兰阳性菌对利奈唑胺的全人群耐药率低于 1%,其中 0.1% 的金黄色葡萄球菌、1.4% 的粪肠球菌及 0.3% 的屎肠球菌利奈唑胺 MIC 为 4~8 mg/L,0.9% 的凝固酶阴性葡萄球菌的 MIC>8 mg/L,其余菌株 MIC 均 ≤ 2 mg/L[10]。利奈唑胺对分枝杆菌呈现差异性活性。利奈唑胺对 MTB(包括耐药菌株)表现出良好的体外活性,MIC90 为 0.25~1.00 μg/mL[11-12],但对非结核分枝杆菌的敏感性存在显著种属差异。中国的研究数据显示,利奈唑胺对脓肿分枝杆菌的 MIC90 为 8~32 μg/mL(敏感率 30%~93%),优于国际数据(MIC90 = 16~64 μg/mL,敏感率<10%),但对鸟分枝杆菌(MIC90 = 32~64 μg/mL)及胞内分枝杆菌(MIC90 = 16~64 μg/mL)的敏感性较差 [12]。此外,其对棒状杆菌、诺卡菌(MIC = 0.19~2.00 μg/mL)、李斯特菌(MIC = 0.5~2.0 μg/mL)及部分厌氧菌(如艰难梭菌 MIC50 = 2 μg/mL)亦具临床疗效 [12-13]。康替唑胺对葡萄球菌属及链球菌属活性优异(MIC90 = 0.5~2.0 μg/mL),对肠球菌属 MIC90 略高(1~4 μg/mL),对 MTB(MIC90 = 1~2 μg/mL)及部分非结核分枝杆菌(如脓肿分枝杆菌的 MIC90 = 32 μg/mL)的抗菌活性与利奈唑胺相当 [14-15]。在 1 项肺结核病(tuberculosis,TB)治疗的研究中发现,在治疗开始的 2 天内,利奈唑胺较康替唑胺的杀菌作用更强,但在此后的治疗中,康替唑胺的疗效超过利奈唑胺 [16]。特地唑胺抗菌谱与利奈唑胺相似,但对携带 cfr 基因的耐药株(如质粒介导耐药菌)更具活性,为多重耐药革兰阳性菌感染提供了更多选择 [17-18]。
另外,已有诸多研究证实利奈唑胺良好的组织穿透性,包括在软组织、肺、骨、关节滑液、脑脊液等部位,都可以达到较高的药物浓度,其脑脊液/血浆 AUC 比值超过 0.5[19-23]。关于特地唑胺的临床研究发现,脂肪和肌肉组织中的特地唑胺药物浓度与血浆相似 [24]。目前尚无关于康替唑胺组织浓度的确切数据。
2 噁唑烷酮类药物在说明书适应证内的应用策略
噁唑烷酮类药物的临床应用主要针对其经监管机构批准的适应证,并由大量上市后研究证据所支持,核心目标是治疗耐药革兰阳性菌感染。
2.1 皮肤及软组织感染(复杂性/非复杂性)
推荐意见 2:推荐利奈唑胺作为一线药物用于经验性或目标性治疗由 MRSA 引起的儿童皮肤和软组织感染(推荐强度 B,证据等级Ⅱ a)。
利奈唑胺适用于由特定微生物敏感株引起的成人和儿童复杂性及非复杂性皮肤和软组织感染。儿童前瞻性研究及系统综述显示,利奈唑胺在治疗复杂性皮肤和软组织感染上与万古霉素疗效一致 [25]。2024 年 1 项包含儿童患者的关于 MRSA 感染的系统综述和 meta 分析显示,利奈唑胺在治疗 MRSA 导致的复杂性皮肤和软组织感染的临床成功率高于万古霉素 [26]。特地唑胺已获批用于成人急性细菌性皮肤及软组织感染,康替唑胺已在中国获批用于治疗成人复杂性皮肤和软组织感染。
2.2 肺炎(社区获得性/医院获得性肺炎)
推荐意见 3:推荐利奈唑胺作为一线药物用于治疗儿童 MRSA 肺炎(包括社区获得性肺炎和院内获得性肺炎)的目标性治疗,作为替代药物用于儿童金黄色葡萄球菌肺炎的经验性治疗(推荐强度 B,证据等级Ⅱ a)。
利奈唑胺已获美国 FDA、欧洲 EMA 及中国 NMPA 批准,用于治疗由特定敏感病原菌引起的成人及儿童社区获得性及医院获得性肺炎。1 项系统综述(429 例院内感染患儿)显示,利奈唑胺与万古霉素在治疗儿童肺炎、菌血症等感染中的疗效相当 [27]。
2.3 万古霉素耐药屎肠球菌感染
推荐意见 4:推荐利奈唑胺作为一线药物用于治疗儿童耐万古霉素屎肠球菌感染(包括菌血症)(推荐强度 C,证据等级Ⅳ)。
1 项关于 VRE 血流感染的系统综述表明,利奈唑胺和达托霉素的临床和微生物疗效相当 [28]。1 项关于儿童多重耐药革兰阳性菌感染的系统综述,包括 VRE 血流、中枢神经系统、心内膜等感染的病例 20 例,其中 11 例(8 例屎肠球菌)使用利奈唑胺单药或联合治疗,均获得了临床成功 [29]。特地唑胺、康替唑胺目前尚无针对 VRE 的适应证获批。
3 噁唑烷酮类药物超说明书应用的价值
噁唑烷酮类药物,特别是利奈唑胺,因其优异的 PK 特性和强大的抗耐药菌活性,在如下诸多说明书外领域,尤其是在儿童严重感染的治疗中,展现出重要的临床价值。
3.1 儿童骨与关节感染
推荐意见 5:推荐利奈唑胺作为替代药物用于经验性(MRSA 高发地区)或目标性治疗儿童 MRSA 感染所致的骨髓炎及化脓性关节炎(推荐强度 C,证据等级Ⅳ)。
相关儿科证据主要源于病例系列报道,证实利奈唑胺在治疗儿童骨关节感染时的有效性(治愈率>80%),包括在万古霉素不耐受或治疗失败的情况下 [30-32]。1 项纳入 11 项成人随机对照临床试验(RCT)的 meta 分析显示,利奈唑胺在疗效及微生物清除率方面优于β-内酰胺类及喹诺酮类药物,尽管其胃肠道及血液系统不良反应发生率相对较高 [33]。特地唑胺在成人群体中的初步研究显示了良好的应用前景 [34],但其与康替唑胺在儿童骨关节感染中的临床应用数据目前均缺乏。
3.2 儿童中枢神经系统感染
推荐意见 6:推荐利奈唑胺作为一线药物用于治疗儿童耐万古霉素金黄色葡萄球菌、VRE 导致的中枢神经系统感染,作为替代药物用于治疗儿童李斯特菌、MRSA、头孢菌素不敏感的肺炎链球菌导致的中枢神经系统感染(推荐强度 C,证据等级Ⅳ)。
纳入 90 例患儿的队列研究发现,利奈唑胺在儿童细菌性颅内感染(病原包括肺炎链球菌、金黄色葡萄球菌、无乳链球菌、凝固酶阴性葡萄球菌等)中的治疗效果不逊于万古霉素 [20]。成人的回顾性研究显示,在标准治疗基础上加用利奈唑胺可以显著降低脑脊液蛋白水平,并改善 6 个月的生存率 [35]。另外,利奈唑胺在治疗金黄色葡萄球菌脑膜炎的病例系列回顾分析及多中心研究(66 例 MRSA 中枢感染的挽救治疗)中均显示出良好效果 [36-37]。特地唑胺和康替唑胺尚缺乏治疗中枢神经系统感染的临床数据。
3.3 儿童腹腔感染
推荐意见 7 :推荐利奈唑胺作为 MRSA、VRE 所致儿童腹腔感染的经验性或目标性治疗药物(推荐强度 C,证据等级Ⅳ)。
个案报告显示利奈唑胺在治疗 VRE 导致的儿童腹腔感染中的有效性 [38]。成人方面,1 项纳入 66 例成人患者的单中心回顾性研究提示利奈唑胺在重症腹腔内感染的治疗效果不劣于对照药物 [39]。另外,1 项纳入了 12 例成人复杂腹腔感染患者的回顾性研究认为,康替唑胺在治疗革兰阳性菌引起的复杂腹腔感染方面具有潜力 [40]。尚无特地唑胺在治疗腹腔感染中的临床数据。
3.4 儿童血流感染
推荐意见 8 :推荐利奈唑胺作为万古霉素治疗失败或禁忌时治疗 MRSA 菌血症的重要备选药物(推荐强度 C,证据等级Ⅳ);推荐在病情稳定的复杂性血流感染患儿中,经多学科团队(包括儿科感染和临床药学专家)评估后,可将利奈唑胺作为从静脉转向口服序贯治疗的关键药物(推荐强度 D,证据等级Ⅴ)。
儿童院内获得性革兰阳性菌血流感染的 meta 分析显示,利奈唑胺和万古霉素的临床治愈率无显著差异 [27]。在成人 MRSA 持续性菌血症的挽救性治疗中,基于利奈唑胺的方案能有效清除血液中的 MRSA[41]。MRSA 菌血症传统上采用持续静脉使用抗生素治疗,但成人国际多中心 RCT 研究表明,低风险金黄色葡萄球菌血流感染患者在接受 5~7 天静脉治疗后转换为口服利奈唑胺,其疗效不劣于全程静脉标准治疗 [42]。
3.5 儿童感染性心内膜炎
推荐意见 9:推荐经多学科团队(包括儿科感染和临床药学专家)评估后,可将利奈唑胺作为治疗耐万古霉素屎肠球菌或万古霉素治疗失败的 MRSA 心内膜炎的替代药物(推荐强度 C,证据等级Ⅳ);在病情稳定的感染性心内膜炎患儿中,经多学科团队(包括儿科感染和临床药学专家)评估后,可考虑将利奈唑胺作为从静脉转向口服序贯治疗的关键药物(推荐强度 D,证据等级Ⅴ)。
儿童中,有利奈唑胺成功治疗 VRE、MRSA 心内膜炎的个例报道 [29, 43]。在 1 项纳入 64 例成人 MRSA 感染性心内膜炎患者的多中心回顾性研究中,初始选择利奈唑胺与选择糖肽类或达托霉素的患者预后无统计学差异 [44]。感染性心内膜炎通常需要长疗程的抗生素治疗,但心内膜炎部分口服治疗(partial oral endocarditis treatment,POET)研究证明,病情稳定后,口服利奈唑胺与其他抗生素的联合方案治疗成人左侧心内膜炎有良好的疗效 [45],因此成人共识推荐,利奈唑胺可单独或与利福平联合作为口服序贯抗生素治疗敏感的革兰阳性菌心内膜炎 [46]。康替唑胺有成功治疗儿童 MRSA 心内膜炎的个例报道 [47]。
3.6 儿童结核分枝杆菌感染、非结核分枝杆菌感染
推荐意见 10:a)推荐使用包含利奈唑胺的方案治疗儿童耐药肺结核和肺外结核病,包括耐药、重症或难治性结核性脑膜炎(推荐强度 B,证据等级Ⅱ a);b)推荐利奈唑胺用于药敏试验证实敏感的儿童非结核分枝杆菌病的治疗(推荐强度 C,证据等级Ⅳ);c)因严重不良反应无法耐受利奈唑胺治疗的结核病患儿,经充分知情同意及多学科团队评估后,可考虑使用康替唑胺作为替代药物(推荐强度 D,证据等级Ⅴ)。
诸多临床研究证明了含利奈唑胺的方案在治疗耐药结核病(DR-TB)中的价值 [11,48],1 项前瞻性 TB 治疗队列纳入 2636 例患者,包括 15 岁以下儿童 47 例及 15~24 岁患者 194 例,使用含利奈唑胺的治疗方案成功率为 82.7%[49]。包含利奈唑胺的多个方案如 BPaLM/BPaL 方案、BDLLfxC 方案、BLMZ/BLLfxCZ/BDLLfxZ 方案(字母所代表药物为:B-贝达喹啉,Pa-普托马尼,L-利奈唑胺,M-莫西沙星,D-德拉马尼,Lfx-左氧氟沙星,C-氯法齐明,Z-莫西沙星)均显示了治疗 DR-TB 的有效性。BPaLM/BPaL 方案适用于 14 岁及以上的多药耐药/利福平耐药结核病(MDR/RR-TB)患者,基于 Nix-TB、ZeNix 和 TB-PRACTECAL 试验,治疗成功率 88%~91%[50-52]。BDLLfxC 方案基于 BEAT-TB 研究,治疗成功率为 86.0%[53],BLMZ/BLLfxCZ/BDLLfxZ 方案基于 endTB 研究,三种方案的治疗成功率分别达 89%、88.7% 和 85.2%[54],WHO 指南制定小组基于方案中各药物在儿童中广泛的临床应用数据,将适用范围扩大至儿童人群 [55]。肺外 TB 方面,1 项包含 99 例结核性脑膜炎(包括儿童)患者的回顾性研究显示,利奈唑胺治疗组有更好的 6 个月生存率 [35]。然而,长期应用利奈唑胺可能出现骨髓抑制、周围神经病变和视神经损伤等不良反应,严重时需停药 [49,56]。这些利奈唑胺相关不良反应的发生率与疗程相关,而 TB 治疗通常需至少 6 个月,因此不良反应是利奈唑胺在 TB 治疗中的限制因素 [49]。在利奈唑胺不耐受的成人 TB 患者中,有报道换用康替唑胺后取得良好效果 [57-58]。特地唑胺用于 MDR-TB 患者的 RCT 仍在开展中。
除了治疗 TB 外,利奈唑胺还具有较强的抗非结核分枝杆菌的作用,儿童中有个案报道显示包含利奈唑胺方案的有效性 [59]。康替唑胺和特地唑胺也显示了对非结核分枝杆菌的较强活性,但目前也仅有成功治疗的个案报道。
4 临床怀疑耐药革兰阳性菌感染的儿童中利奈唑胺的应用策略
推荐意见 11:a)当临床高度怀疑中毒性休克综合征,且化脓性链球菌的克林霉素耐药率较高时,因利奈唑胺具有抑制细菌毒素产生的作用,推荐包含其在初始经验性治疗方案中(推荐强度 D,证据等级Ⅴ);b)疑似金黄色葡萄球菌感染时,若非危及生命,但处于 MRSA 高流行且克林霉素高耐药的区域,或是危及生命的感染,推荐初始治疗方案中包含万古霉素或利奈唑胺(推荐强度 D,证据等级Ⅴ)。
根据中国细菌耐药监测网(China Antimicrobial Surveillance Network,CHINET)数据,在 2024 年所有临床分离菌株中,金黄色葡萄球菌居革兰阳性菌的首位,从 2005 年到 2024 年,我国 MRSA 检出率有下降趋势(69% 至 29.2%),近年在 30% 左右波动,2024 年数据显示其对克林霉素的耐药率为 53.8%。近 5 年,MRSE 的检出率占比持续超过 80%,MRSE 对克林霉素的耐药率为 37.5%(2024 年数据),除表皮葡萄球菌、假中间葡萄球菌、施氏葡萄球菌外的凝固酶阴性葡萄球菌的甲氧西林耐药率在 75% 以上,克林霉素耐药率 41.8%(2024 年数据)。2024 年数据显示,化脓性链球菌的克林霉素耐药率高达 94.4%,屎肠球菌对利奈唑胺和万古霉素的耐药率分别为 0.7% 和 5.1%,粪肠球菌对利奈唑胺和万古霉素的耐药率分别为 4.4% 和 0.1%,肺炎链球菌对利奈唑胺和万古霉素均 100% 敏感。
加拿大医院病房抗生素耐药监测(Canadian Ward Surveillance Study,CANWARD )项目对加拿大院内革兰阳性菌的长期(2007—2023 年)耐药性监测发现,最常见的革兰阳性菌是金黄色葡萄球菌,占 20.9%(MSSA 16.5%,MRSA 4.4%),其次是肺炎链球菌(5.2%)和肠球菌属(5.0%)。MRSA 检出率波动在 16.9% 至 26.0% 之间,VRE 检出率波动在 3.8% 至 18.4% 之间。MRSA 的药物敏感性最高为:头孢比普 100%、利奈唑胺 99.9%、万古霉素 99.9%、达托霉素 99.9%、达巴万星 99.8% 和特地唑胺 99.4%,VRE 的药物敏感性为:达托霉素 98.4%,利奈唑胺 86.0%[60]。
临床上,化脓性链球菌侵袭感染可导致中毒性休克综合征,在克林霉素耐药率显著升高的情况下,经验性治疗中不宜使用克林霉素来抑制细菌毒素,而应考虑用利奈唑胺 [61]。另外,对于疑似金黄色葡萄球菌感染的患儿,如 MRSA 高流行且对克林霉素耐药率高,则适合用于儿童的常用经验性药物有万古霉素、利奈唑胺和利福平 [62]。
5 噁唑烷酮类药物在儿童患者中的剂量选择和给药方式
5.1 康替唑胺、特地唑胺的儿童推荐剂量
推荐意见 12:特地唑胺和康替唑胺未在中国获批用于儿童,对利奈唑胺不耐受且无替代选择时,可在充分知情同意并行政备案的基础上,由多学科(包括儿童感染科及临床药学)讨论后依据感染部位、感染严重程度、药物 PK/药效动力学(PD)特点拟定用药方案(推荐强度 C,证据等级 IV)。
中国尚未获批特地唑胺和康替唑胺用于 18 岁以下儿童。纳入 32 例 2~12 岁儿童(单次剂量:3~6 mg/kg)的 1 期临床研究证实了特地唑胺治疗儿童革兰阳性菌感染的安全性 [63]。两项 3 期临床试验分别纳入 100 例 28 天至 12 岁儿童(药物剂量:≥ 50 kg,200 mg qd;30~50 kg,2 mg/kg q12 h;3.2~30 kg,2.5 mg/kg q12 h)和 121 例 12~18 岁儿童(药物剂量:200 mg qd),均证实特地唑胺治疗儿童急性细菌性皮肤和软组织感染的有效性和安全性 [64-65]。群体 PK、暴露-反应和达标概率分析显示,12~18 岁青少年使用特地唑胺 200 mg qd 剂量时,药物暴露高于成人,但安全性相似 [66]。蒙特卡洛模拟结果表明,3 mg/(kg·d)和 4 mg/(kg·d)的特地唑胺剂量分别适用于 2~6 岁和 6~12 岁儿童治疗由 MSSA 和 MRSA 引起的急性细菌性皮肤和软组织感染 [67]。美国 FDA 已批准特地唑胺用于治疗 12 岁以上儿童急性细菌性皮肤和皮肤结构感染,欧洲药品管理局(EMA)也批准其用于 35 kg 以上儿童治疗该疾病,剂量均为 200 mg,qd。
康替唑胺尚未在儿童患者中进行大样本的有效性和安全性评价,但临床个案报道显示其对革兰阳性菌和结核分枝杆菌的良好疗效和安全性,康替唑胺 200 mg q12 h 口服成功治疗 1 例 28 个月的社区获得性金黄色葡萄球菌肺炎患儿 [68],同样剂量成功治疗了 1 例 6 岁的结核性胸膜炎患儿 [69],还有 4 月龄准广泛耐药结核病(Pre-XDR-TB)婴儿采用 16 mg/kg q12 h 方案获得成功 [70]。基于有限的证据,康替唑胺的儿童参考剂量如下(口服,每 12 小时 1 次,餐后 30 min 内服用),体重 ≥ 50 kg 且 12 周岁 ≤ 年龄<18 周岁:800 mg;35 kg ≤ 体重<50 kg 且 6 周岁 ≤ 年龄<18 周岁:600 mg;20 kg ≤ 体重<35 g 且 6 周岁 ≤ 年龄<12 周岁:400 mg;体重<20 kg 或年龄<6 岁:按 12~20 mg/kg 计算剂量 [71]。
5.2 给药方式
推荐意见 13:a)对于危及生命的感染,建议静脉给药,以更快达到有效血药浓度(推荐强度 B,证据等级Ⅱb);b)重度胃肠道功能障碍的患儿,建议静脉给药,利奈唑胺口服给药时建议进行治疗性药物监测(TDM)(推荐强度 D,证据等级 V);c)利奈唑胺和特地唑胺从静脉给药转换为口服给药时无需调整剂量(推荐强度 B,证据等级Ⅱb)。
利奈唑胺口服绝对生物利用度接近 100%,血浆峰浓度通常在口服给药后 1~2 小时内达到,食物会略降低吸收速度,但不会降低吸收程度 [72]。前体药物磷酸特地唑胺经口服或静脉给药后,迅速转化为有活性的特地唑胺,口服特地唑胺混悬液与静脉注射特地唑胺的生物利用度相当,口服的达峰时间为给药后 2~3 小时,静脉和口服给药的终末半衰期分别为 5~6 小时和 6~7 小时 [63]。目前尚无研究系统评估重度胃肠道功能障碍(如严重吸收不良、胃肠蠕动缺失或解剖结构异常等)状态下,口服利奈唑胺和特地唑胺的生物利用度。
6 儿童使用噁唑烷酮类药物的主要安全风险
6.1 噁唑烷酮类药物主要的不良反应
推荐意见 14:a)应用利奈唑胺存在骨髓抑制风险(推荐强度 B,证据等级Ⅱ a);b)建议使用利奈唑胺超过 4 周的患儿密切关注周围神经病变和视神经病变的风险(推荐强度 B,证据等级Ⅱ a)。
利奈唑胺常见的不良反应为胃肠道反应(如恶心、呕吐、腹泻),需重点关注的不良反应包括骨髓抑制、神经病变(周围神经病变和视神经病变)及乳酸酸中毒等,还有相对少见的不良反应,如肝肾功能损害、QT 间期延长、低钾血症等 [49,73]。利奈唑胺引起神经病变和骨髓抑制的风险与药物剂量、血药浓度及疗程密切相关 [50-51,74-75]。儿童数据显示,利奈唑胺使用超过 14 天或血液谷浓度超过 7 mg/L 时,骨髓抑制不良事件发生率显著增加 [75-76],而神经病变可能在用药 4 周后容易出现 [77]。不同研究中不良事件发生率存在显著差异,成人结核病的临床研究中,使用 1200 mg/d 剂量的患者周围神经病变和骨髓抑制发生率分别为 81% 和 48%[50],而使用 600 mg/d 剂量时,发生率分别为 24% 和 13%[51]。1 项队列研究纳入 2813 例各年龄段结核病患者,使用含利奈唑胺方案治疗 9 个月后,骨髓抑制、周围神经病变和视神经病变的发生率分别为 4.9%、1.1% 和 0.6%,中位发生时间分别约为 3 月、4.5 月和 5 月 [49]。骨髓抑制在减量或停药后 1~3 周可恢复 [74],而神经病变在停药后数月才能缓慢恢复,且部分不可逆 [77-78]。
乳酸酸中毒是利奈唑胺相关的严重不良事件,成人可在用药后 1~16 周发生 [78-79]。1 项纳入 50 例患儿(22 例为 ICU 患儿)的研究显示,8 例患儿怀疑出现利奈唑胺相关乳酸酸中毒,中位时间为 2 天(1~13 天),其更早和更高的发生率可能与重症患儿比例较高有关 [80]。乳酸酸中毒患者应停用利奈唑胺,乳酸水平通常在停药后 2~14 天恢复正常 [81]。
特地唑胺研究数据有限,目前研究显示其发生胃肠道症状、骨髓抑制、周围神经病变、乳酸酸中毒的风险与利奈唑胺基本相似或略低 [79,82]。康替唑胺安全性可能优于利奈唑胺,成人数据显示其神经毒性、骨髓抑制均低于利奈唑胺,1 项成人结核病患者的 RCT 研究中,康替唑胺组不良事件发生率显著低于利奈唑胺组(2/14 对比 12/13),且仅为胃肠道不良事件 [7]。另 1 项成人三期多中心 RCT 研究中,康替唑胺组白细胞减少症(0.3% 对比 3.4%)和血小板减少症(0% 对比 2.3%)的发生率也显著低于利奈唑胺组 [83]。
6.2 利奈唑胺在基线存在血细胞计数下降的儿童中的应用
推荐意见 15:利奈唑胺可作为血细胞计数下降患儿的治疗药物,但用药后需密切监测血细胞计数(推荐强度 C,证据等级Ⅳ)。
基线存在血细胞计数(血三系包括白细胞,红细胞,血小板)下降的患儿,如恶性肿瘤化疗后的骨髓抑制期,易于出现感染性发热,且革兰阳性菌(包括 MRSA)是主要病原,故常需使用万古霉素、利奈唑胺等药物 [84-85],临床研究也显示利奈唑胺在骨髓抑制患者的感染性发热中的有效性 [86-90]。然而,利奈唑胺本身的骨髓抑制作用与其他原因引起的骨髓抑制作用的叠加,可能增加血液不良事件的发生率。1 项队列研究纳入 229 例患儿(包括化疗后恶性肿瘤患儿 65 例),结果显示化疗后患儿利奈唑胺治疗期间粒细胞减少和血小板减少的发生率较非化疗组患儿显著增高,但无因此而需要停药的病例 [75]。但另 1 项回顾性研究纳入 77 例化疗后骨髓抑制期间使用利奈唑胺或万古霉素治疗的患儿,发现两组在血小板减少程度及持续时间上无显著差异 [91]。此外,1 项针对 TB 患儿(无恶性肿瘤基础)的研究表明,基线存在贫血的患儿在使用利奈唑胺治疗后,发生 3 级和 4 级贫血事件的概率增加 [92],另 1 项纳入 170 例儿童患者的回顾性研究显示,基线血小板较低的患儿更容易出现利奈唑胺相关的血小板减少 [93]。现有研究结果存在一定的不一致性,可能与研究方法、基础疾病、用药时长、人群特点等因素有关,需要进一步探索利奈唑胺在基线存在血细胞计数下降的患儿中的安全性。鉴于这部分患儿的脆弱性,在使用利奈唑胺过程中,需要更加密切地监测血细胞计数及血药浓度。
7 针对主要药物不良事件的评估策略
7.1 利奈唑胺相关骨髓抑制
推荐意见 16:a)利奈唑胺开始治疗后,建议 1 周内进行初次全血细胞计数(推荐强度 C,证据等级Ⅳ);b)对于基线存在血细胞计数下降的患儿,建议更早(≤ 3 天)进行初次全血细胞计数(推荐强度 C,证据等级Ⅳ);c)建议长疗程使用利奈唑胺的患儿,前 2 个月每 2 周 1 次,此后每 4 周 1 次全血细胞计数,如在监测过程中发现血细胞计数有显著下降(例如下降 1 个或多个等级),则应每周至少进行 1 次全血细胞计数(推荐强度 D,证据等级Ⅴ)。
成人研究显示,利奈唑胺相关骨髓抑制不良事件的中位发生时间为用药后 1~3 周 [6,94],儿童中发生时间可能更早,1 项纳入 17 例患儿的研究显示,使用利奈唑胺 ≥ 7 天的患儿均出现血液不良事件 [95]。结合文献报道,儿童出现利奈唑胺相关骨髓抑制不良事件的中位时间约为 5~7.5 天 [20, 96-97],而化疗后骨髓抑制的患儿,其出现利奈唑胺相关骨髓抑制不良事件的中位时间可提早至 2 天(范围 1~12 天)[20]。
利奈唑胺相关骨髓抑制的发生率随疗程延长显著增加。在骨关节感染、结核感染等长疗程治疗中,需动态监测全血细胞计数。WHO 建议,在使用含利奈唑胺方案抗结核治疗时,治疗前应进行全血细胞计数,治疗前 2 个月每 2 周 1 次,此后每 4 周 1 次,若血红蛋白、血小板或中性粒细胞计数显著下降(如下降 1 个或多个等级),则应每周复查全血细胞计数,因细胞减少症可能迅速进展 [98]。
7.2 利奈唑胺相关神经病变
推荐意见 17:a)建议通过定期评估临床症状来发现周围神经病变和视神经病变(推荐强度 C,证据等级Ⅳ);b)婴幼儿长疗程使用利奈唑胺(> 28 天)期间,若出现可疑视神经或周围神经病变应调整药物,或通过眼科检查和周围神经电生理检查进一步评估(推荐强度 C,证据等级Ⅳ)。
利奈唑胺相关周围神经病变可表现为疼痛、无力及「手套和袜套样」感觉障碍等,神经电生理检查可能显示感觉-运动轴突型神经病 [77]。视神经病变则表现为视力下降、暗点出现及色觉减弱等,眼科检查可能发现双侧视盘充血、视盘水肿、颞侧苍白、神经纤维层肿胀及血管迂曲等 [77]。乙胺丁醇亦可致视神经损害,高剂量异烟肼也有此风险,而利奈唑胺常与之合用于抗结核治疗,虽无证据表明三者有协同作用,但有视神经损害的个例报告,需保持警惕 [99]。可于基线时行反射测试或定期针刺测试以监测神经毒性,用符号图表或「倒 E」图表在基线及治疗全程测试儿童视力 [98]。婴幼儿在长疗程使用利奈唑胺时需重点关注,可通过手指或小玩具进行视觉追踪检查,必要时定期行眼科检查和神经电生理检查。
8 利奈唑胺如何在儿童中精准应用
8.1 儿童使用利奈唑胺进行 TDM 的必要性
推荐意见 18:建议对所有接受利奈唑胺治疗的住院患儿,尤其是危重症、新生儿、器官功能不全、基线血细胞计数下降的患儿、实际体重与标准体重相差较多的青少年及治疗>7 天的患儿,在有条件的医疗机构,常规进行 TDM(推荐强度 C,证据等级Ⅳ)。
多项研究显示,利奈唑胺标准剂量在不同年龄段儿童中可能导致药物暴露不足 [100-102],PK/PD 评估显示,标准给药方案在近一半的儿童中无法达到理想的谷浓度(Cmin)和 24 小时药时曲线下面积(AUC0-24 h)[5],尤其新生儿中仅有不到三分之一获得目标 Cmin,超过一半的 Cmin 高于目标范围,而早产儿的血药浓度更是受体表面积显著影响 [103]。儿童的利奈唑胺 PK 与成人存在显著差异,尤其在药物清除率(CL)方面表现出明显的年龄依赖性变化 [104]。研究发现,新生儿的利奈唑胺 CL 在出生后 7 天内与成人相近,超过 7 天则约为成人的 3 倍 [105],青少年的 CL 与成人接近,而较小年龄儿童的 CL 则更高 [104]。患儿的疾病状态同样影响利奈唑胺的 PK,重症儿童中体重和天门冬氨酸氨基转移酶(AST)显著影响利奈唑胺 CL[106]。细菌 MIC 的不同也影响利奈唑胺的药物达标概率(PTA),MIC ≤ 1 mg/L 时,10 mg/kg q8h 剂量的 PTA 超过 96%,但当 MIC>1 mg/L 时,PTA 可能不足 70%[106-107]。联合用药如苯巴比妥、地塞米松、质子泵抑制剂和胺碘酮等也影响利奈唑胺的代谢从而影响 PTA[5]。另外,说明书中以 12 岁为界的用法可能导致药物的过度暴露,特别是在 12 岁以下肥胖和 12 岁以上消瘦的儿童。12 岁以上每天两次的用法还可能导致单次剂量超过 10 mg/kg,从而使峰浓度过高,而峰浓度>15 mg/L 可能是发生药物不良事件的危险因素 [75]。这些数据表明,利奈唑胺在儿童中的药物暴露量差异显著,需要通过 TDM 进行剂量优化。
8.2 儿童利奈唑胺 TDM 的目标浓度范围与毒性阈值
推荐意见 19 :建议将利奈唑胺的 Cmin 维持在 2~7 mg/L(推荐强度 C,证据等级Ⅳ)。
成人研究表明,利奈唑胺的疗效与 AUC0-24 h/MIC 在 80 至 120 之间密切相关 [108]。作为时间依赖性抗生素,利奈唑胺血药浓度在整个给药间隔中超过 MIC 的时间比例(T>MIC)超过 85% 也与其疗效有关 [108]。鉴于金黄色葡萄球菌对利奈唑胺的 MIC90 为 2 mg/L[109],且 Cmin 与 AUC 有较好的相关性 [110],许多研究将成人和儿童利奈唑胺的有效 Cmin 定为 ≥ 2 mg/L[95,111-112]。
而利奈唑胺暴露过高与血液学不良反应发生风险密切相关,回顾性研究发现,ICU 患儿中利奈唑胺相关血小板减少发生率达 25.0%,与药物暴露过高相关,出现血小板减少症患儿的 Cmin 中位值为 7.18 mg/L[113]。Huo 等 [114] 对 413 例 18 岁及以下患儿的回顾性分析证实,利奈唑胺高暴露与血小板计数和血红蛋白水平降低的风险升高相关,AUC0-24 h>120.69(mg·h)/L 与血红蛋白减少症相关,而 AUC0-24 h>92.88 (mg·h)/L 与血小板减少症相关。前瞻性队列研究发现,利奈唑胺 AUC 每增加 1 (mg·h)/L,3 级或 4 级严重贫血的风险增加约 1.2%[92]。此外,利奈唑胺 Cmin 超过 7 mg/L 与白细胞减少和中性粒细胞减少风险升高显著相关 [20, 75]。另外,Ogami 等 [115] 的研究同样证实 Cmin 升高显著增加血小板减少风险。
8.3 儿童利奈唑胺 TDM 策略及解读要点
推荐意见 20:a)建议在用药 4~5 剂后进行初次 Cmin 标本采集,Cmin 标本应在静脉注射或口服给药前半小时内采集外周静脉血(推荐强度 C,证据等级Ⅳ);b)利奈唑胺 TDM 的解读需结合采样/给药时间、患者病理生理特点、临床治疗反应、是否合并使用已知与利奈唑胺相互作用的药物等综合分析,并给出剂量调整建议及监护意见(推荐强度 C,证据等级Ⅳ);c)进行 TDM 并调整剂量后,建议在给予 4~5 剂后重新进行 TDM;肾功能受损的患者因达到稳态所需的时间可能更长,应评估是否已达到稳态(推荐强度 C,证据等级Ⅳ);d)建议对入住 ICU、使用血管加压药或严重 MRSA 感染的患儿,有条件的医疗机构,至少每周重复 1 次 TDM(推荐强度 C,证据等级Ⅳ);e)建议使用群体 PK 模型结合 Bayesian 算法设计 TDM 后的剂量调整方案(推荐强度 C,证据等级Ⅳ)。
利奈唑胺 TDM 指数为 AUC0-24 h/MIC 或者 Cmin,AUC 可通过两点取样的一阶 PK 公式或贝叶斯算法估算 [116]。血样本应在给药达稳态后采集,通常为给药后第 3 天或经历 4~5 个半衰期后 [112],但需考虑影响其半衰期的因素,如肾功能障碍等。
完整的利奈唑胺 TDM 报告应涵盖患儿基本信息、检测结果、解释说明及治疗建议。分析结果时,应先核对样本类型、采集时间及用药方案,排除采样时间错误、使用动脉/静脉或中心静脉导管采血、采血管使用不当等导致的误判。核对无误后,分析影响利奈唑胺代谢的因素,如年龄、性别、体重、肾功能、肝功能及联合用药等,确定结果成因。出具给药方案建议时需结合患儿临床反应,对于临床反应不佳、MIC ≥ 2 mg/L、重症感染等患儿,可适当增加剂量,但需维持 Cmin 低于 7 mg/L,并监测血细胞计数、血乳酸等指标。
鉴于利奈唑胺 PK 受多种因素影响,入住 ICU、使用血管加压药、接受肾脏替代治疗(RRT)及严重 MRSA 感染的患儿,至少每周重复 1 次 TDM[101]。Meta 分析显示,利奈唑胺用药超过 14 天时,血小板减少和贫血发生率显著增加 [76],故长期用药患者建议至少每 2 周重复 1 次 TDM。
研究表明,基于群体 PK 模型结合 Bayesian 算法的模型引导的精准用药(model-informed precision dosing,MIPD)方法能够提高 AUC/MIC 和 Cmin 的达标率,并减少血小板减少等不良反应的发生率 [117-118]。在危重症人群中,对既有利奈唑胺群体 PK 模型的系统评价发现,结合 TDM 样本的 Bayesian 预测可明显改善模型预测精度并提高用药目标达成率 [119]。此外, MIPD 方法在儿童患者中也有助于实现利奈唑胺的剂量优化 [120]。综上,建议在临床上结合群体 PK 模型和 Bayesian 算法,在 TDM 基础上开展利奈唑胺的个体化剂量优化。
8.4 肝/肾功能不全患儿的利奈唑胺剂量调整
推荐意见 21:肝/肾功能不全患儿可不调整利奈唑胺的初始剂量,但建议及早(用药 4~5 剂后)进行 TDM,尤其是重度肝功能不全(Child-Pugh C 级)或严重肾功能不全(Ccr ≤ 30 mL/min)的患儿(推荐强度 C,证据等级Ⅳ)。
儿童回顾性队列研究显示,利奈唑胺相关血小板减少与较低的肌酐清除率有关 [93]。成人研究亦表明,利奈唑胺过度暴露与肾功能不全(Ccr ≤ 40 mL/min)显著相关 [121-122]。1 项回顾性研究显示,利奈唑胺 Cmin 在估算肾小球滤过率(eGFR)<40 mL/min 患者中是 eGFR>80 mL/min 患者的 4.27 倍 [123],Souza 等 [124] 也报道,肾功能不全患者的中位利奈唑胺浓度是肾功能正常患者的 1.46 倍 。而肾功能不全导致的利奈唑胺过度暴露可导致不良事件发生率增加,在标准治疗剂量下,肾功能损害患者的 CL 下降,血小板减少症的发生率增加,蒙特卡罗模拟显示在剂量减半时,达到安全性和有效性的最佳平衡 [125];Meta 分析和回顾性研究显示,肾功能下降可导致利奈唑胺 Cmin 升高,血小板减少症发生率增加 [126-127]。
儿童中关于肝功能影响利奈唑胺 PK 的研究较为有限,1 项纳入 63 例重症患儿的前瞻性研究发现,AST ≥ 40U/L 患儿的 AUC 显著高于 AST<40U/L 的患儿 [128]。1 项成人肝硬化病例对照研究显示,肝硬化患者利奈唑胺的 CL 显著降低(下降>50%),血药浓度增加,因血液学毒性而停止治疗的比例也更高 [129]。多项研究显示重度肝硬化(Child Pugh C 级)对成人的利奈唑胺 PK 有显著影响 [130-131],凝血酶原活动度与利奈唑胺 CL 呈正相关 [132],均提示肝功能是影响利奈唑胺 PK 的重要因素。成人 PK 模型模拟分析显示,在严重肝功能不全患者,600 mg/d 的利奈唑胺剂量可获得合适的有效性和安全性目标 [130, 132]。
8.5 肾脏替代、体外膜肺氧合治疗儿童的利奈唑胺剂量调整
推荐意见 22:行 RRT 或体外膜肺氧合(ECMO)治疗的患儿,建议不调整利奈唑胺初始剂量,但需要及早(用药 4~5 剂后) 进行 TDM(间歇透析的患儿宜在透析前采样)(推荐强度 D,证据等级 V)。
目前缺乏儿童 RRT 期间利奈唑胺的 PK 数据。成人研究表明,间歇透析可增加利奈唑胺 CL,降低其血清浓度并延迟稳态浓度 [133-134]。连续 RRT 对利奈唑胺 PK 影响显著,常致药物暴露不足,特别是病原体 MIC ≥ 2 mg/L 时,难以达成治疗目标 [135-137]。RRT 通过滤器通透性和透析剂量影响利奈唑胺 CL,其机制在成人和儿童高度相似,故推测 RRT 也显著影响儿童的利奈唑胺 PK 参数。
此外,儿童 ECMO 治疗期间利奈唑胺的 PK 数据亦缺乏。成人前瞻性研究显示,ECMO 治疗下 34.8% 的患者利奈唑胺暴露不足 [138]。病例报告也表明,ECMO 治疗期间使用标准剂量利奈唑胺可能无法获得足够药物暴露 [139-140]。
9 结语
未来研究需要进一步积累特地唑胺在儿童的应用证据。开展康替唑胺的多中心儿科临床试验,明确其在儿童中的 PK/PD 及安全性,尤其针对耐药结核和复杂感染。探索拓展特地唑胺、康替唑胺适应证的可能性,为严重耐药革兰阳性菌感染的儿童患者提供更多选择。对比利奈唑胺、特地唑胺与康替唑胺的疗效/安全性差异,为临床选择提供高阶证据。聚焦新生儿、RRT 及 ECMO 治疗患儿等特殊人群的 PK 研究,建立精准给药模型。探索生物标志物早期预测神经/血液学毒性,优化 TDM 策略。
参考文献:略
好文章,需要你的鼓励
















