二次开颅手术,最难的是什么?
是疤痕?是粘连?
还是紧贴脑干的肿瘤?
漳州刘叔(化名)的这台手术
把这几个难题全占全了!
Part.01 肿瘤潜伏 八年「太平」被打破
接诊时,刘叔的状态极差,整个人因持续一周的头晕和随之而来的呕吐症状显得极度虚弱。
我院神经外科陈建文主任医师在详细询问病史了解到:
八年前,刘叔曾因听神经瘤在外院接受过手术。术后病理显示为良性,此后的三年里,他都坚持复查,未见复发。
然而,正是这接连的「好消息」让他逐渐放松了警惕,之后的五年,他再未踏进医院复查。
此时,陈建文主任心里已有了几分考量,随后的影像检查结果印证了他最坏的预想:
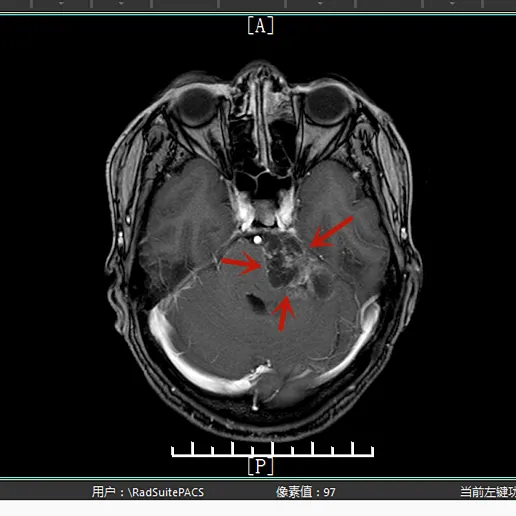
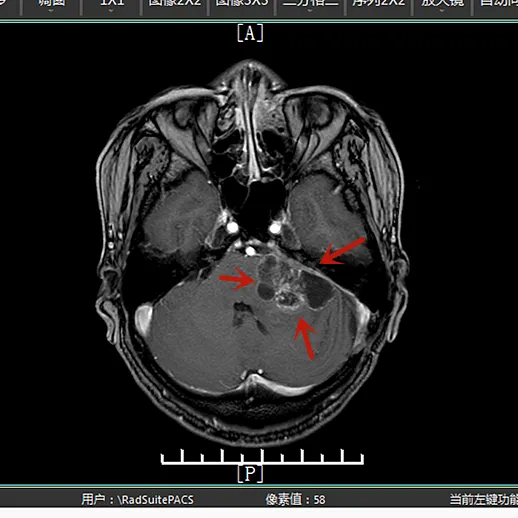
左侧桥小脑角区有一个巨大的占位性病变,大小约 6×3.5×3 厘米。结合患者既往手术史和影像特征,诊断明确——左侧巨大复发听神经瘤。
Part.02 二次手术 「雷区」穿行寻突破
此前,该肿瘤已对周围神经产生明显压迫,出现头晕、呕吐等症状,目前增长至 6 厘米,若不及时手术,神经功能损伤风险将持续升高。然而二次手术是远比首次手术复杂、凶险数倍的挑战。

于是,刘叔被收治入院后,正兴医院副院长、神经外科主任李榕第一时间组织科室成员开展术前讨论。
首先,由于有过一次手术史,局部早已形成致密的疤痕组织,正常的解剖层次被打乱,血管和神经可能「长」在了意想不到的位置。每一次分离,都像在雷区穿行,稍有不慎便会引发大出血或神经损伤。
其次,首次手术已造成面瘫和听力丧失,保听保面已不是首要目标,关键是保护好后组颅神经和脑干,避免术后出现呛咳、吞咽困难等后遗症。
此外,二次手术还存在入路受限的问题。通常只能沿袭原手术入路,操作空间有限。面对侵蚀性生长的肿瘤,要做到完全切除而不损伤功能,对术者的技术要求极高。
刘叔还合并有低钾、低钠血症和痛风病史,这些基础疾病也为术后恢复增加了不确定性。
经过充分评估,团队确认患者无手术绝对禁忌症,决定迎难而上,并针对可能出现的并发症制定了详细的应对方案。
Part.03 运筹帷幄 禁区「拆弹」显实力
自此,一场精心策划的「左侧听神经瘤切除攻坚战」拉开序幕。
术中情况正如术前所料:肿瘤呈囊实性,体积巨大,与脑干、小脑粘连紧密,周围组织结构模糊不清。
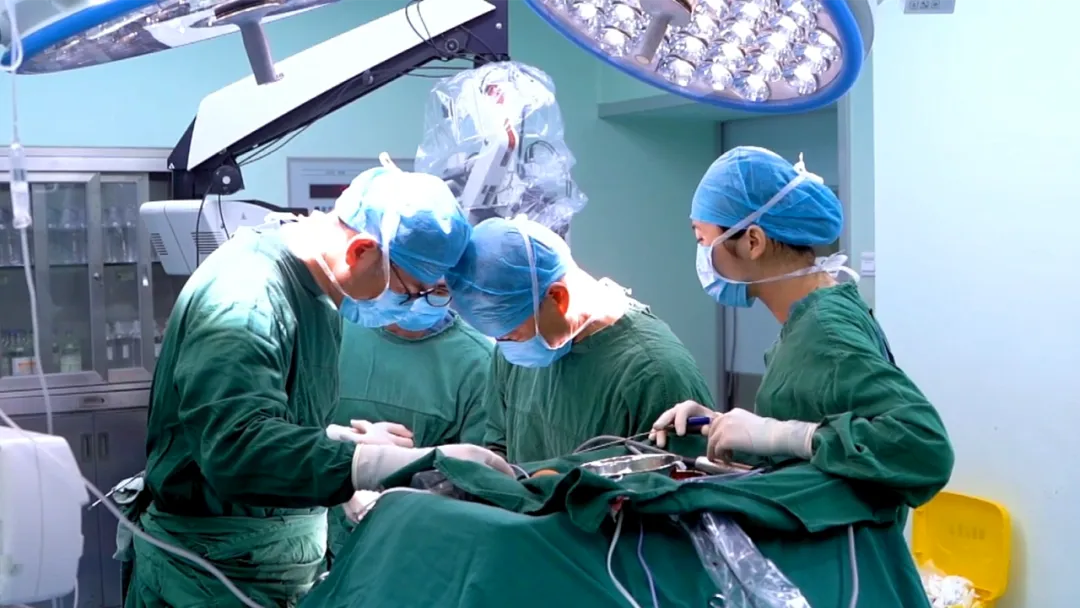
李榕副院长(主刀)、陈建文主任为主的手术团队如履薄冰地在疤痕组织中推进,一寸寸地探索、分离,用最轻柔的动作将肿瘤从生命中枢上剥离。
同时为了防止致命的脑脊液漏,手术团队选用人工硬脑膜对术区进行了滴水不漏的严密修补。
数小时后,团队成功将体积庞大的听神经瘤完全切除!但手术的成功只是第一步,术后恢复才是检验技艺的「试金石」。
在神经外科监护室里,刘叔的生命体征被 24 小时严密监护。医护人员时刻警惕着可能出现的脑水肿、感染。护理团队每天为他细心换药,定时做腿部气压治疗防止血栓,并一步步指导他进行康复活动。
最令人欣慰的是,患者术后没有出现任何新的神经功能损伤:
没有加重面瘫: 保持了术前的状态。
没有出现呛咳、吞咽困难: 这意味着至关重要的后组颅神经得到了完美保护。
从入院时的痛苦不堪,到术后的平稳恢复,刘叔和他的家属对正兴医院神经外科团队充满了感激。
此次手术的成功,不仅意味着患者颅内巨大的复发性肿瘤被成功摘除,更展现了正兴医院神经外科在应对复杂、复发、高风险颅底肿瘤方面的综合实力。
好文章,需要你的鼓励
















