在呼吸道疾病高发季,不少有基础疾病的患者尤其是老年人的病情会愈加复杂。一位 87 岁高龄的老者近日因呼吸道感染而遭遇一场生命「危机」,也给呼吸科的诊治带来新的挑战。
老先生来到呼吸科就诊时,咳嗽、咳痰、喘息的症状已经加重 4 天了,并且出现咳粉红色泡沫痰的症状,结合外院检查,呼吸科李主任初步判断患者为「重症肺炎合并心力衰竭」,患者高龄,基础疾病较多,既往还有房颤病史,此次入院 3 个月前刚发生脑梗塞,但目前凝血功能异常,救治上需要兼顾抗凝与出血的风险,据文献报道,此类患者死亡率显著升高,可达 50%-70%[1]。李主任果断地将患者收治入院,一场多学科合作下的生命接力赛立即展开。
重度心衰、房颤、肺部感染、胸腔积液!
多脏器功能受累生命告急!
检查结果患者 BNP 高达 5595pg/mL(正常<100pg/mL),提示重度心功能不全(BNP>1000pg/mL 即属于高死亡风险)。同时合并房颤,心脏泵血功能显著下降。
BNP 是心肌细胞受牵拉(心室扩张 / 压力负荷增加)时分泌的 「心衰标志物」,心肌持续受牵拉,导致 BNP 大量释放。
血气分析提示患者低氧血症+代谢性酸中毒,肺部感染 CRP 显著升高加重肺循环阻力,他的呼吸功能已明显受损。而炎症因子(病毒、细菌、真菌混合)也会损伤心肌细胞,双重加重心衰。
简单来说就是心衰越重、心脏负荷越大,BNP 分泌就越多,而感染、房颤又 「火上浇油」,最终导致 BNP 大幅升高。
心脏和肺部这两个人体最重要的脏器受到威胁,患者生命健康告急!
李主任、张医生、心脏中心柯主任立即联合对患者 从纠正低氧、维持酸碱平衡、强心利尿等多个维度展开抢救, 同时连同心脏中心颜主任、神经内科楚主任、ICU 郝主任一起展开多学科会诊。基于患者合并感染、代谢性酸中毒、基础脑梗死,属于 「多器官功能受累」 状态,团队专家一致认为患者目前病情危重,随时可能会有生命危险,需要即刻由内科病房转入 ICU 进行 24 小时严密监护和器官支持治疗。

主诊医生负责、ICU 生命支持、多学科 MDT 会诊,危重症患者生命健康的合力托举!
转入 ICU 后,急诊&重症医学科郝主任团队从呼吸支持、循环稳定、控制感染、多器官功能维护等展开一系列积极治疗。
患者高龄同时又有肺部感染、心功能下降等多重危重「指标」,需要重症监护团队对患者各项指标进行严密监测,根据氧合情况调整吸氧方式,监测炎症指标评估抗感染效果。通过床旁超声评估判断患者循环状态,精细化的液量控制以维持患者循环稳定和各器官功能。ICU 一系列监护和治疗措施成为患者生命接力赛中至关重要的一环。

老人在 ICU 治疗期间,作为主诊医生的呼吸科李主任需要每日查房了解患者病情提供专科治疗意见,围绕患者病情的动态发展,在关键治疗节点,根据患者病情需要,实时与心脏中心、重症医学科、神经内科、超声科等专家发起多学科 MDT 会诊,进行病情讨论,及时调整治疗方案,以患者为中心,科室间紧密衔接避免治疗「断层」。
「急救不耽误专科、专科不脱离监护」,经过连续 4 天的治疗和监护,患者心衰指标、呼吸指标、感染指标均有明显好转,最终安返普通病房,目前已经顺利出院。
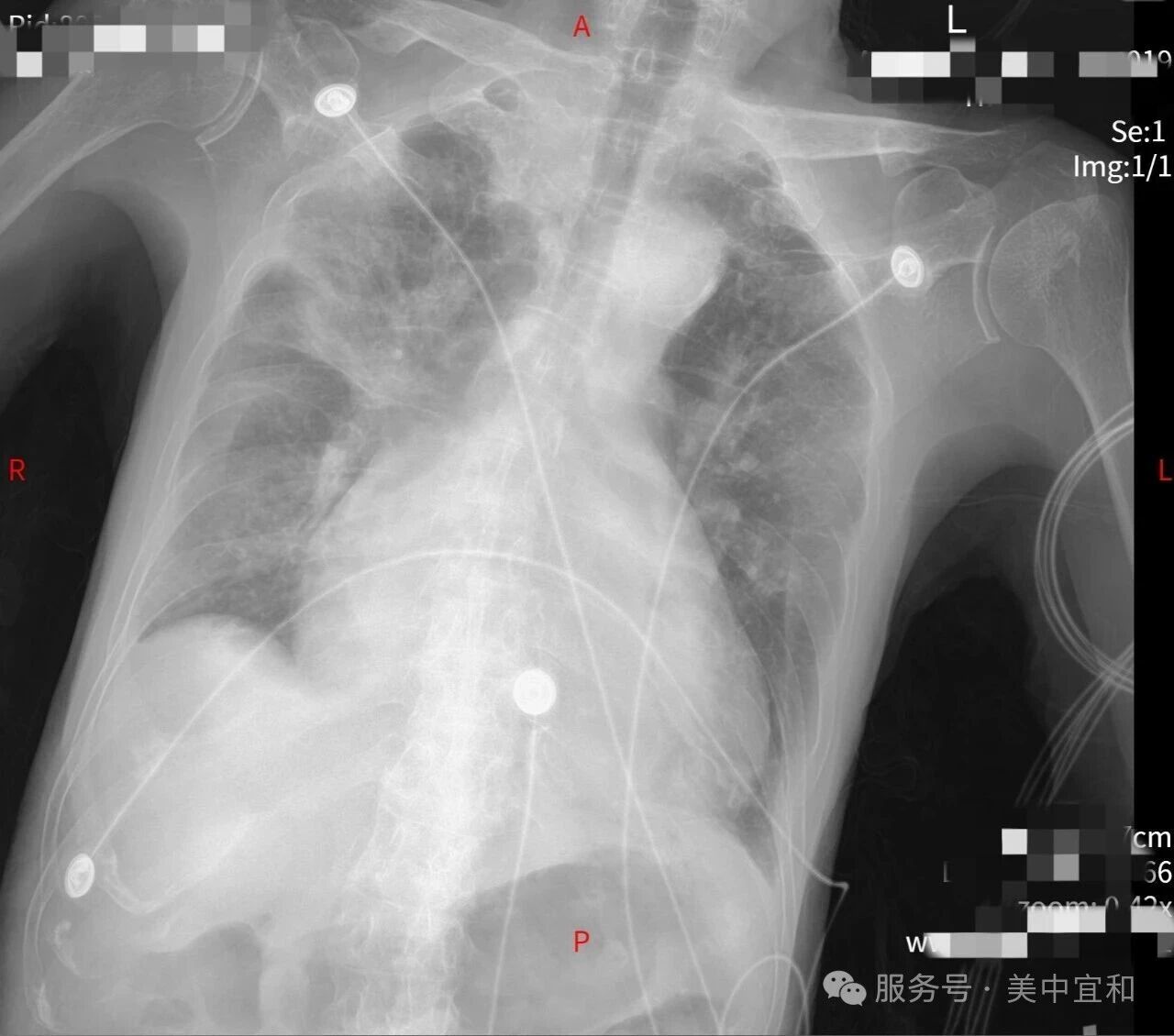
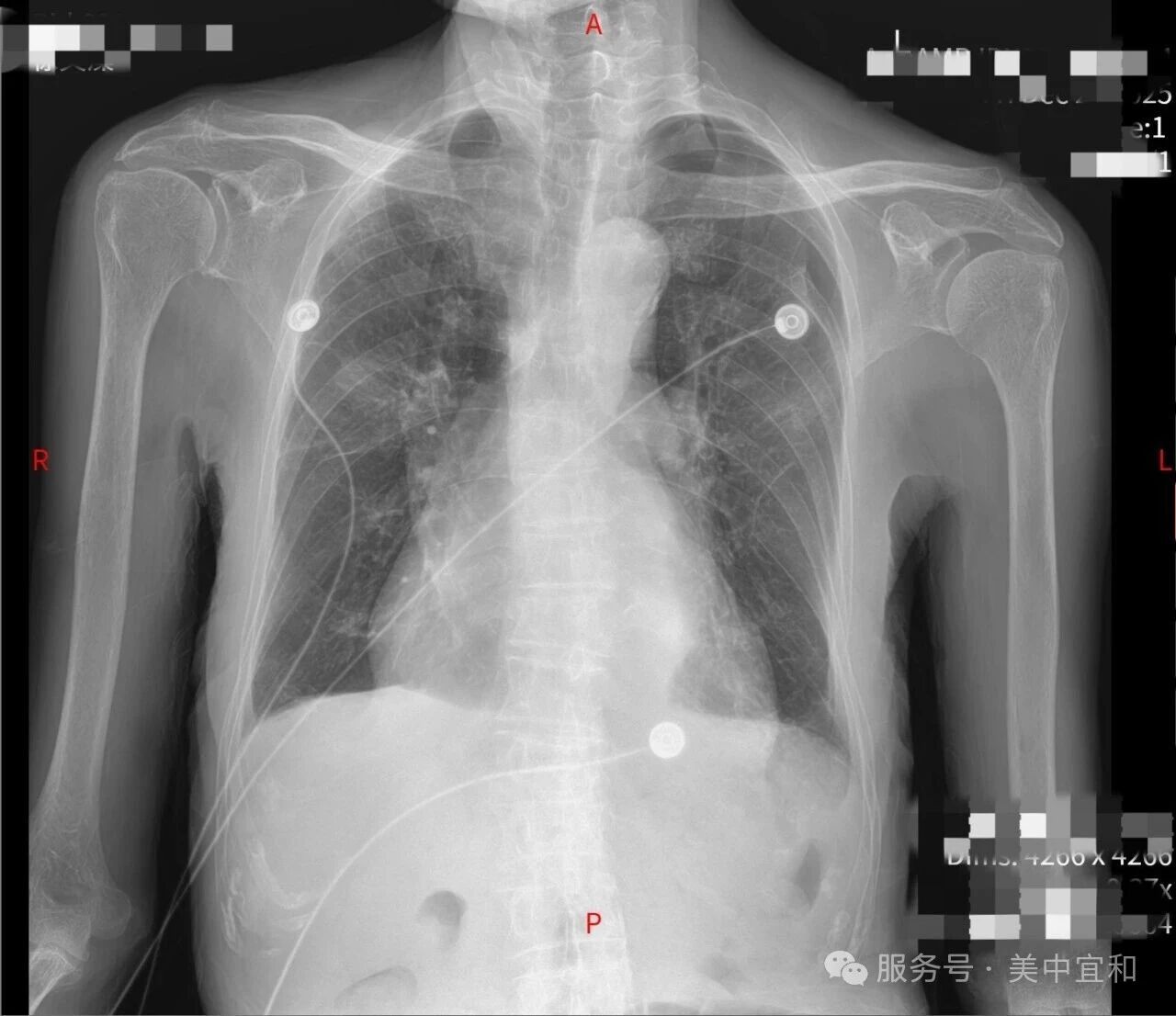
这场多学科协作的无缝衔接,与其说是一场守护生命的接力赛,更是一场对患者生命健康全程负责到底的科室合作赛!
早期识别老年人呼吸道感染的
「不典型」信号,避免发展为重症
李主任提到,像文中老者一样有基础疾病的老年人是呼吸道感染及重症肺炎的高危人群。他们的呼吸道感染不仅发病率更高,还极易从普通感冒、支气管炎进展为重症肺炎。
不同于年轻人,老年患者症状往往隐匿不典型,易被忽视,等到出现明显呼吸困难、意识模糊等症状时,病情多已进展至危重阶段,治疗难度和风险大幅增加。作为家人,需要早期识别这些不典型的信号:
发热不明显,全身症状突出
多数老人感染后可能仅出现低热,甚至无发热症状,反而表现为精神萎靡、乏力嗜睡、食欲降低、恶心呕吐、腹泻等。部分患有认知障碍的老人,还可能出现意识模糊、烦躁不安、行为异常等情况,这往往是感染引发身体代谢紊乱、缺氧的早期信号,需立即排查呼吸道感染。
呼吸变化需警惕
基础病老人本身可能存在气短、活动后喘息等症状,感染后这些表现会明显加重。此外,若老人出现夜间憋醒、无法平躺,或需要垫高枕头才能呼吸,也可能是肺部感染加重、影响通气功能的表现。
基础病波动异常
若老人近期血压、血糖突然失控,频繁出现头晕、心慌、胸闷,或原有慢性肺病、心脏病症状加重,即使没有明显呼吸道症状,也可能是感染诱发的连锁反应,需及时到医院就诊,以免延误病情。
对于有基础疾病的老年人,免疫功能普遍较弱,需通过科学方式提升自身免疫力,如合理补充营养、规范接种疫苗、保持良好心态与作息、在医生指导下适当使用一些免疫增强药物等,增强对呼吸道病原体的抵抗力,降低感染后进展为重症的风险。
参考文献
[1] 中华医学会呼吸病学分会. 中国成人社区获得性肺炎诊断和治疗指南 (2016 年版)[J]. 中华结核和呼吸杂志,2016,39(4):253-279.
好文章,需要你的鼓励
















