近日,在成都爱尔眼科医院,一场特殊的「视觉保卫战」取得了关键胜利。身患多发性硬化,并深受超高度近视与斜视双重困扰的卫女士,成功接受了双眼后巩膜加固术联合左眼斜视矫正术。
这场「双管齐下」的手术,不仅改善了她视物重影、眼位偏斜的问题,更是为她因高度近视而变得脆弱的眼球筑起一道「防护墙」,以抵御潜在的致盲风险。而这一切,源于她与一种慢性神经系统疾病长达十余年的艰难抗争。
神经受损,光明遭遇双重危机
早在 2005 年,长期受高度近视困扰的卫女士,迎来了更凶险的健康挑战——被确诊为多发性硬化(MS)。这是一种累及中枢神经系统的自身免疫性慢性炎症疾病,其核心危害在于免疫系统误攻神经纤维外层髓鞘,导致神经信号传导紊乱,堪称神经健康的「隐形破坏者」。
当病变侵袭视神经及眼肌运动脑神经时,卫女士的视力急剧恶化。「当时双眼几乎失明,只剩微弱光感,世界全是模糊黑影。」她回忆道。虽经治疗控制住多发性硬化病情,视力部分恢复,但代价沉重:双眼近视度数飙升至 1300 度与 1600 度,迈入超高度近视范畴,视物模糊、变形的问题严重影响日常生活。
病情反复,斜视复视雪上加霜
为摆脱厚重镜片,2006 年卫女士接受飞秒激光手术,却因长期戴隐形眼镜影响角膜形态、超高度近视角膜条件有限,术后仍残留 100-200 度近视。即便如此,视力改善已让她的生活质量显著提升,这份平静却因多发性硬化的复发性戛然而止。
激光术后三四年,病魔再度侵袭,靶向支配眼球外转的外展神经。初期视物费力、眼位偏斜症状不明显,卫女士未及时就医,最终发展为外展神经麻痹,出现复视、视觉混淆,日常行走需搀扶避险。更棘手的是,她的近视度数再涨约 1000 度,眼球持续变大变薄,视网膜脱离、黄斑出血等致盲风险同步攀升。
联合手术,精准破解双重困局
国庆节期间,备受折磨的卫女士慕名前往成都爱尔眼科医院就诊。爱尔眼科四川省区副总院长林江团队给出了明确诊断,她面临的是多重复杂眼疾的叠加挑战:
超高度近视且持续加深:眼轴不断变长,眼底检查提示存在后巩膜葡萄肿(病理性近视的典型改变),视网膜脱离、黄斑病变等致盲风险极高;
多发性硬化继发斜视复视:外展神经麻痹导致眼位偏斜、视物重影,严重影响日常活动与生活质量。
两大问题相互关联却需针对性破解:单纯做斜视矫正术,能改善眼位和复视,但无法延缓近视进展,也不能降低眼底并发症的风险;仅处理病理性近视,斜视与复视的困扰仍会持续。
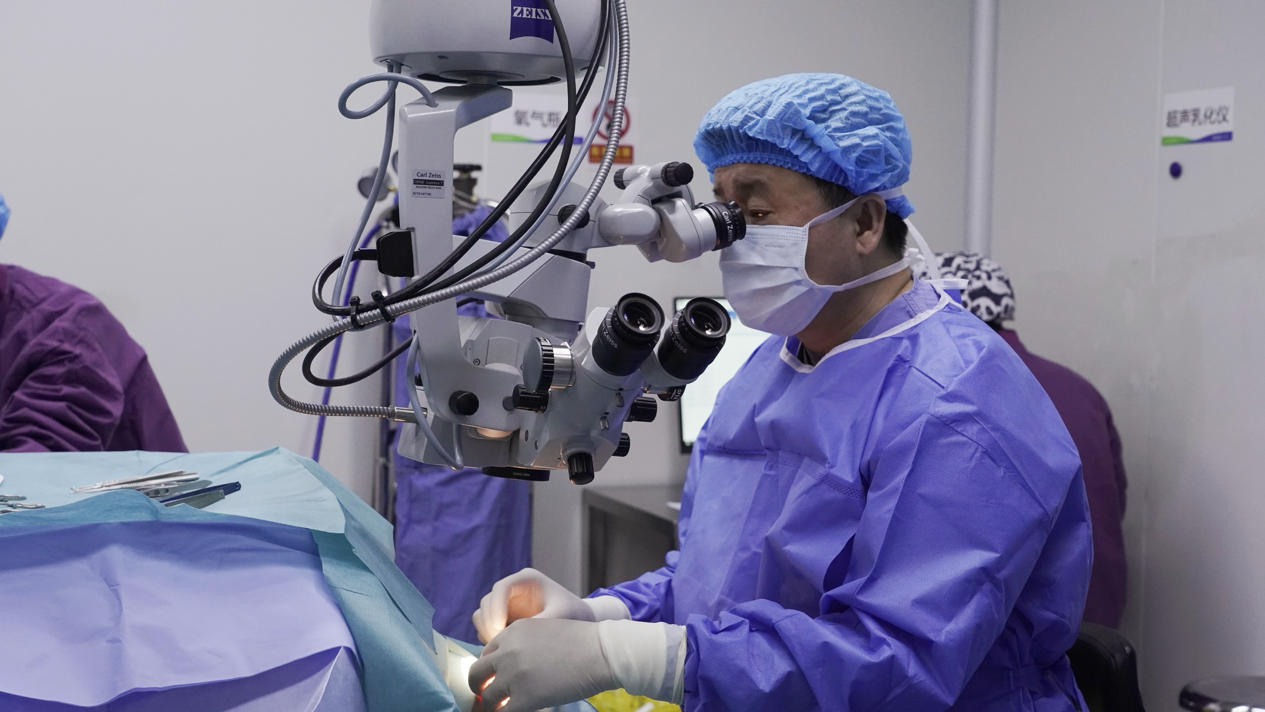
林江院长为她定制了 「双眼后巩膜加固术联合左眼斜视矫正术」 的综合治疗方案,从两个关键维度同时实现突破。「这类由神经系统原发病所引发的器质性眼轴改变与眼位异常,必须采用综合治疗手段。」后巩膜加固术就像为眼球披上一层 「防护铠甲」,通过加固眼球壁来降低病理性近视并发症出现的风险;斜视矫正术则直接对眼位进行修正,消除复视现象,二者相互结合能够实现标本兼治的效果。
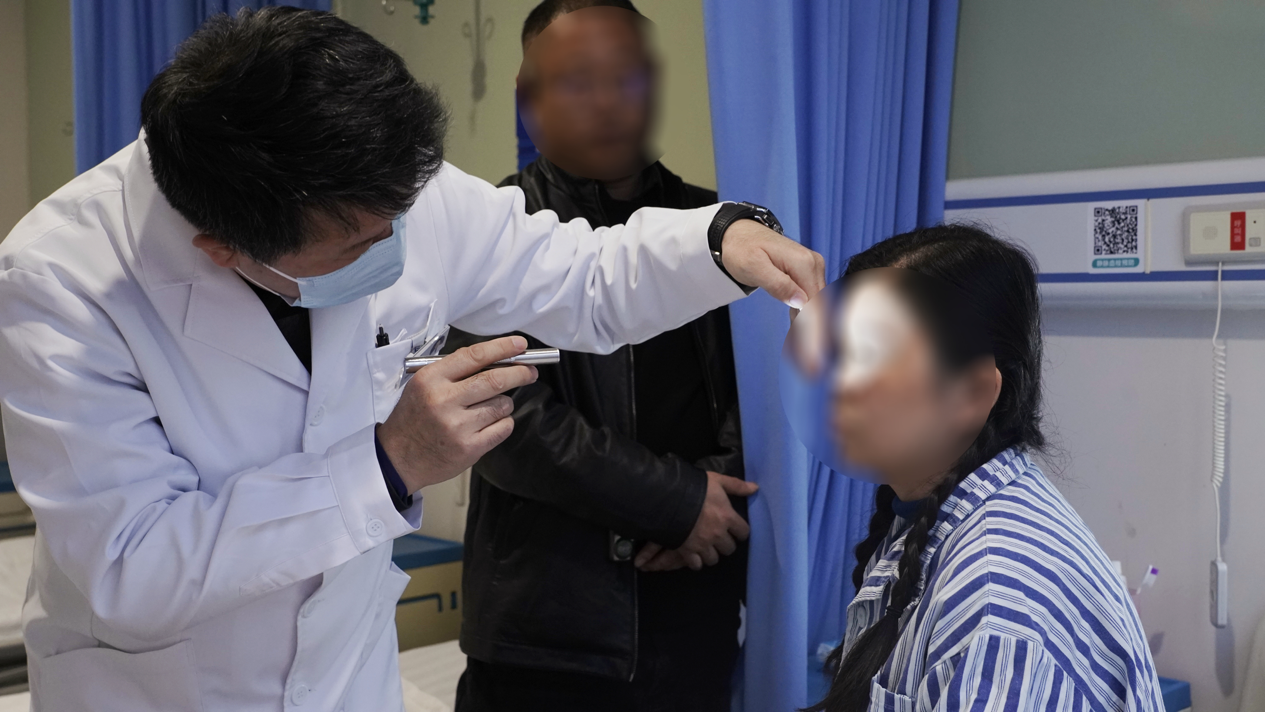

专家提醒:慢病共管,筑牢眼健康防线
林江院长强调,多发性硬化、糖尿病等慢性全身性疾病,常伴随眼部并发症,这些症状有时还是疾病活动的「信号兵」。「眼科治疗不能孤立进行,需多学科协作,在控制原发病的基础上处理眼部问题,才能达到最佳效果。」
他给出四点关键建议:
一、出现视物模糊、重影、眼位偏斜等异常,需第一时间到正规眼科就诊,明确诊断后科学治疗,切勿拖延或盲目处理;
二、慢病患者除复查原发病,需定期做眼科检查,监测眼部并发症;
三、超 600 度高度近视者,尤其超 1000 度者,需定期开展眼底检查,监测眼轴、视网膜等指标,防范致盲风险;
四、确诊后需遵医嘱治疗,术后按时复查,保障疗效、降低复发率。
目前,卫女士术后恢复良好,视物重影情况较之前改善,眼位恢复正位,加固后的眼球为长期视觉健康提供了坚实保障。林江院长呼吁,慢性病对眼健康的损害隐匿且持久,唯有坚持「早发现、早就医、规范治、长期护」,才能牢牢守护清晰视界。
好文章,需要你的鼓励
















