高尚医学影像诊断中心 病例
01 病史摘要
患者,男性,62 岁,患者半年前无明显诱因出现间断便血,大便颜色呈鲜红色,伴便秘。
02 MRI 检查影像图
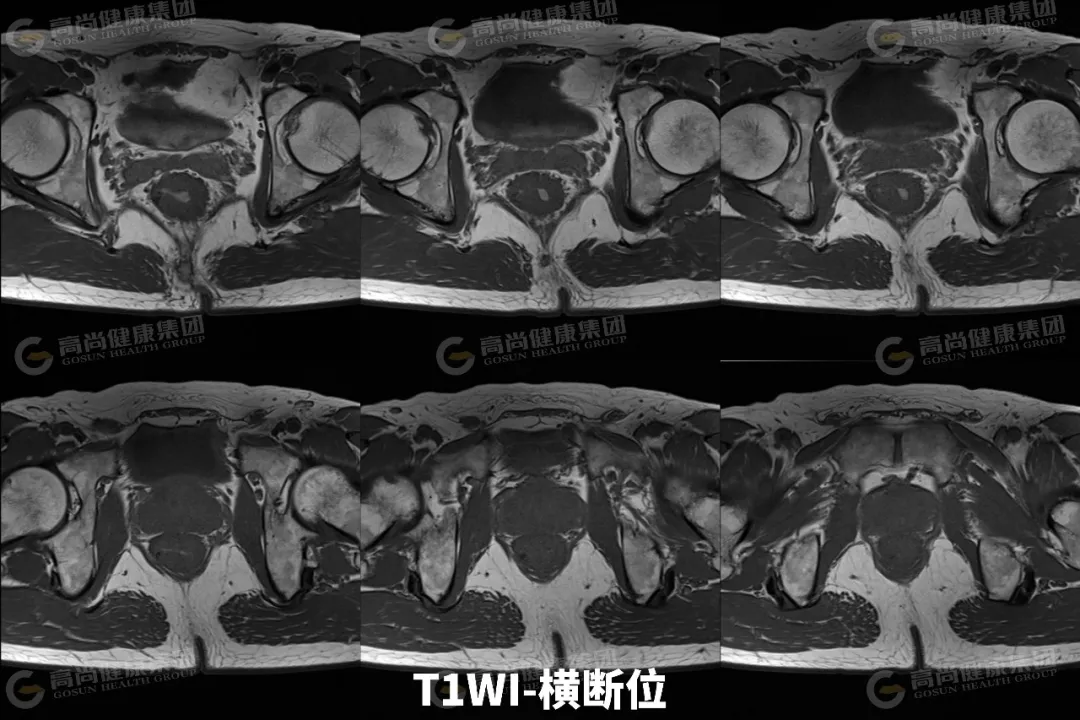
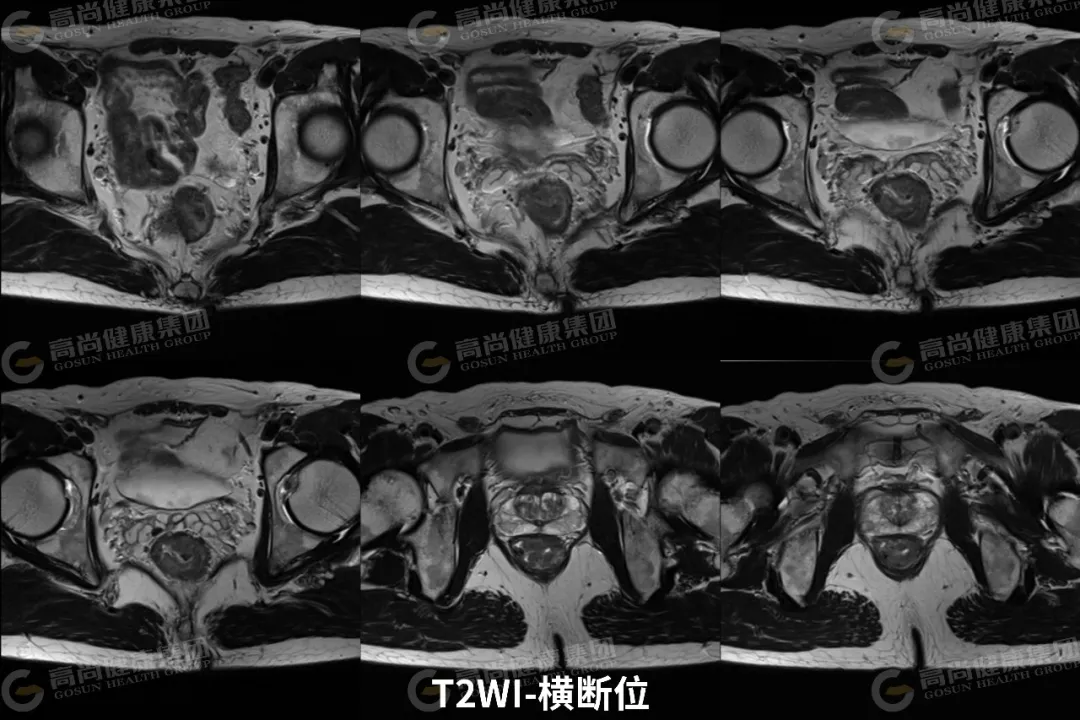
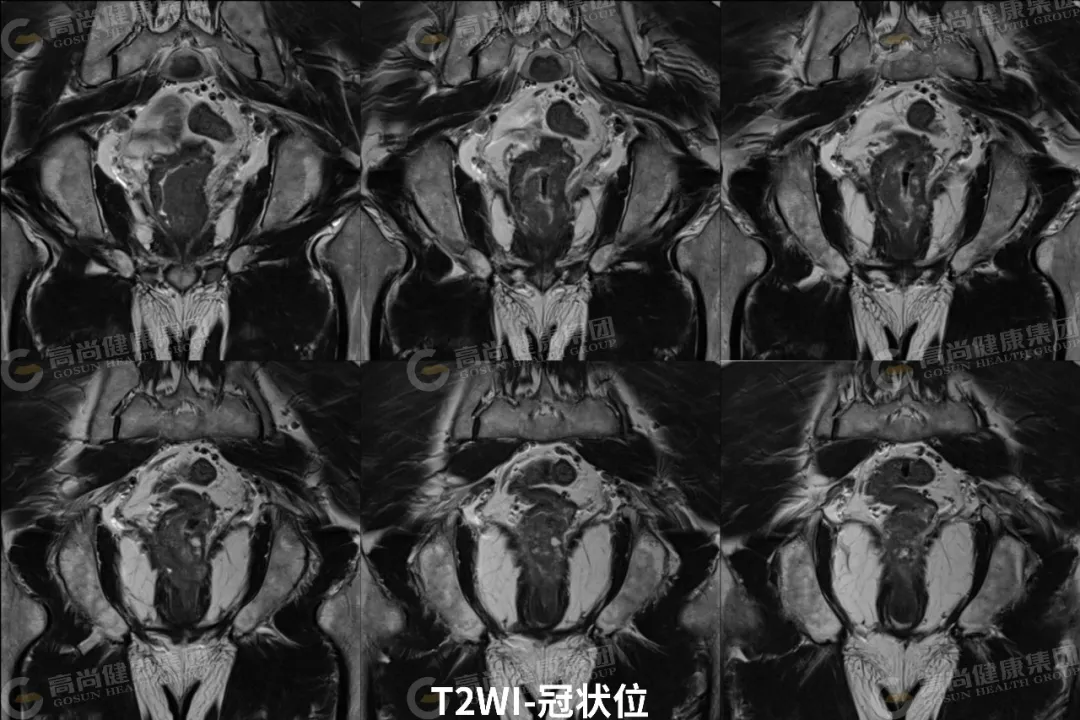
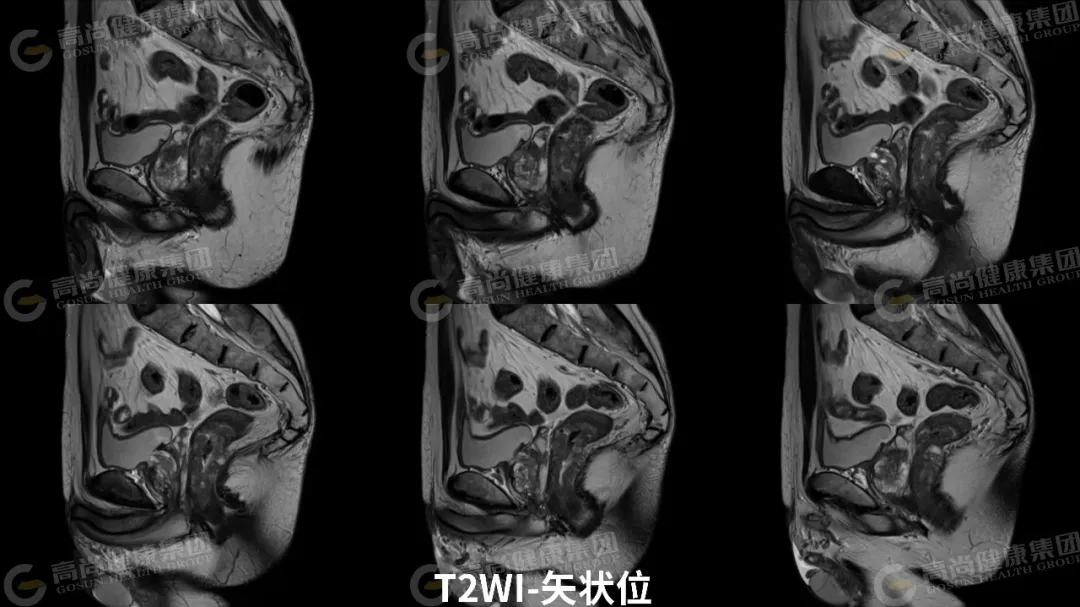
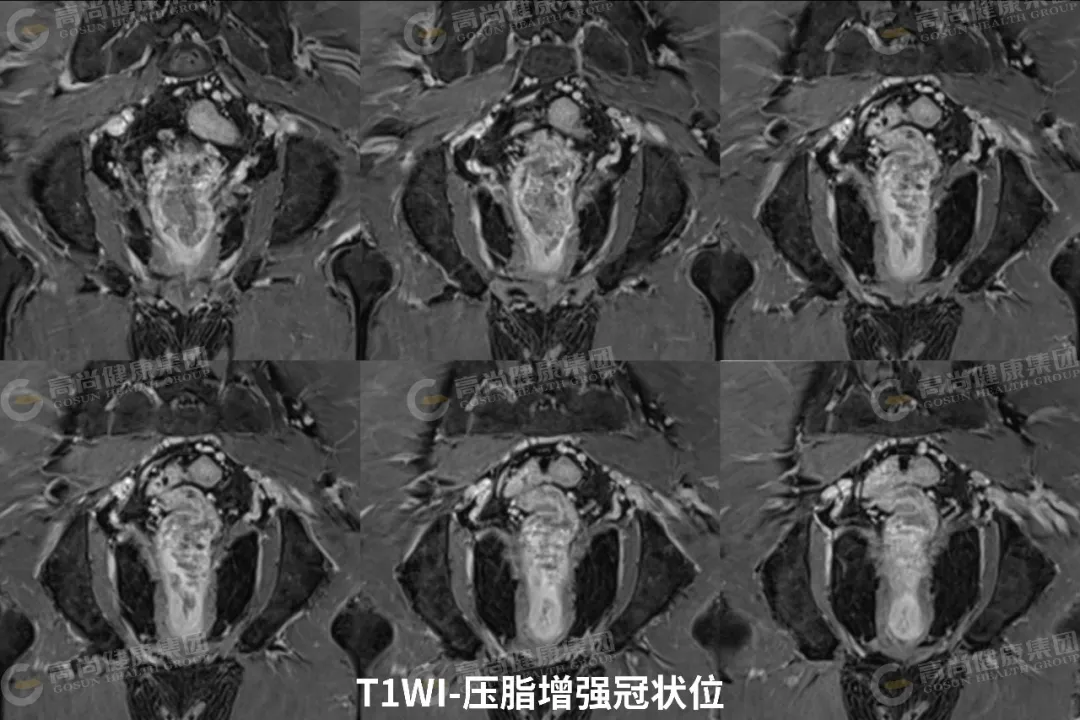
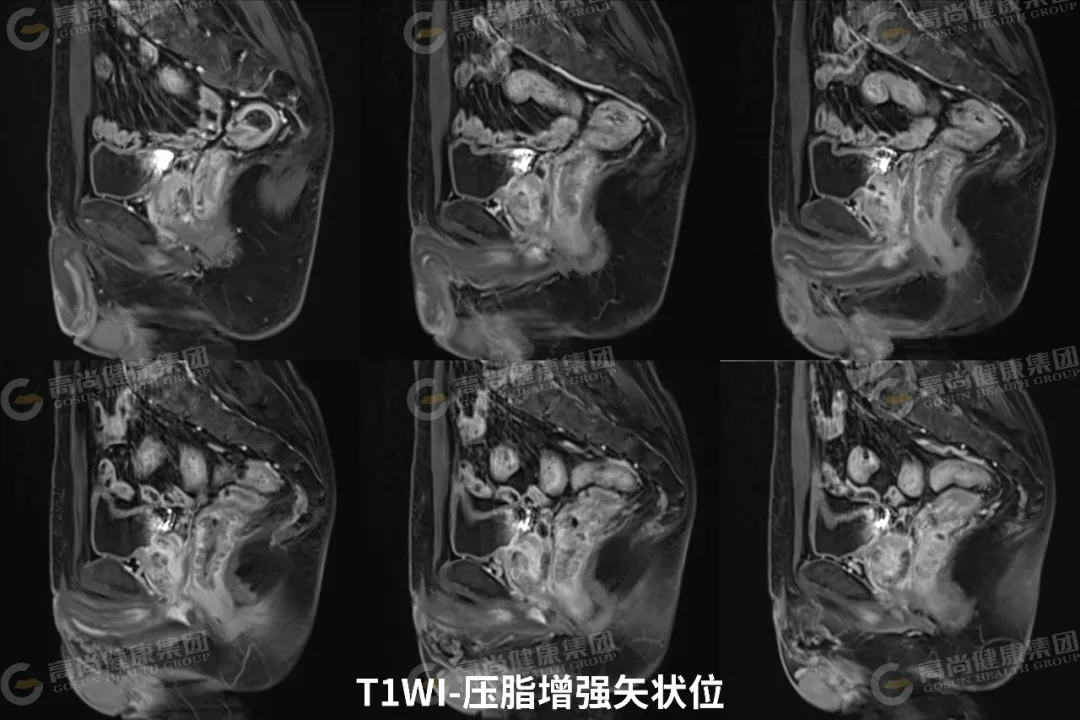
03 影像表现
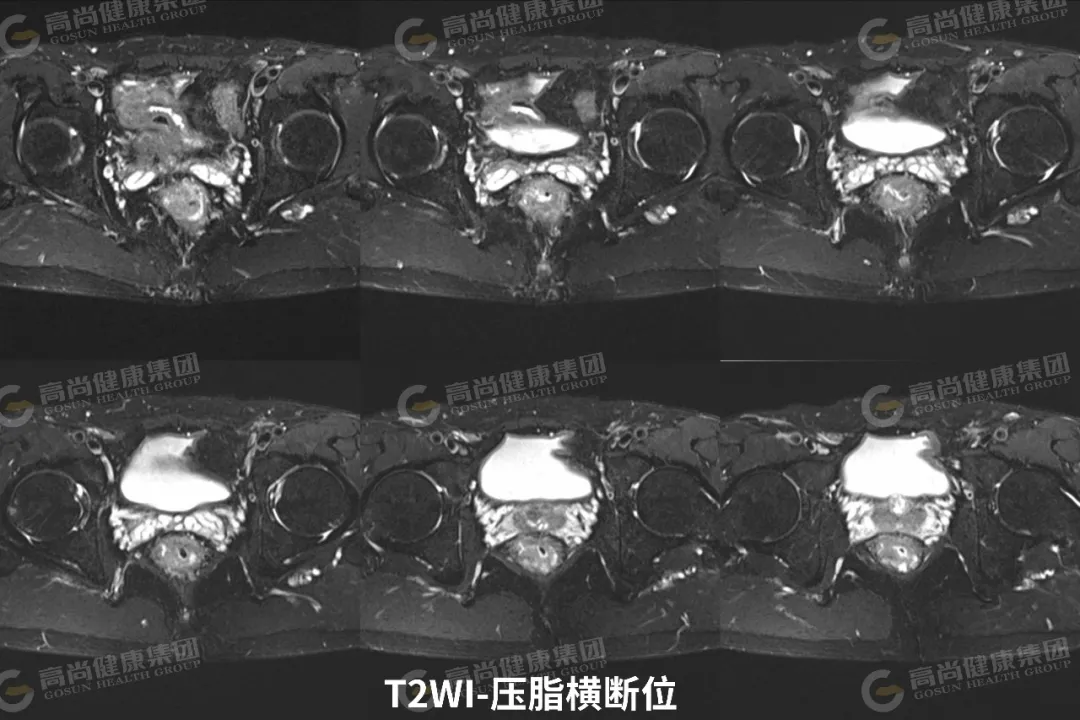
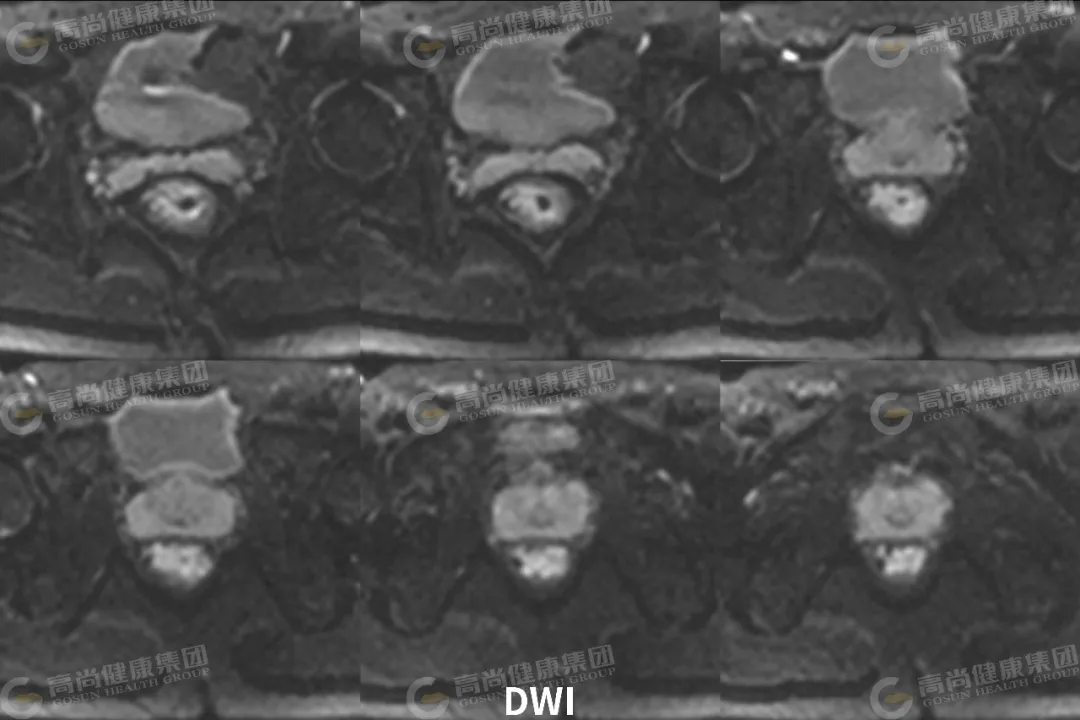
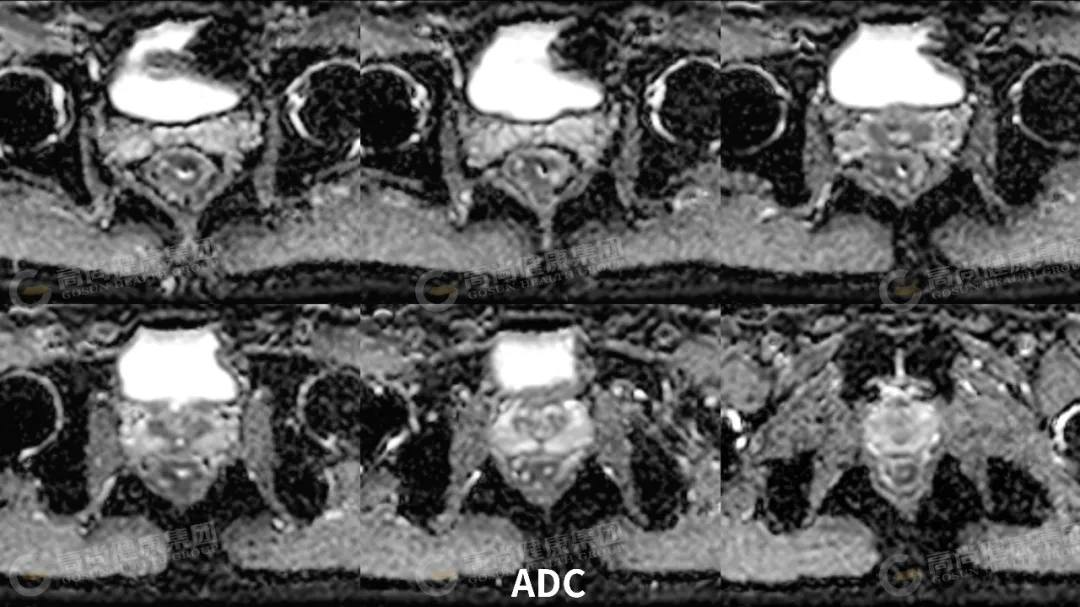
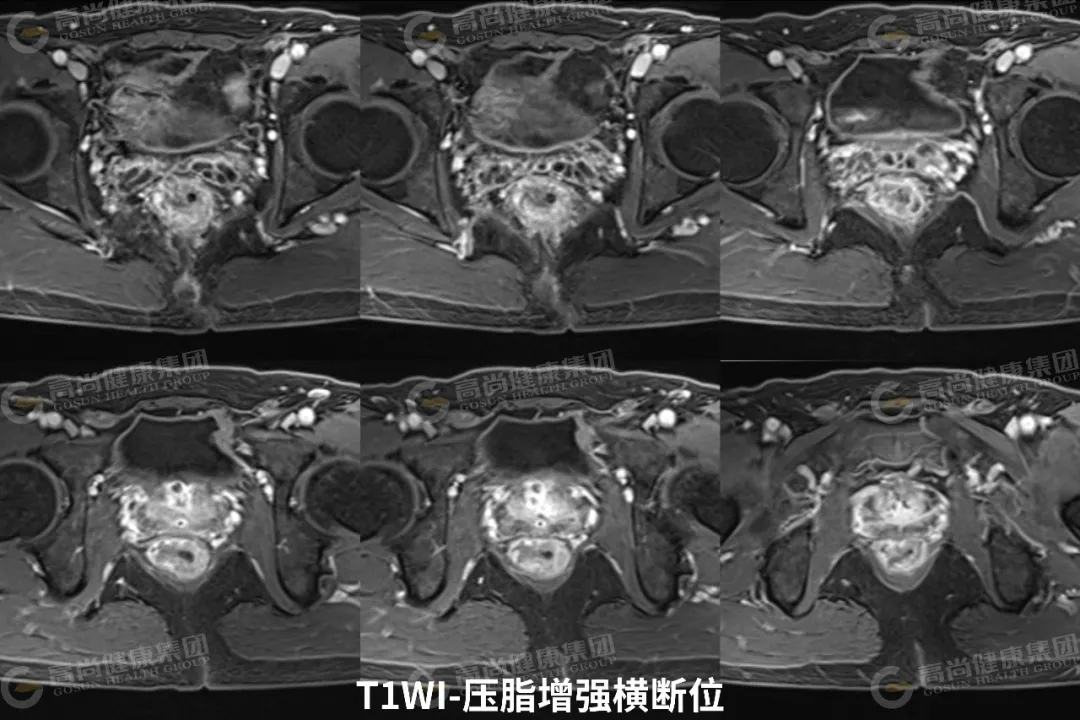
直肠中下段肠壁呈不规则环形增厚,最厚约 23 mm,相应肠腔不规则明显狭窄;矢状位病灶长径约 65 mm,其下缘距肛缘约 35 mm;病灶信号不均,T1WI 呈等信号,T2WI 呈中等信号,其内可见斑片状 T2WI 较高信号,DWI(b 值 = 800) 呈高信号,ADC 图呈低信号,增强扫描病灶呈不均匀强化;病灶向外局部稍突破肌层,直肠系膜周围脂肪间隙内可见两枚淋巴结影,大者约 5 mm,DWI 呈高信号,增强扫描呈轻度强化。
04 影像诊断
中下段直肠占位,考虑溃疡浸润型直肠癌(T3N0Mx)。
05 术后病理(电话随访)
直肠腺癌。
01 概述
直肠癌 (RectalCancer,RC) 是起源于直肠黏膜上皮的恶性肿瘤,为消化系统最常见的恶性肿瘤之一,常见于 40-80 岁,男性多发。
直肠癌发病率和死亡率在全部恶性肿瘤中分别位居第 2 和第 5 位 (中国结直肠癌诊疗规范 2023 版)。
病因: 主要与遗传因素、环境因素和生活方式有密切关系。
临床表现: 早期无明显症状,病变进展期可出现排便习惯改变、出血及肠梗阻等。
病理: 大体分型为溃疡型、隆起型、浸润型;病理组织学分类为腺癌、腺鳞癌、未分化癌等。
表现: 局限或弥漫性肠壁增厚,肠管内肿块形成、形态不规则,可向周围邻近组织侵犯。
直肠解剖
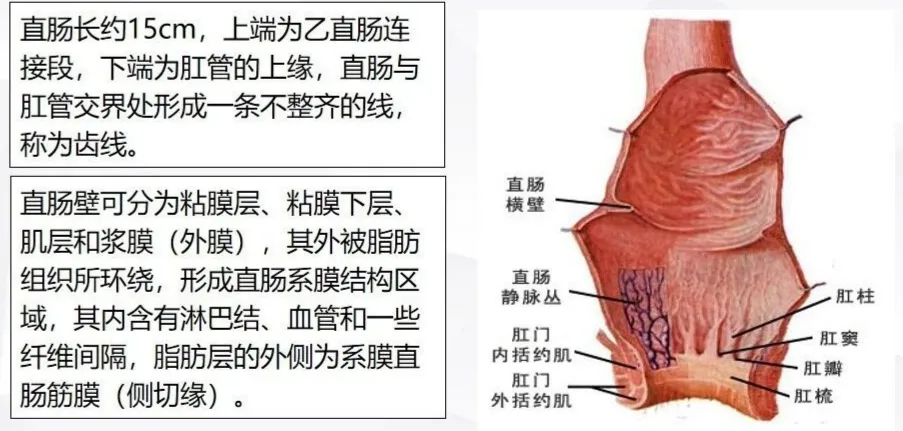
1、检查方法
体格检查: 直肠指诊简单易行,一般可以发现距肛门 7~8 cm 之内的直肠肿物。
影像学检查:
MRI 是直肠癌术前的首选影像检查方法,决定了直肠癌患者的临床治疗策略。可清楚地显示盆腔内软组织和脏器的毗邻关系,对直肠系膜筋膜受累、是否有外侵或盆腔淋巴结转移有更明确的判断。
CT 可以显示肿瘤的大小,浸润肠壁的程度,与周围组织关系,转移淋巴结情况。
肠镜在发现病灶的同时可获取组织进行病理学检查。
2.MRI 扫描序列和方位
首先进行矢状位定位扫描,在肿瘤层面设计与直肠壁垂直的横断位图像 (蓝线),冠状位图像定位垂直于横断位 (黄线)
矢状面、冠状面、斜横轴面小 FOV 高分辨扫描,上下覆盖直肠全段
局部高分辨不压脂 T2WI+DWI 是目前直肠癌 MRI 中最重要的序列组合
增强扫描的诊断效能并不高,对直肠癌 T、N 分期的准确性也有待进一步证实,可根据实际临床需求选择。
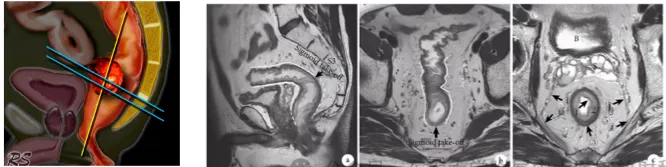
3. 正常 MR 影像表现
直肠壁黏膜层 T2WI 显示为低信号线;黏膜下层显示为厚度不均匀稍高信号;内侧环肌层和外侧纵肌层构成固有肌层,两者均为线状低信号,中间可有高信号脂肪层分隔开。

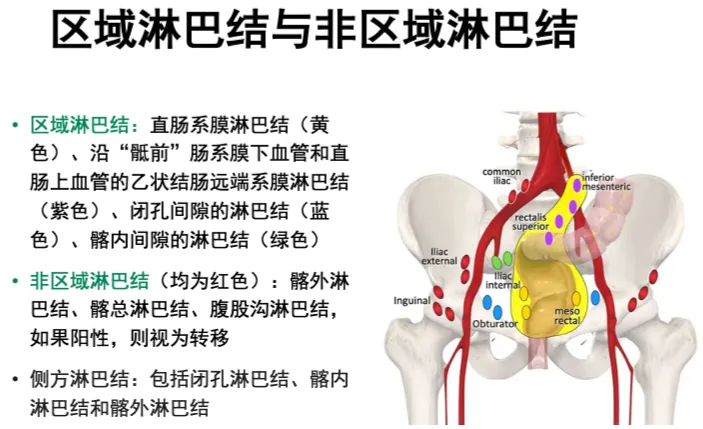
直肠系膜 (mesorectum): 直肠周围疏松结缔组织,包括脂肪组织、淋巴组织和血管神经。
直肠系膜筋膜 (mesorectalfascia,MRF): 包绕直肠系膜的固有筋膜就是 MRF。

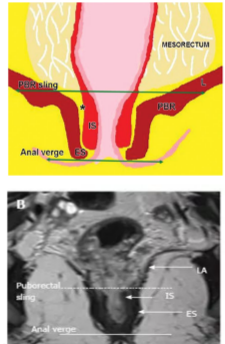
肛门括约肌复合体
肛管被肛门括约肌复合体围绕,肛门括约肌复合体由互相重叠的两层肌肉构成。
肛管直肠结合部,直肠固有肌层变化,
环形肌变厚形成内括约肌。
外括约肌复合体由肛提肌最下部,耻骨直肠肌和外括约肌组成。
低位肛管中两个括约肌形成明显的括约肌间隙。
4. 直肠癌影像表现
CT 表现:
直肠壁不规则增厚,局部可以形成软组织肿块,肿块形态不规则,边界不清晰,对应肠腔变窄。
增强后增厚的肠壁或者肿块呈明显不均匀强化。
若肿块累及浆膜层,可以出现周围脂肪间隙密度增高,模糊,还可见周围的淋巴结肿大。
晚期的直肠癌,还可以发现转移病灶,盆骨的转移可以看到骨质破坏;肝转移可以看到肝脏的实性占位性病变。
MRI 表现:
形态: 局部或弥漫性肠壁增厚,肠腔狭窄变形,肠腔内肿块。
信号:T1WI 病灶呈等或稍低信号;T2WI 病灶呈高信号或混杂高信号。粘液腺癌在 T2WI 上信号明显增高。
DWI 病灶和转移淋巴结均弥散受限呈高信号,ADC 图呈低信号。
动态增强病灶呈早期轻度不均匀强化,延迟期强化渐明显,呈均匀或不均匀环形强化。
5. 鉴别诊断
(1)直肠腺瘤: 直肠腺瘤是由异形增生的腺上皮所构成的良性肿瘤。
直肠腺瘤是管状腺瘤、绒毛状腺瘤及绒毛管状腺瘤的总称。
直肠腺瘤癌变老年人多见,绒毛状腺瘤最易恶变,其次绒毛管状腺瘤,管状腺瘤恶变较少。
临床表现: 腹部隐痛;排便习惯改变。
肿瘤形态多呈结节状突起,边界清晰、包膜完整。
MRI: 肠壁增厚,肠腔扩张,呈宽基底生长,T1WI 以低信号为主,T2WI 以稍高信号为主,DWI 不同程度扩散受限而呈高或稍高信号,增强以轻中度强化为主。
(2)直肠间质瘤:分为粘膜下型、肌壁间型和浆膜下型。
常呈类圆形或分叶状,囊实性肿块,体积较大,中心易出现坏死、囊变和出血。
肿瘤的大小与肿瘤的良恶性程度有关:肿瘤直径<5 cm 者,密度/信号多较均匀且多为良性病变;肿瘤直径>5 cm 者,密度/信号多不均,肿瘤内液化坏死及出血。
富血供肿瘤,增强扫描表现为动脉期明显不均匀强化,静脉期持续强化。
多数生长缓慢,引起周边脏器压迫性改变,部分恶性程度及生长迅速者与周边组织结构分界不清。
间质瘤主要转移至肝脏和肠系膜,但较少发生淋巴结转移、腹水、肠梗阻等征象。
02 MRI 评估直肠癌要素-DISTANCE
DIS: 肿瘤的位置: 肿瘤的最下缘到肛缘的距离
T:T 分期
A: 肛门括约肌复合体 (Anal Complex)
N:N 分期,淋巴结转移情况
C: 肿瘤是否涉及环周切缘 (CRM) 以及环周筋膜 1 mm 内的淋巴结
E: 肿瘤壁外血管侵犯情况 (EMVI)
肿瘤的位置: 是低位、中位还是高位直肠癌(决定手术能否保肛)
是否累及肛直肠环
是否侵犯腹膜反折
T-分期:T1、T2、T3、T4
直肠环周切缘 (CRM): 肿瘤是否生长达环周筋膜,以及环周筋膜 1 mm 内的淋巴结情况
N-分期: 系膜内有无淋巴结或者是否超出直肠系膜
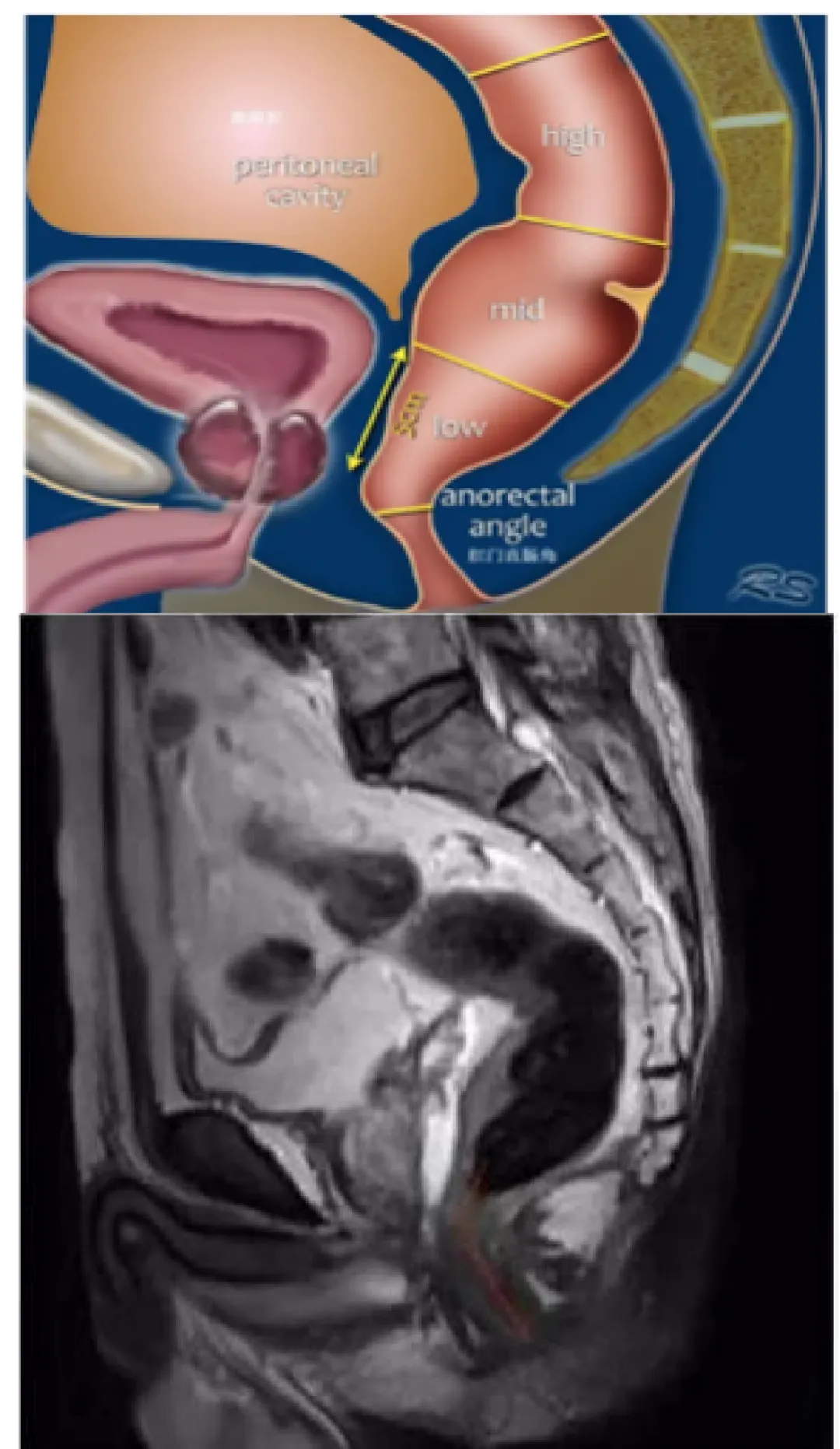
DIS: 肿瘤的位置
1. 测量肛直肠环至肿瘤下缘距离,可分为:
低位:0-5 cm
中位:5-10 cm
高位:10-15 cm
2. 自外括约肌下缘连线向上折线测量肿瘤下缘与肛缘间距离,可分为:
低位:0-5 cm
中位:5-10 cm
高位:10-15 cm
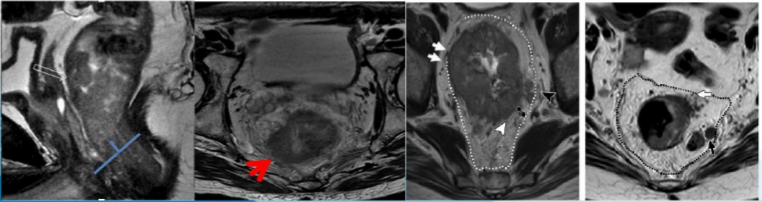
直肠癌环周切缘 (CRM)
直肠癌环周切缘 (circum ferential resection,CRM) 是镜下肿瘤浸润最深处与直肠系膜筋膜 (MRF) 边界间的最短距离。
距离小于 1 mm 被认为 CRM(+),1-2 mm 被认为是有威胁的。MRI 术前检查可以明确肿瘤边缘和直肠系膜筋膜 (MRF) 之间的关系,是治愈性直肠全系膜切除术是否可行的解剖基础。
CRM 阳性是局部复发和预后差的指标。
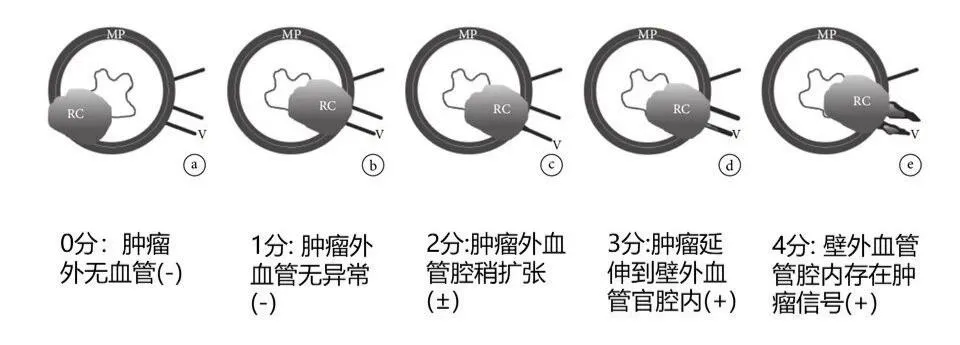
肠壁外血管侵犯 (EMVI)
肠壁外血管侵犯 (extramural venous invasion, EMVI):肠管固有肌层外的血管腔内出现肿瘤浸润。
EMVI 与肿瘤复发、远处转移等不良事件密切相关。
MRI 表现为直肠周围血管管腔迂曲、扩张,流空信号被异常肿瘤组织信号所取代。
直肠癌影像诊断内容
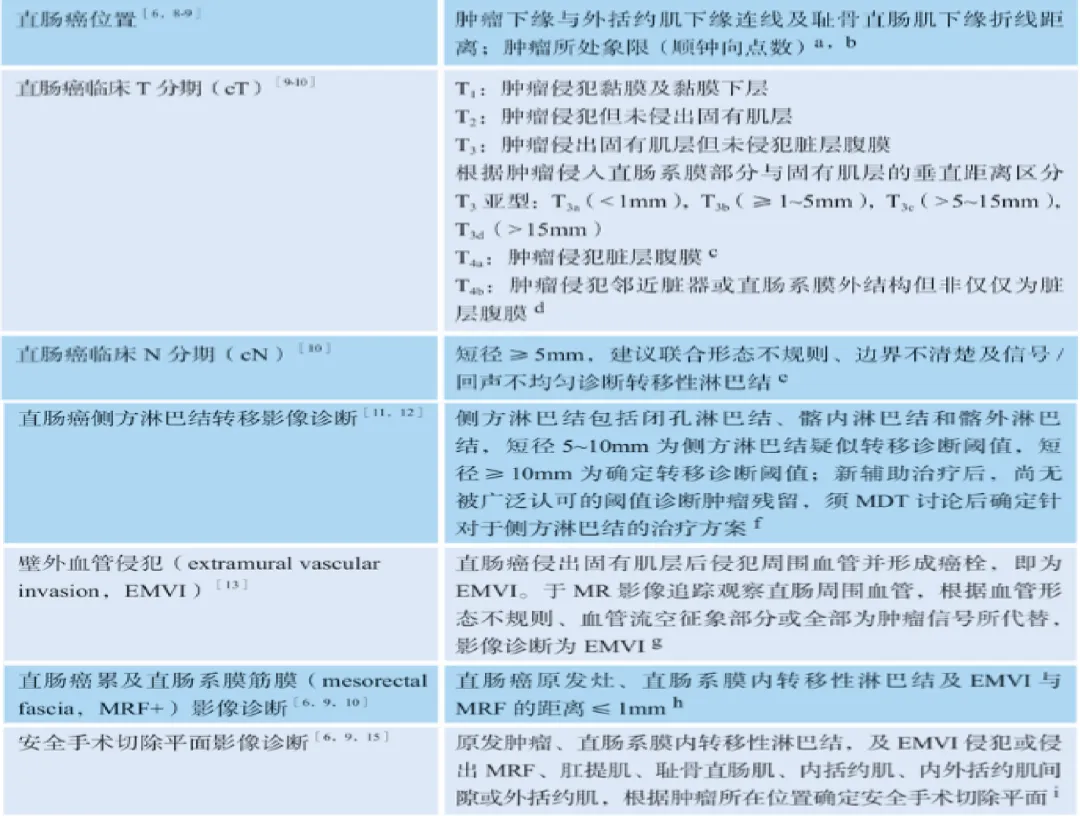
直肠癌结构化报告模板

03 TNM 分期系统
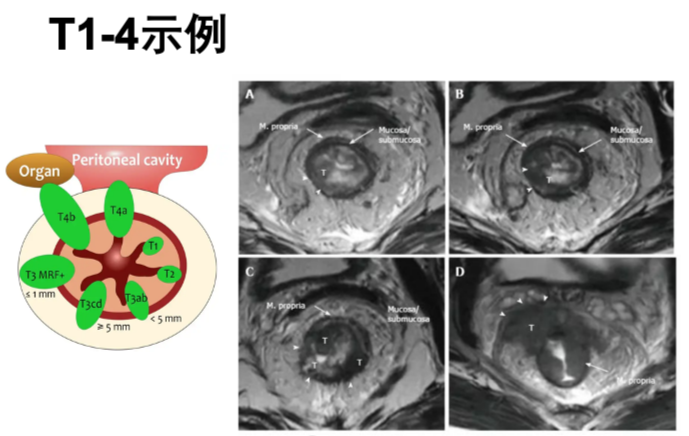
T 分期:
Tx 原发肿瘤无法评估
T0 无原发肿瘤证据
Tis 原位癌: 上皮内或侵犯固有层
T1 侵及黏膜下层
T2 侵及固有肌层
T3 侵及浆膜下和直肠周围组织 (a<1 mm,b1-5 mm,c5-15 mm, d >15 mm)
T4(a 肿瘤穿透至脏层腹膜表面,b 肿瘤侵及或与其他器官或结构粘连)
N 分期:
NX: 无法评估区域淋巴结
N0: 无区域淋巴结转移
N1:1-3 个区域淋巴结转移
N1a:1 个区域淋巴结转移
N1b:2-3 个区域淋巴结转移
N1c: 局部无阳性淋巴结,但在浆膜下、肠系膜或无腹膜化结肠周围或直肠周围/直肠系膜组织中有肿瘤沉积(TD)
N2:4 个或更多区域淋巴结转移
N2a:4-6 个区域淋巴结转移
N2b:7 个或更多区域淋巴结转移
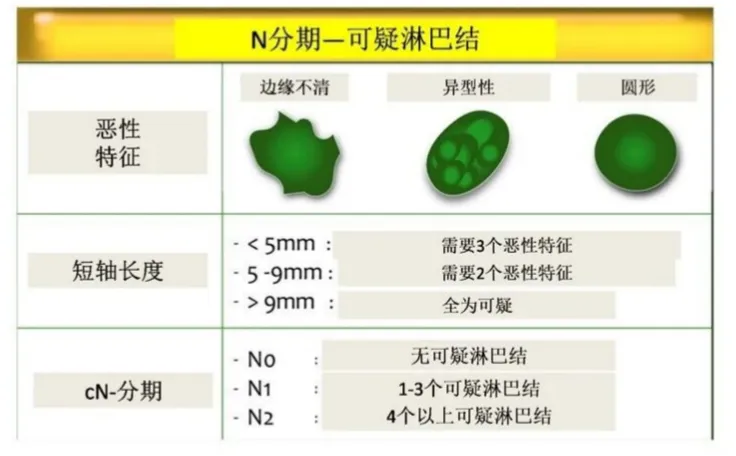
可疑淋巴结判断:
≥ 9 mm 的淋巴结和具有粘液信号的淋巴结通常被视为可疑。
较小的淋巴结需要额外的形态学可疑特征:
a) 边界不规则
b) 不均匀信号强度
c) 圆形
M 分期:
Mx:远处转移无法评价
M0 无远处转移
M1 远处转移 (a 转移局限于一个器官或部位 (例如肝、肺、非局部淋巴结),b 多个器官和/或部位或腹膜转移)
参考文献:
1. 中国医师协会结直肠肿瘤专业委员会诊疗技术专委会,中华医学会放射学分会 3 腹部学组. 直肠癌 MR 扫描及结构式报告规范专家共识 [J]. 中华放射学杂志,2021,55(11): 1121-1127.DOI: 10.3760/cma.j.cn112149-20210518-00490.
2. 国家卫生健康委员会医政司,中华医学会肿瘤学分会. 中国结直肠癌诊疗规范 (2023 版)[J]. 协和医学杂志,2023,12(4):706-733.doi:10.12290/xhyxzz.2023-0315
3. 田川, 谭静, 张大福等. 结直肠绒毛状管状腺瘤的 MRI 影像表现分析 [. 中国 CT 和 MRI 杂志,2020,18(11):137-139.
4. 袁芬, 凌丽芳, 蓝星, 等. 直肠间质瘤的影像表现 [. 中国中西医结合影像学杂志,2024,22(06):729-731.
好文章,需要你的鼓励
















