凌晨 3 点,手术室的灯光骤然亮起,一场与死神赛跑的生命保卫战在湖南妇女儿童医院打响。
一名 43 岁孕 31 周 2 天的完全性前置胎盘产妇突发大出血,病情危急!在院领导的统一部署下,医院迅速启动多学科协作(MDT)救治团队,产科、新生儿科、麻醉科、输血科等多学科精准配合,护理团队全程高效协作,历经惊心动魄的 4 小时抢救,最终母婴转危为安。
病情危急!
高龄产妇突发大出血,绿色通道极速响应
3 月 6 日,怀孕 31 周的李女士(化名)因「完全性前置胎盘、持续阴道少量流血」于外院住院保胎 1 个多月,慕名转入湖南妇女儿童医院。作为高龄产妇,她此前已顺产两胎,这一胎更是通过试管婴儿艰难怀上。然而,完全性前置胎盘伴出血的诊断让这场妊娠危机四伏——胎盘完全覆盖宫颈口,属于高危妊娠,常见症状是无痛性阴道流血,加上入院即是中度贫血及高龄。让人更是担忧。
接诊后,产科护士团队立即对李女士进行 24 小时动态监测,产妇虽然看似病情平稳,对阴道少许流血不以为然,但科主任郑岚琳主任医师仍高度重视,交代每一班值守人员从上到下提高警惕,做好相关准备工作,请新生儿科主任提前评估,并向院里报备高危孕产妇,联系输血科提前备血,防患于未然。果不其然,当晚凌晨,险情突至:病人及陪人均未觉异常,是细心的巡房护士发现李女士的产褥垫已被鲜血浸透,出血量约达 500 ml,胎心监测显示 120 次/分,伴不规则微弱宫缩。产科郑岚琳主任当机立断,指示立即护送孕妇入手术室,报备院领导罗院长及医务部,启动全院高危孕产妇 MDT 救治预案,产科、新生儿科、麻醉科、输血科等科室立即就位,投入到这场战役。
医院同步开启绿色通道,麻醉科就位、输血科备血、新生儿科待命……所有环节一气呵成,为抢救争取黄金时间。
多学科协作!
双主任联手,技术精准控险
杨御华主任医师接到电话后也迅速赶到手术室,3 时 37 分,以牵足行臀牵引术迅速娩出胎儿。助产士肖红玉、李沂泓全程配合胎儿娩出,同步清理呼吸道并完成 Apgar 评分,为新生儿保驾护航;手术室护士精准传递器械、药物,确保手术平稳进行。
但真正的挑战才刚开始——胎盘大面积植入子宫肌层,人工剥离,剥离面出血活跃。郑岚琳主任医师果断指示:「立即行宫颈提拉缝合术,同步输注红细胞和血浆!」
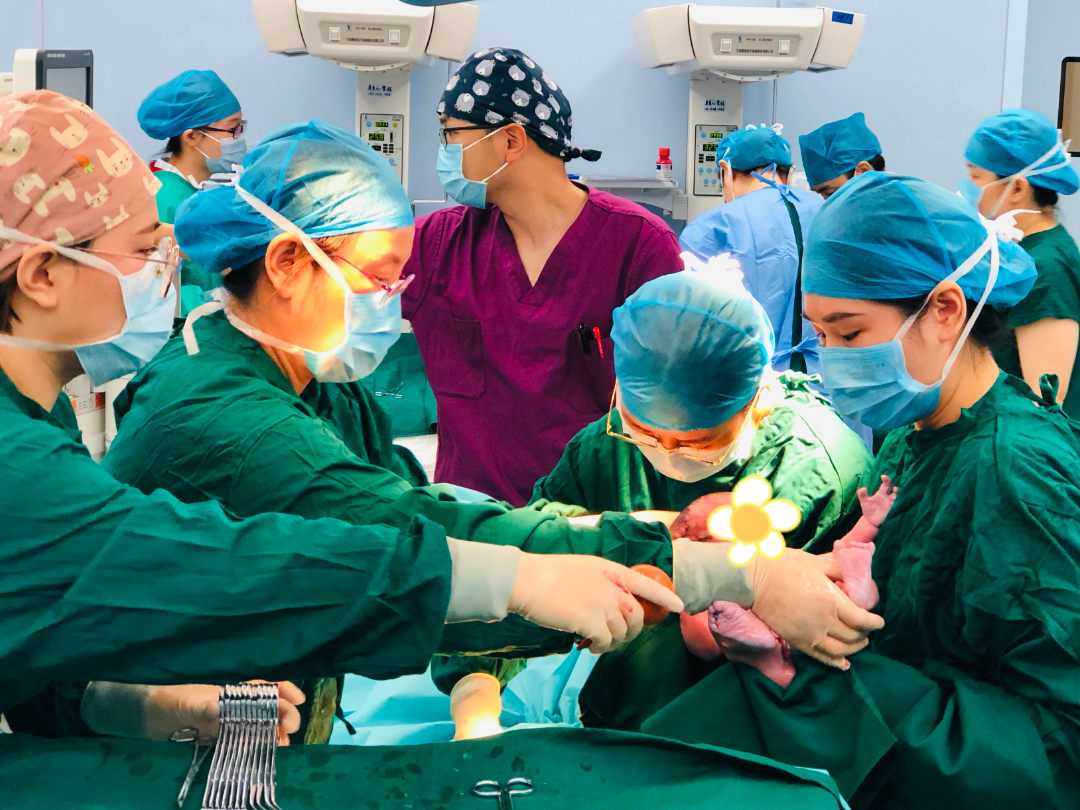
郑岚琳主任医师手术台上精准缝合出血面,配合麦角新碱、卡贝缩宫素等药物加强宫缩;杨御华主任医师同步配合协助完成手术,哪怕现在是凌晨三点,明日又是一天满满当当的门诊,此刻手术台上的她们依然精神状态绝佳。凌晨 4 时 22 分,出血量终于得到控制,但郑岚琳主任医师并未松懈。直到术后 2 小时,她仍持续观察宫缩情况,确认宫底质硬、按压无活动性出血后,才和产妇一起安返病房。
血库高效配合!
10 分钟极速调血,为抢救赢得关键时间
此次抢救中,患者血红蛋白下降至 55 g/L, 输血科的高效响应成为重要保障。从入院时的积极备血,到术中的配血、拿血,再到术后的调血,一刻不允许耽误,确保血液制品的及时输注。
「完全性前置胎盘出血凶猛,输血速度直接关系患者的预后。」杨御华主任事后坦言,「这场手术术前术中出血达 1200 ml,约为成人总血量的 25%。我院血库 24 小时待命,所有危急用血均可实现『零延误』调配,为抢救提供硬核支持。」
细节见真章!
通宵守护与硬核技术铸就生命防线
在这场抢救中,产科主任郑岚琳主任医师、杨御华主任医师及麻醉科主任唐岩峰主任医师、新生儿科主任廖积仁主任医师、输血科及整个护理团队的职业素养与硬核技术展现得淋漓尽致。
技术精准:宫颈提拉缝合术快速止血,避免子宫切除;
全程守护:从凌晨 3 时到清晨 6 时半,郑主任寸步不离手术室,紧追每一项指标变化;
尽职沟通:术后即由郑岚琳主任医师、向家属说明病情,强调产后 24 小时仍需警惕出血风险,并明确备用方案,确保知情同意。
「完全性前置胎盘伴出血、高龄、中度贫血,每一个都是高危因素。」郑岚琳主任强调,「这类患者必须由经验丰富的团队全程护航,而我院的应急处理能力和技术积累,正是母婴安全的最终防线。」
术后第 3 天,李女士脱离病重,子宫复旧也良好,新生儿经评估后生命体征平稳。
湖南妇女儿童医院始终坚持以循证医学为基础,以患者安全为核心,多学科体系筑牢救治防线。未来,医院将进一步强化高危孕产妇多学科诊疗(MDT)模式,为更多家庭提供精准、安全的医疗服务。
好文章,需要你的鼓励
















