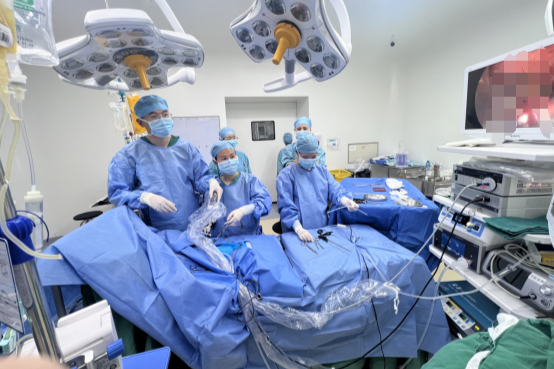
近日,阜阳市妇女儿童医院成功救治了一位 7 处肠闭锁(IV 型)患儿。经小儿外科、新生儿重症医学科、麻醉科、手术室等多学科救助,历经 2 个多月,患儿康复出院。
早产低体重儿病情危重,紧急转院!
宝宝(化名)还在妈妈肚子里时就被发现有肠管扩张。
人常道,祸不单行,宝宝在妈妈孕 34 周早产来到了世上,体重仅 2.2 kg。
又早产、又低体重的宝宝出现反复呕吐,呕吐物含有粪汁及血性液体。给他做了腹部平片检查发现:新生儿肺炎、肠腔无气体,考虑消化道畸形,当即从外县用转运车送到了阜阳市妇女儿童医院。
多学科携手,挽救患儿生命!
宝宝病情十分危重,收治到新生儿重症医学科后,副主任医师刘洪接诊发现孩子状态非常差。在完善相关检查的同时,立即请小儿外科、麻醉科、手术室多学科会诊(MDT)。
会诊诊断为:小肠闭锁,如不及时手术,肠管会穿孔坏死,腹腔感染,危急患儿生命!
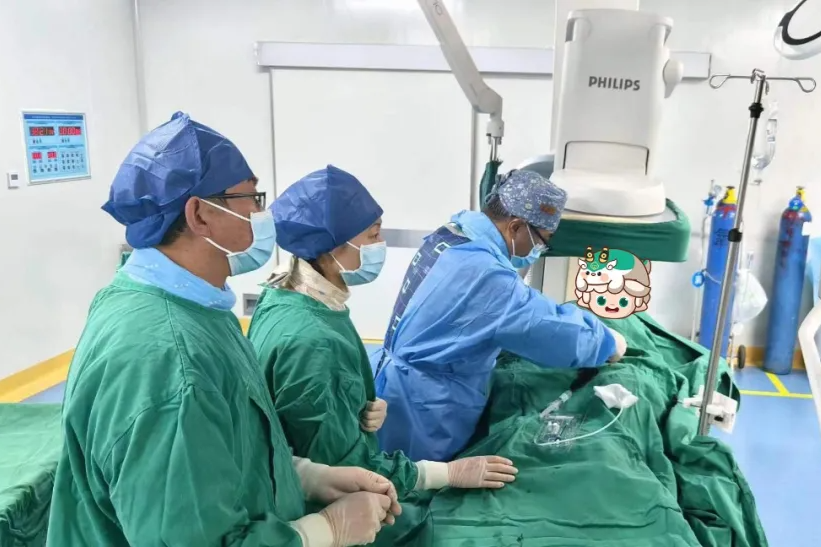
时间紧迫,小儿外科团队立即完善术前准备,为宝宝进行手术,手术中仔细检查患儿肠管情况,发现小肠有 7 处闭锁!其中 2 处为 II 型闭锁,5 处为 I 型闭锁(整体证实为空肠闭锁 IV 型),为了尽量保留孩子的肠管,减少短肠综合征的发生,术中做了 4 处吻合。
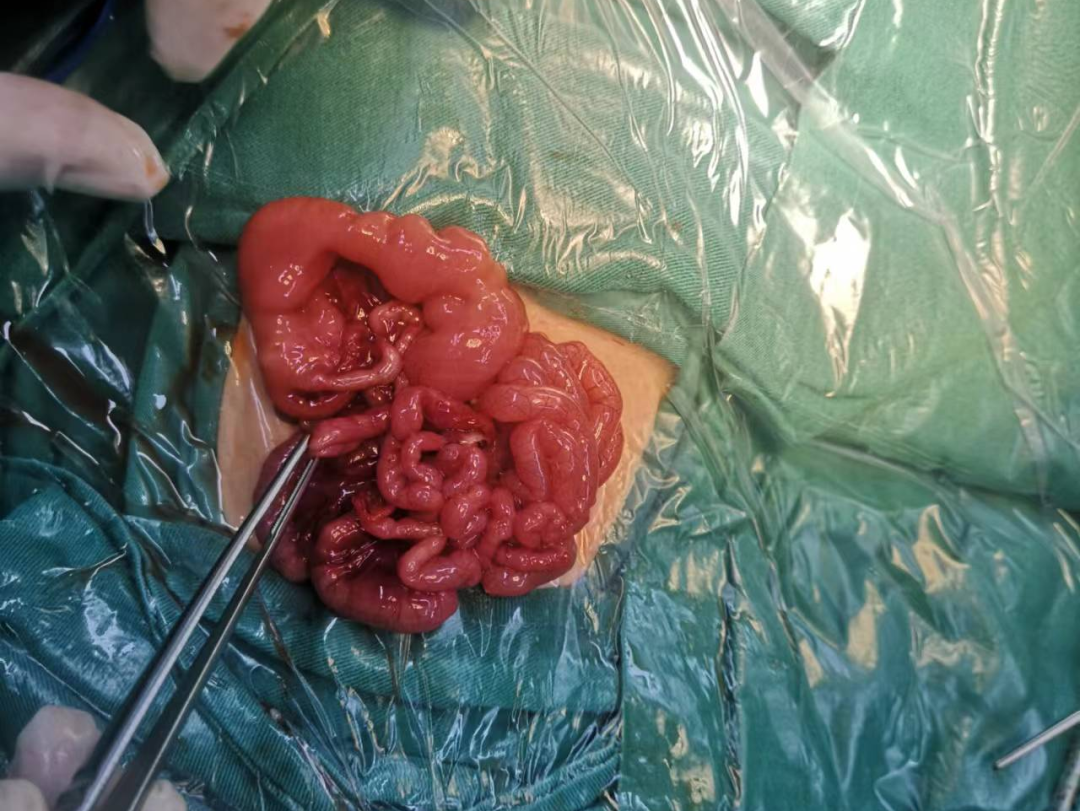
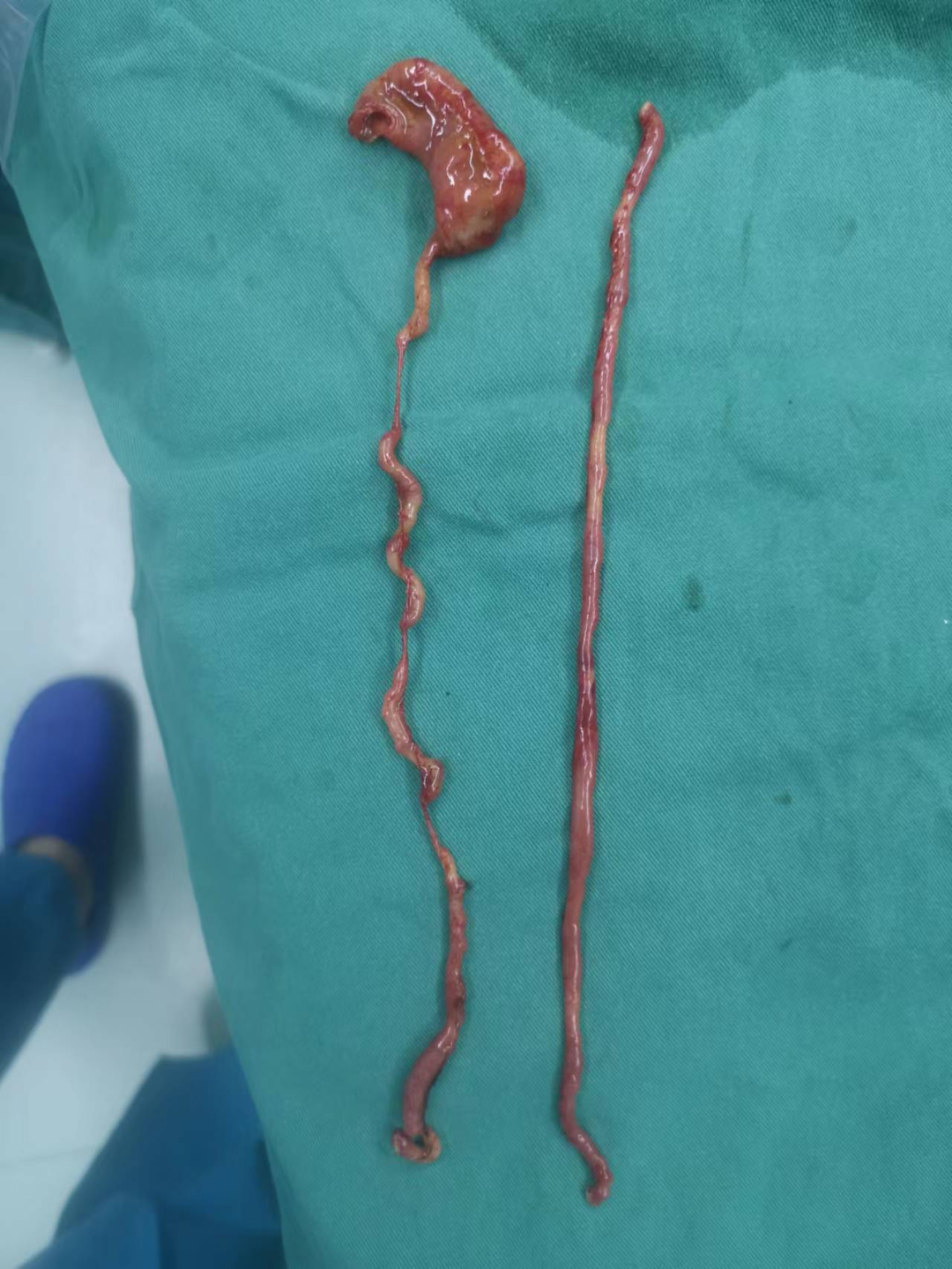
由于孩子太小,肠管又粗细不均,最粗直径 4 cm,最细处直径仅 0.5 cm,高难度的缝合十分考验手术医生经验及技巧,必须做到细致、精准的操作,稍有差池,宝宝就会再次遭受肠狭窄或肠瘘的风险,将会严重威胁生命。术中麻醉医师密切监测患儿生命体征,经过两个多小时,手术顺利结束。
闯过重重难关,患儿康复出院!
术后,宝宝转到新生儿重症医学科进行术后生命支持及抗感染对症治疗,平稳后转回小儿外科。
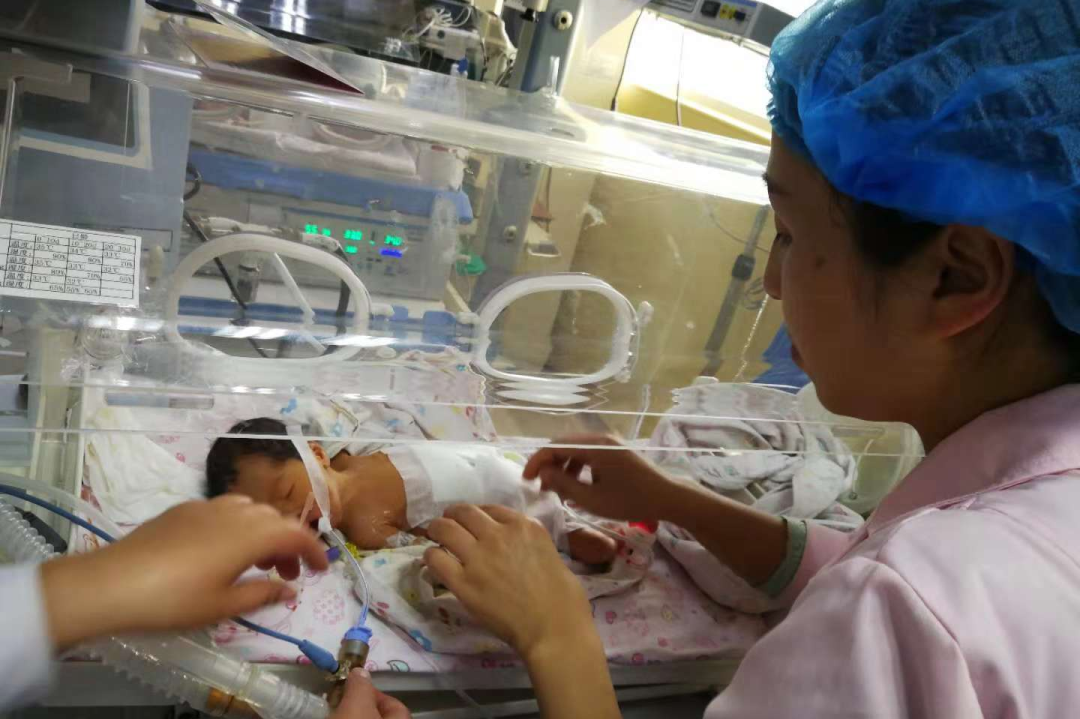
经过医护人员的精心照料,宝宝度过了麻醉关、手术关、感染关、喂养关、营养关;从经空肠营养管泵奶,逐步过渡到经口喂奶,经过两月的治疗,患儿喂奶量逐渐增加,体重增加到 4.8 Kg,达到出院标准。
「先天性肠闭锁」
先天性肠闭锁临床表现为胆汁性呕吐、腹胀及胎便排出异常,产前超声检查技术的提高,使肠闭锁的产前诊断率有了明显提高,产前诊断可以缩短住院时间,减少术前内环境紊乱的发生,提高治疗效果。目前,手术治疗是先天性小肠闭锁的唯一有效的治疗方法。

好文章,需要你的鼓励