病例来源:新乡医学院第一附属医院 结核科
患者:女性,53 岁
主诉:间断咳嗽 1 月余
现病史:1 月余前无诱因出现咳嗽,间断性发作,以活动后为主,伴咳少量白色黏痰,量少,无发热、盗汗、胸痛、胸闷、痰中带血、气喘、关节疼痛、皮疹。逐渐出现气喘伴刺激性咳嗽,遇冷空气刺激后咳嗽明显,咳少许白色黏痰,无盗汗、胸痛、胸闷等不适;
既往史:8 年前因子宫肌瘤行子宫切除;15 年前左膝关节因外伤行手术治疗;余无殊
家族史:父亲因「脑出血」去世;余无殊。
入院时查体:体温:36.7℃;脉搏:88 次/分;呼吸:21 次/分;血压:142/72 mmHg;一般情况良好,发育正常,营养中等,正常体型,全身皮肤及粘膜未见异常。双侧肋间隙正常,双侧呼吸运动对称,节律规整。双侧语音震颤对称,双侧未触及胸膜摩擦感,双侧肺部叩诊为清音。右肺呼吸音偏低,双侧未闻及干、湿性啰音,双侧未闻及胸膜摩擦音。
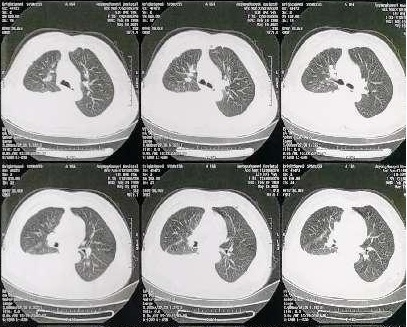
2021-05-13 胸部 CT
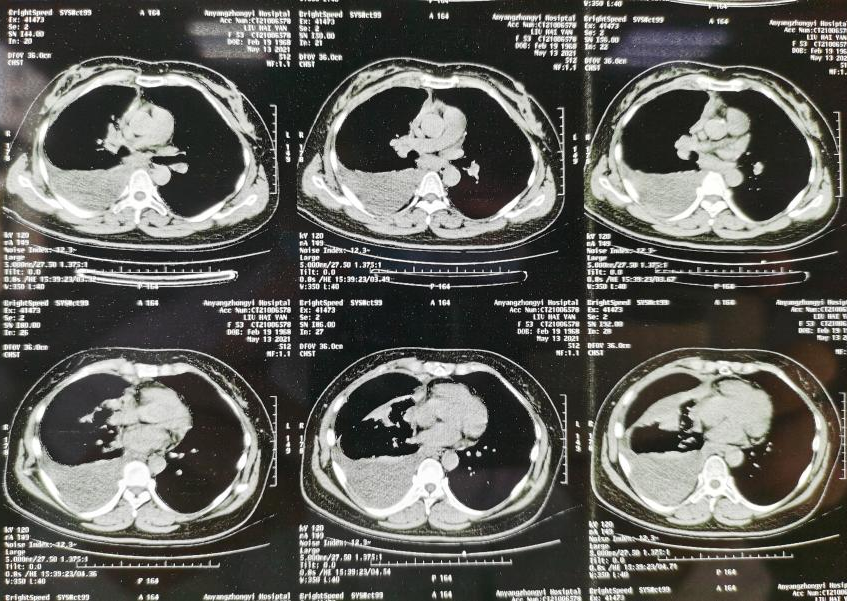
2021-05-15 化验室检查 :
超敏 C 反应蛋白 15.11 mg/L(0-8.2);
红细胞沉降率 76 mm/L(0-15);
ADA:25U/L;球蛋白 45.1 g/L;
血肿瘤标志物:CEA/CA153/CA199/Cyf21-1/NSE/AFP 均正常,CA125 211.17U/ml(0-35U/ml)。
胸水常规:黄色、微混浊,有核细胞 750×106/L,单个核 55%。
胸水生化:总蛋白 56 g/L,白蛋白 28.4 g/L,LDH 234U/L,ADA 25U/L(4-18U/L)。
T-SPOT(γ-干扰素释放试验):阴性。
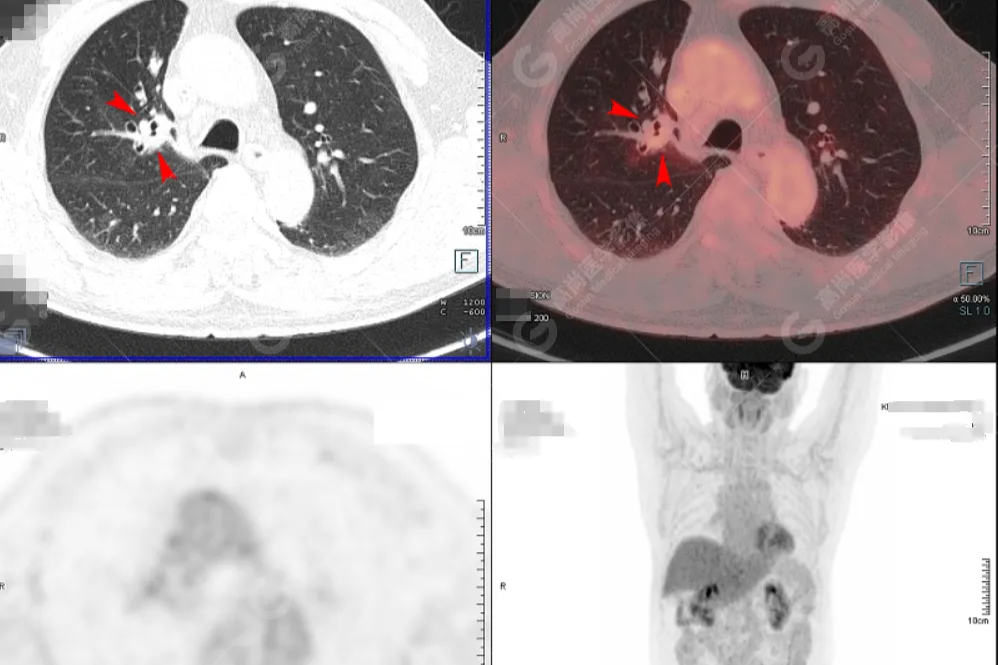
PET-CT 检查:1. 右侧胸膜增厚,代谢活跃,恶性不除外;2. 双肺多发小结节,代谢较活跃,疑似炎性病变;双侧锁骨上、纵膈、双肺门及双侧腋窝淋巴结代谢活跃,疑似炎性病变,恶性不除外。
右侧胸膜+右肺下结节穿刺病理:肉芽肿性炎,伴多核巨细胞,结核可能性大。
给予胸腔引流及抗结核等治疗。
2021-05-20 复查胸部 CT
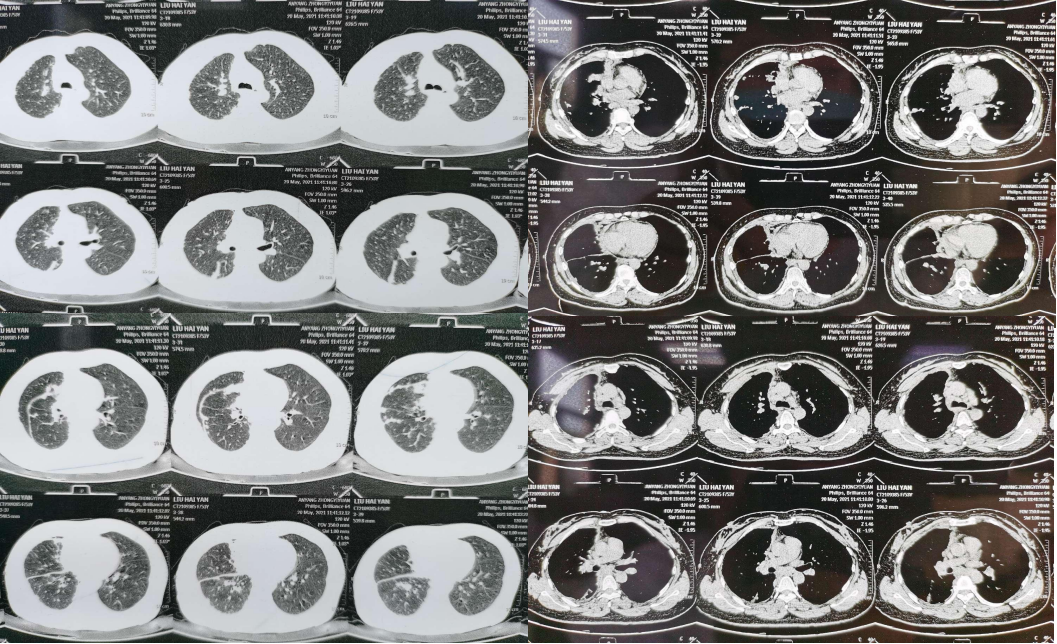
2021-6-09 转院。
转院后化验室检查:
空腹血糖、肾功能、血常规、腺苷脱氢酶、抗β2 糖蛋白无明显异常;
结核杆菌 IgG 抗体:弱阳性反应;
T-PSOT:阴性;
PPD 试验:72 小时观察结果 5IU 0 × 0 毫米;
免疫五项:补体 C4 0.55 g/L(0.1-0.4);
淋巴细胞亚群绝对计数(流式细胞学):淋巴细胞计数 1109.78 个/ul(1230-3100),总 T 淋巴细胞计数 763.95 个/ul(955-2860);CD3+CD8+淋巴细胞计数 246.57 个/ul(360-1250),CD3+CD4+淋巴细胞计数 493.47 个/ul(680-1440),CD19+B 淋巴细胞计数 85.88 个/ul(90-580);
自身抗体 14 项:抗核抗体(IIF)弱阳性,抗 SmD1 抗体 阳性,抗 U1-snRNP 抗体(LIA)弱阳性,抗 SSA/Ro60 抗体(LIA)阳性;
血管炎免疫四项:无异常;
ANA 滴度检测:ANA1 弱阳性;
超敏 C 反应蛋白 22.78 mg/L(0-8.2);
红细胞沉降率 87 mm/L(0-15);
病理标本由转入医院病理科会诊结果:肉芽肿性炎,TB-DNA 阴性。
因患者拒绝再次进行胸膜活检,结合患者临床表现、相关辅助检查,继续给予抗结核药物(异烟肼、利福平、吡嗪酰胺、乙胺丁醇)等治疗,期间行胸腔穿刺 2 次,未能抽出胸水。
2021-06-26 复查胸部 CT
2021-08-03 复查胸部 CT
2021-11-17 复查胸部 CT
2021-11-18 胸部增强 CT
患者从第一次就诊医院至转院后,病情反复。
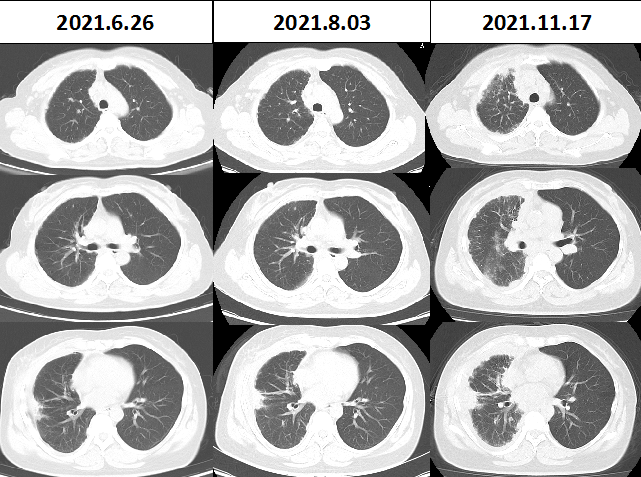
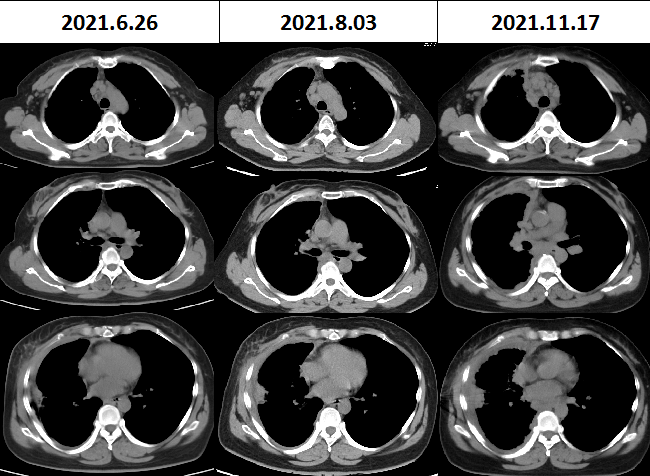
诊疗经过:患者外院胸膜活检病理科会诊示肉芽肿,结核 DNA 阴性,PPD 试验及结核分支杆菌 T 细胞检查阴性,抗结核治疗后胸水减少,临床诊断结核性胸膜炎,但是因患者病情反复,复查胸腔 B 超示胸膜增厚明显,需警惕恶性病变可能;与患者及家属沟通后,最终在彩超引导下再次进行胸膜活检。
胸膜活检穿刺病理:间质可见肉芽肿,免疫组化示符合结节病。
血清血管紧张转化酶测定: 血清血管紧张素转化酶 71.26 U/L。给予应用泼尼松片针对性治疗。
治疗后胸部 CT
好文章,需要你的鼓励