微博上曾出现过热搜#我国平均每 76 秒就有 1 人确诊乳腺癌#
2020 年,全球乳腺癌新发病例高达 226 万例,乳腺癌已经取代肺癌,成为全球第一大癌 [1]。
中国女性乳腺癌发病率和死亡率分别位列恶性肿瘤的第 1 位和第 4 位 [2]。
虽然乳腺癌已如此高发,但国民对乳腺筛查的重视度和体检项目普及度远不及肺部疾病筛查,往往习惯等到问题出现再做检查,为时已晚。
全景案例
赵女士(化名),58 岁。前段时间发现左侧胸前不适,左乳肿胀;右乳自己摸到无痛性肿块 2 周。外院就诊做了乳腺超声检查,结果显示右乳肿块,左乳实性占位,怀疑有恶性病变可能。
这结果对赵女士而言宛如晴天霹雳,平日自述身体状态良好,所以从未做过体检筛查,谁曾想这一查竟然两侧乳房均有病变。
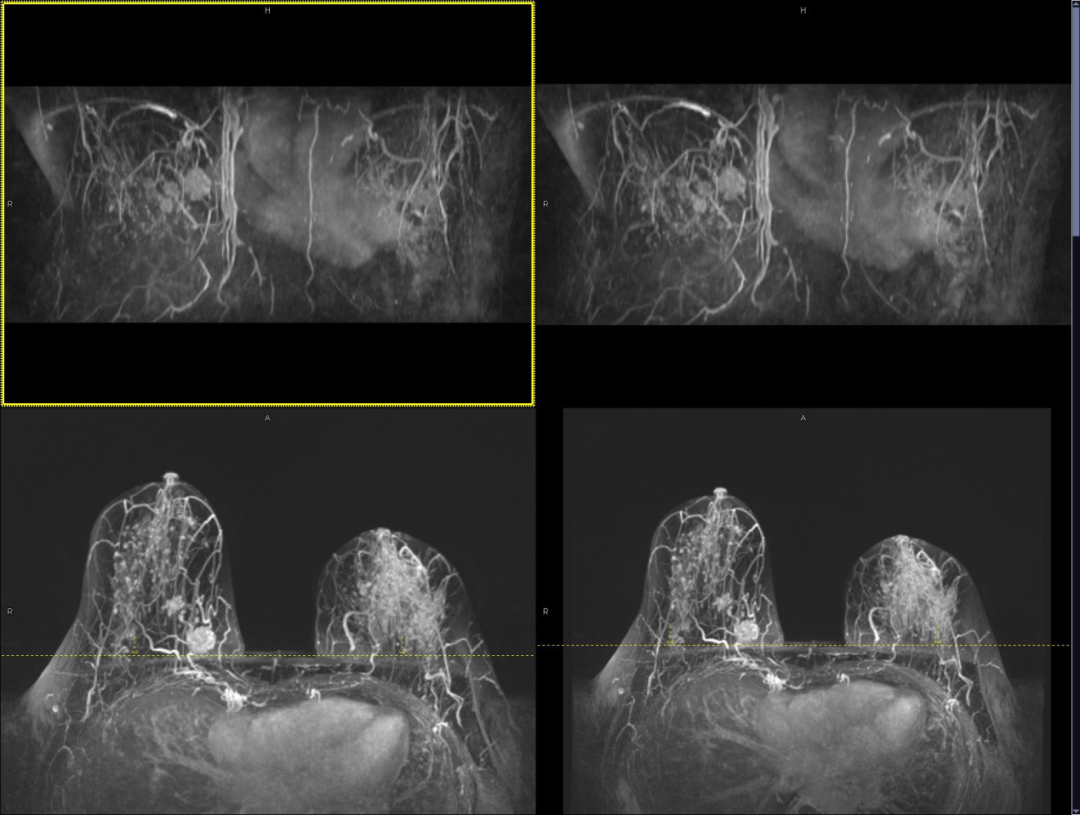
为了尽早确定双乳肿块性质,赵女士来做进一步检查,结合情况我们安排了乳腺 X 线摄影(俗称「钼靶」)及乳腺磁共振(平扫+增强)检查。
影像检查资料
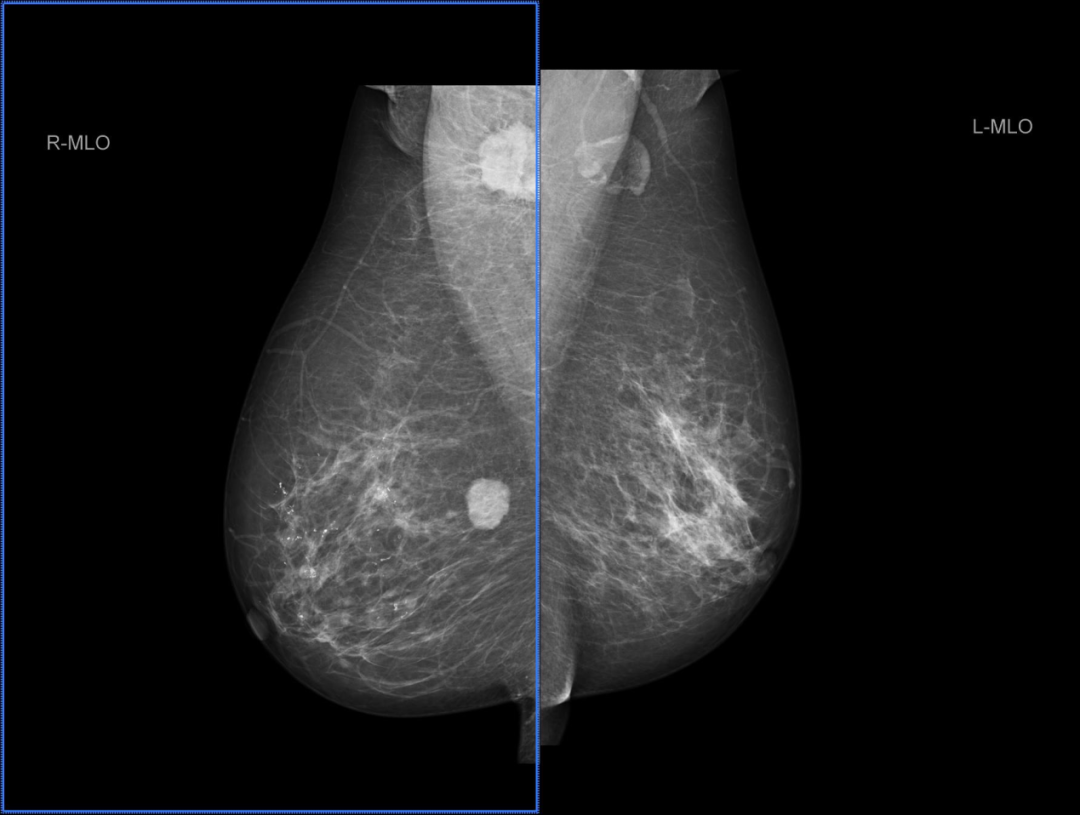
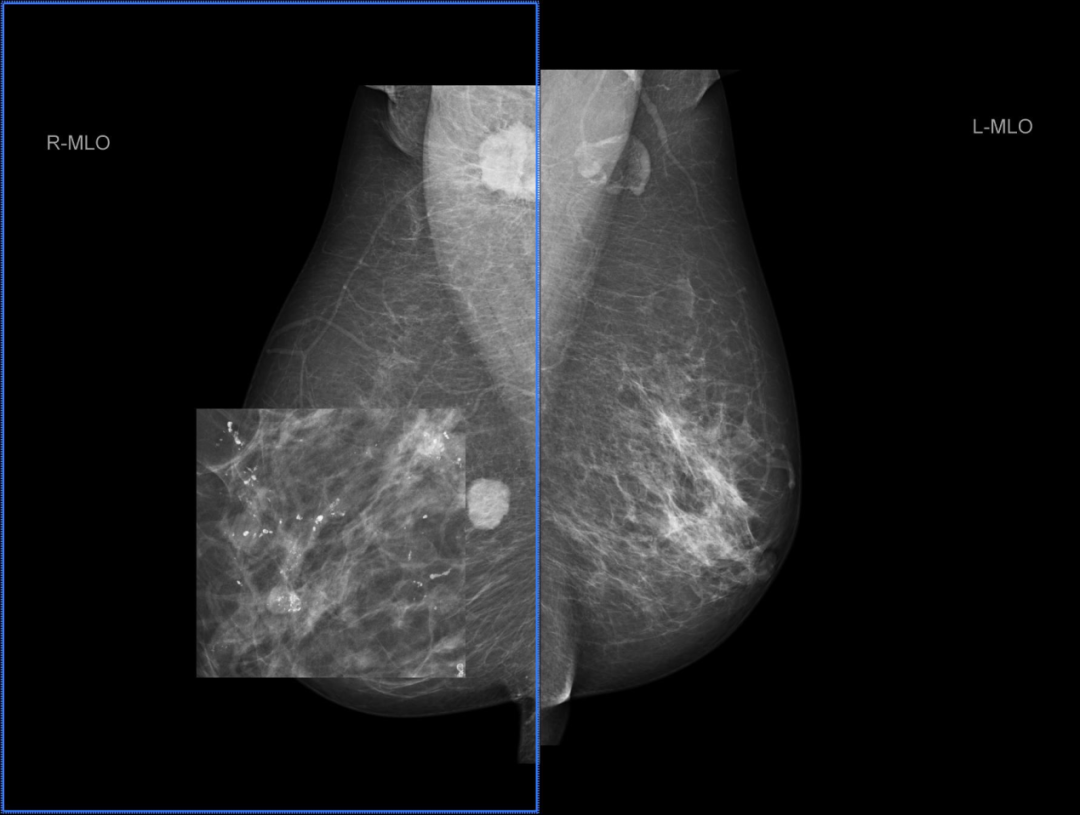
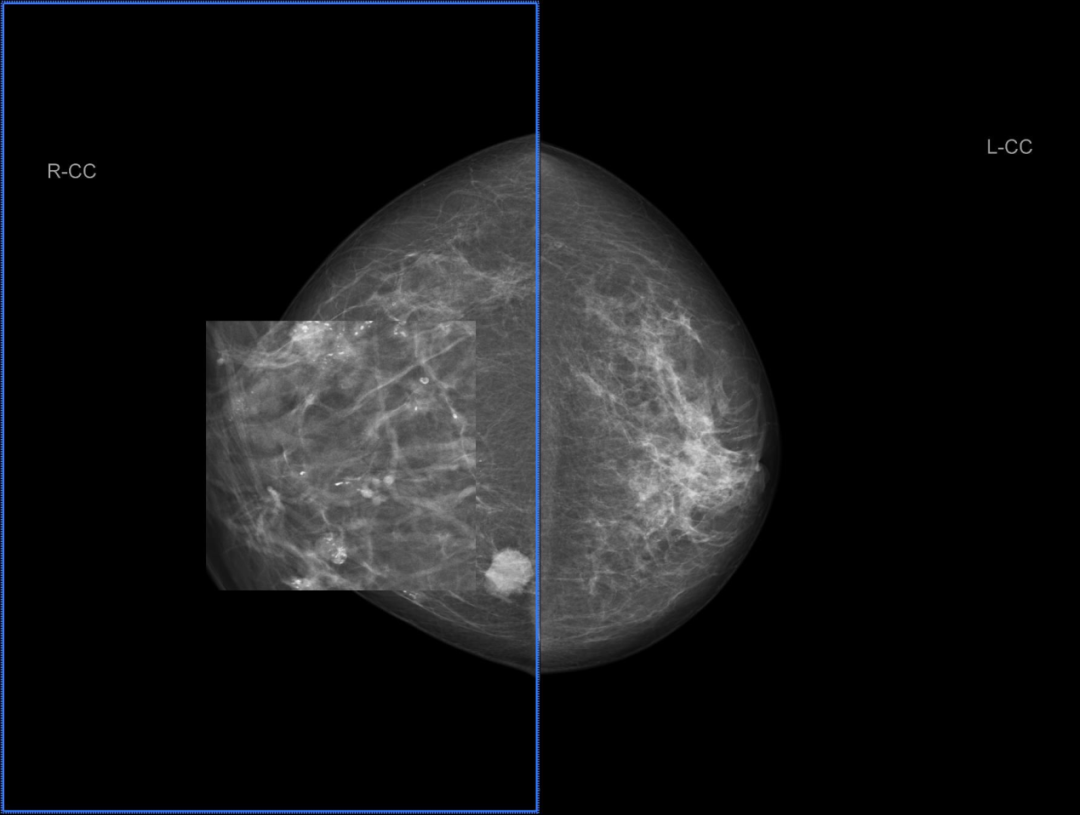
乳腺 X 线摄影(图 1-3)提示:
左乳中央区及上份不对称致密,呈叶段分布,并结构扭曲。右乳内上象限见卵圆形肿块,约 21*17 mm,边缘不规则,边界清晰;右乳内上象限另见小圆形肿块,直径约 6 mm;右乳内另见散在及叶段分布点状及蛋壳样钙化,部分沿导管分布。
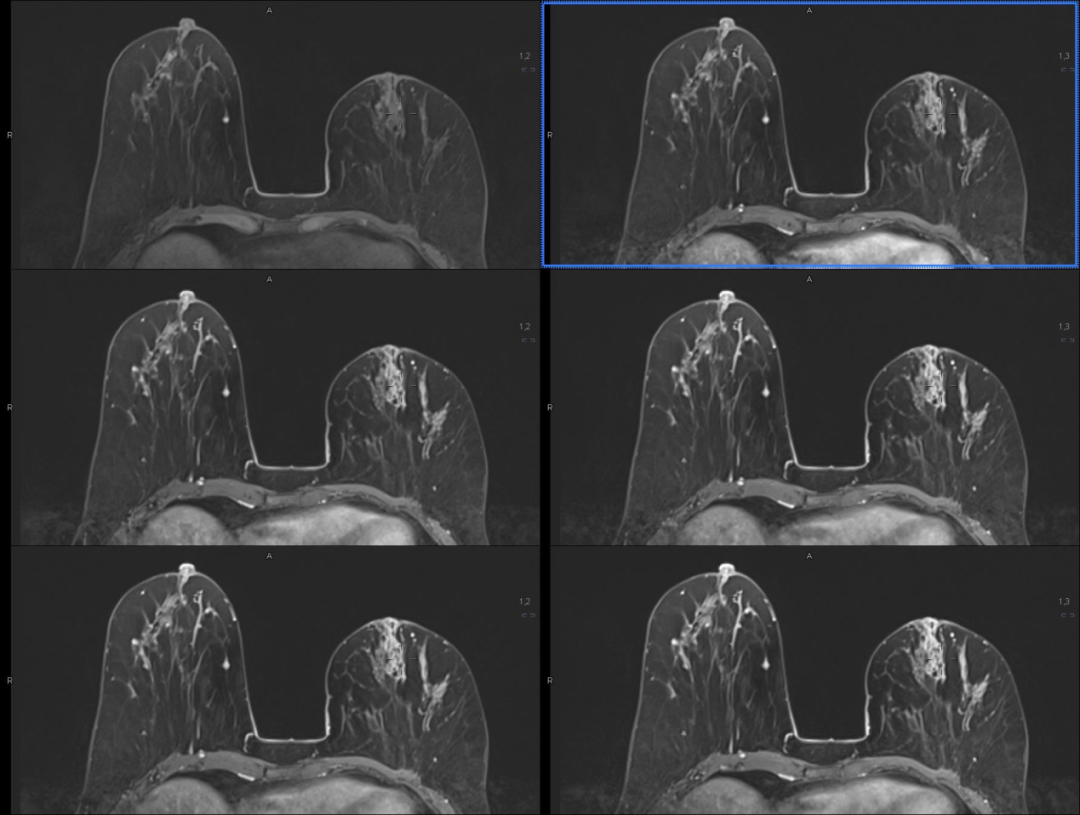
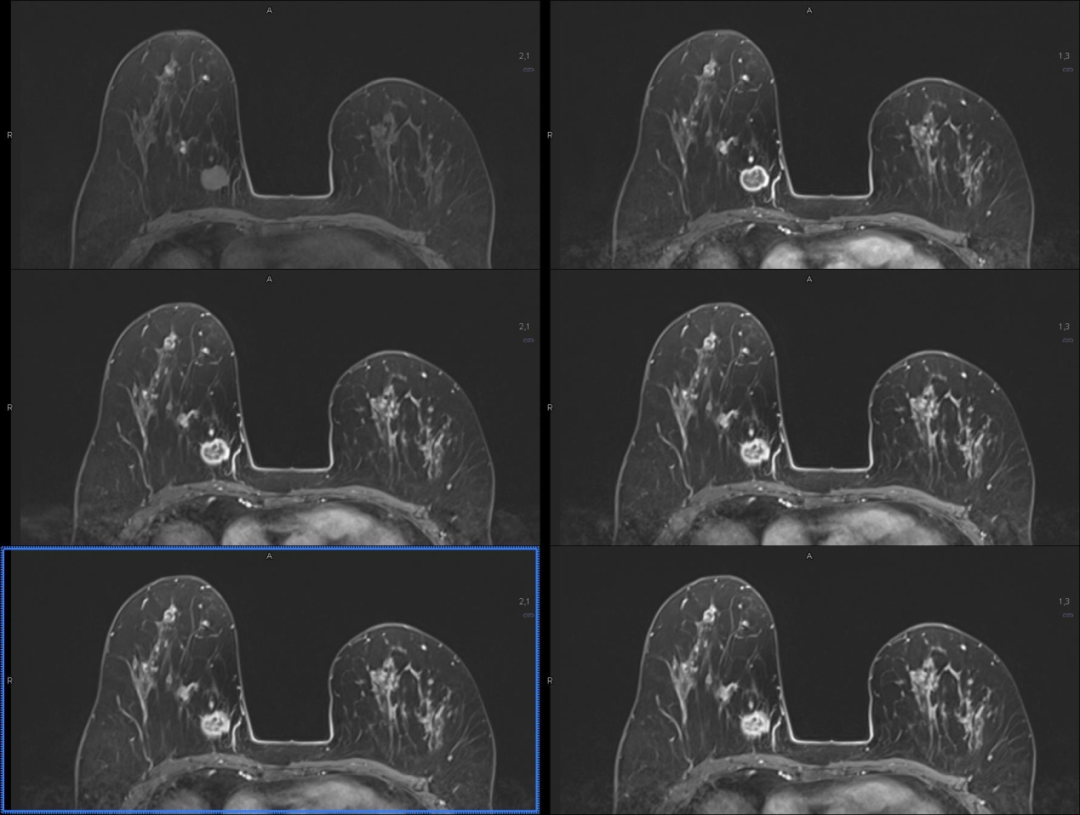
乳腺磁共振(平扫+增强)(图 4-5)提示(左乳):
左乳中央区及上份见叶段分布异常信号影,动态增强抑脂 T1WI 病灶簇环状强化,中心强化较弱,强化部分时间信号强度曲线呈速升平台型。
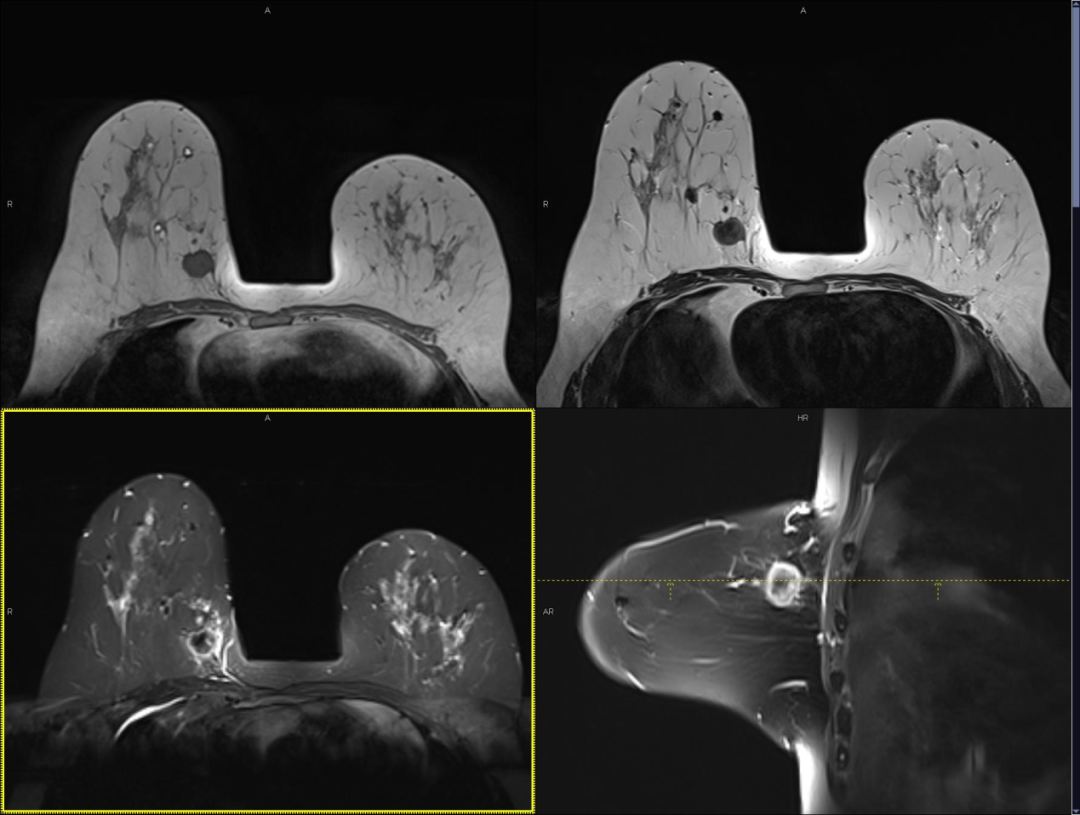
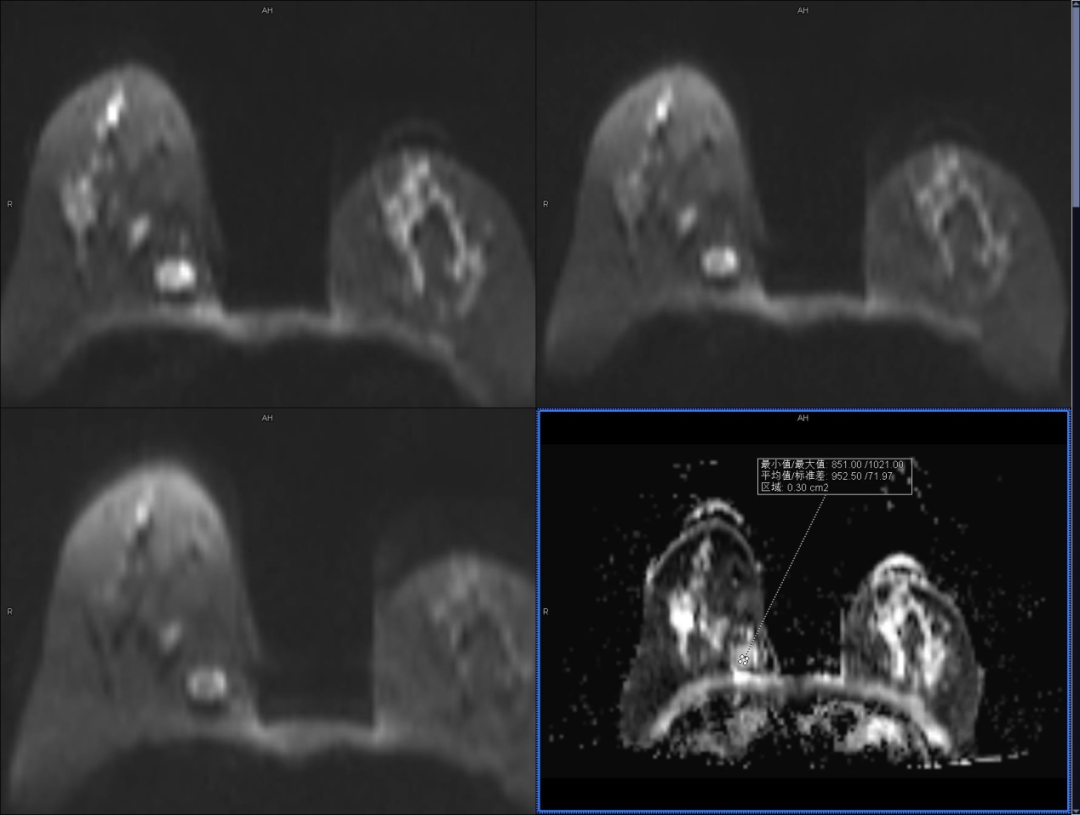
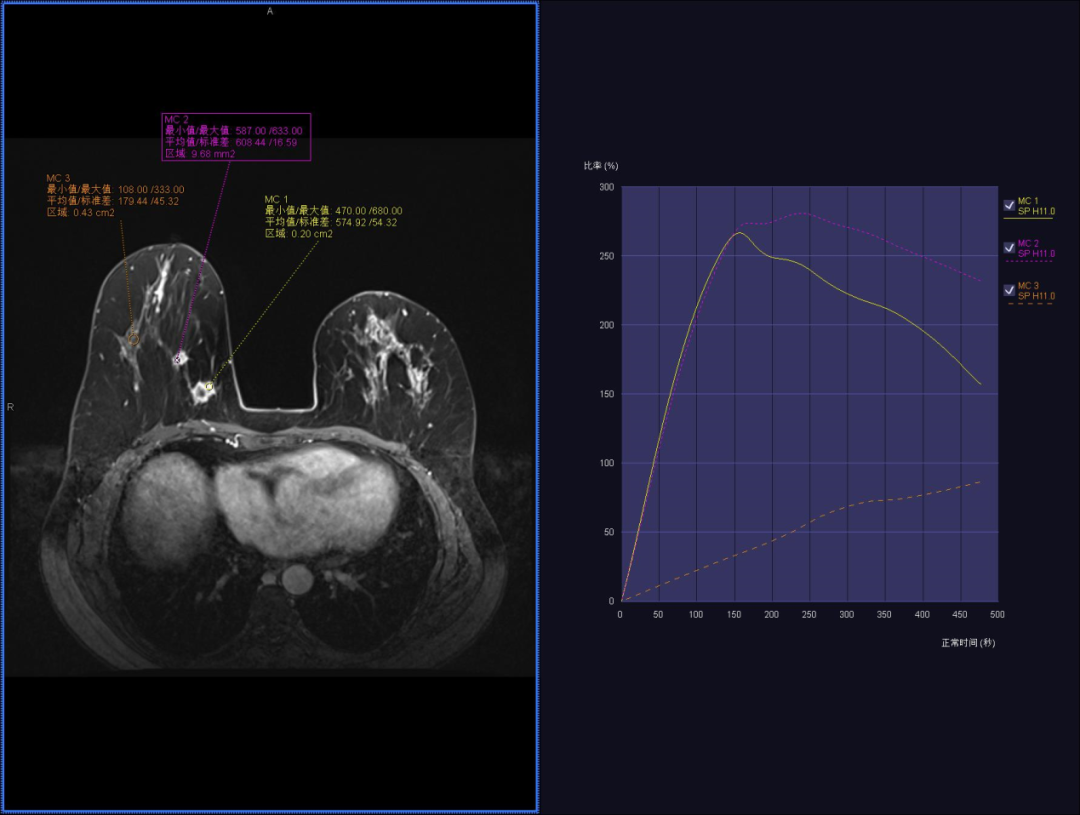
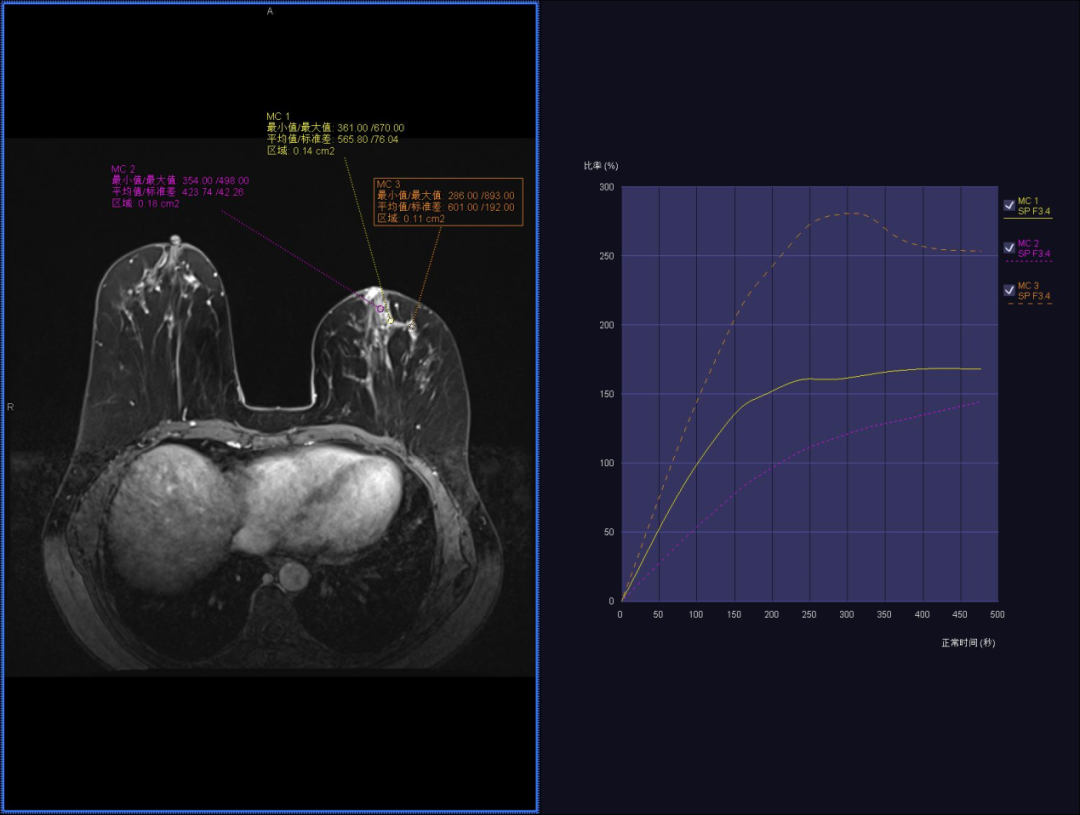
乳腺磁共振(平扫+增强)提示(右乳):右乳内上象限见两枚卵圆形肿块,边缘浅分叶,大小约 21 mm×17 mm,T1WI 呈低信号,FS T2WI 呈环形高信号,DWI 弥散受限,ADC 值为 0.84×10^-3 mm^2/s,动态增强抑脂 T1WI 病灶环形强化,中心强化较弱,强化部分时间信号强度曲线呈速升流出型。
诊断结果:左乳病变可疑恶性,建议穿刺活检;右乳病变为乳腺癌可能大,且伴有右侧腋窝淋巴结转移。
之后赵女士进行了病灶切除手术,术后病理报告也证实了我们的说法,术后病理左乳为导管内乳头状瘤,右乳为浸润性导管癌。
导管内乳头状瘤
乳腺导管内乳头状瘤是—种发生于乳腺导管内的乳腺上皮性肿瘤,在乳腺良性肿瘤中的发病率仅次于纤维腺瘤,占乳腺良性病变的 5.3%,可发生于各年龄段的女性。
早期常无明显症状,大多数患者以发现内衣污渍或乳头溢液就诊,乳腺溢液大约一半溢液是血性,另一半是浆液性;也有部分患者,因为肿物体积较大而被无意间触及或少数出现疼痛等才就医。
浸润性导管癌
浸润性导管癌 ( invasive ductal carcinoma,IDC) 是浸润性乳腺癌里最常见的一种病理类型,80% 以上乳腺癌患者在病理分型上都是浸润性导管癌。
和导管原位癌一样,浸润性导管癌开始于乳导管。但是不同的是,浸润性导管癌不受限制,可以增长穿过导管壁并进入周围的乳腺组织,还可以扩散到身体的其他部位。
疾病早中期常表现为乳房无痛性肿块、乳头溢液、腋窝淋巴结肿大等症状,晚期可因癌细胞发生远处转移, 出现多器官病变, 直接威胁患者的生命。
浸润性导管癌的流行病学特征与乳腺癌总体一致,恶性程度虽不是最高,但预后较原位癌差。且其临床特征不明显,早期诊断率较低,早期症状较为隐匿,当患者确诊时大多已到危险期 [2]。
其实无论何种乳腺疾病,早期检出、诊断和治疗尤为重要,加强筛查意识,可大幅提高治愈率和生存率。
1 乳腺病变筛查方式有哪些?
影像学检查是发现乳腺病变的重要手段,可以发现无症状和医生手检不能触及的早期乳腺癌。常用的影像学方法是乳腺超声、乳腺 X 线摄影(俗称钼靶检查)、磁共振成像(MRI)。
乳腺超声
超声没有放射线,适合普查,也可以随访,可以观测到乳腺肿块,判断肿块是液性还是实体性,结合彩色多普勒超声还可判断病变血流状态,特别适用于致密性乳腺的检查。
乳腺 X 线摄影(俗称「钼靶」)
乳腺 X 线摄影可以辨认微小的恶性钙化,也能观察到乳腺肿块、非对称致密、结构扭曲及其他征象,结合临床,对乳腺癌做出诊断与鉴别诊断。但对于致密性乳腺则有不足,需要结合其他影像检查辅助诊断。
磁共振成像
是乳腺 X 线摄影的重要补充,尤其是对致密乳腺、放置过假体的乳腺、确定肿瘤侵犯范围、判断术后瘢痕或肿瘤复发、了解肿瘤治疗后效果具有重要临床价值。
乳腺三联检查法
很多人对乳腺检查有误区,认为只要做某个单项检查就足够,但其实每项检查各有所长。
乳腺超声 + 乳腺 X 线摄影 + 乳腺磁共振成像的『三联检查法』,取长补短,互为补充,从而更有利于发现无症状、无体征的早期微小乳腺癌,提升发现乳腺癌的敏感度和特异度。
2 乳腺癌筛查建议
一般风险人群
- 20-30 岁 以超声检查为主,每年一次;
- 30-60 岁 建议每隔 1 年到 2 年进行一次乳腺 X 线摄影筛查,如筛查过程中遇到问题,可结合超声与乳腺 X 线摄影,甚至可加磁共振;
- 60 岁以后 每 1-2 年进行一次乳腺 X 线检查
高危风险人群 [3]
推荐起始年龄更早(<40 岁)接受乳腺筛查;
- 每年 1 次乳腺 X 线检查;
- 每 6-12 个月 1 次乳腺超声检查;
- 每 6-12 个月 1 次乳腺体检;
- 建议联合每年一次乳腺增强 MRI 检查;
好文章,需要你的鼓励