病史摘要
女,50 岁,头痛 2 年余,加重 10 余天,外院 CT 提示右侧桥小脑角区占位。
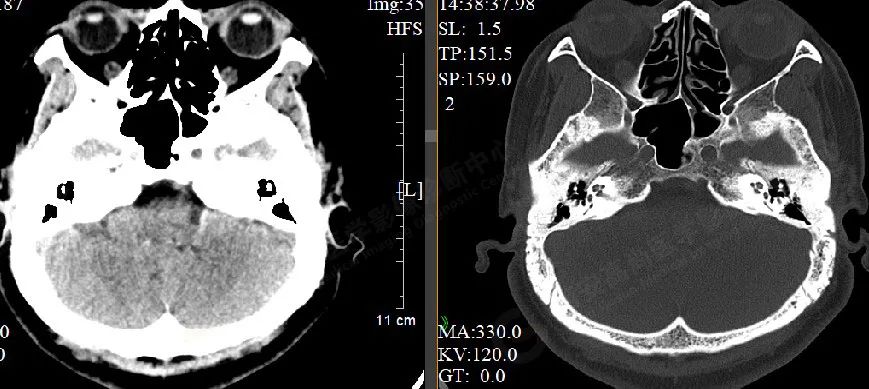
MR 影像图
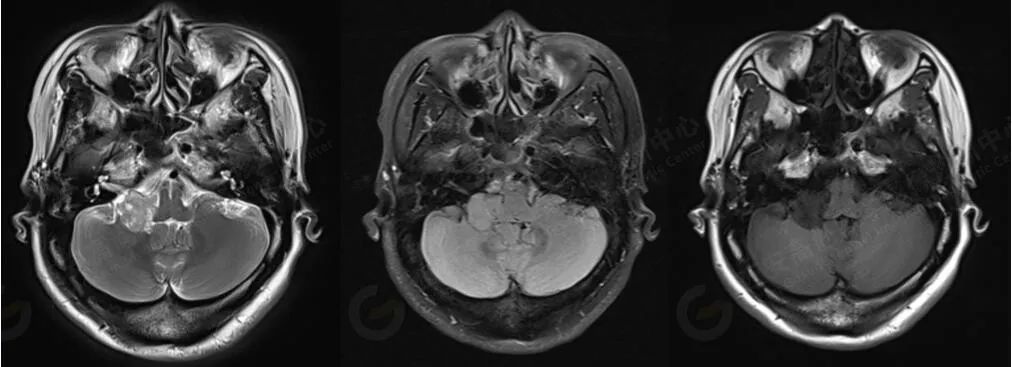
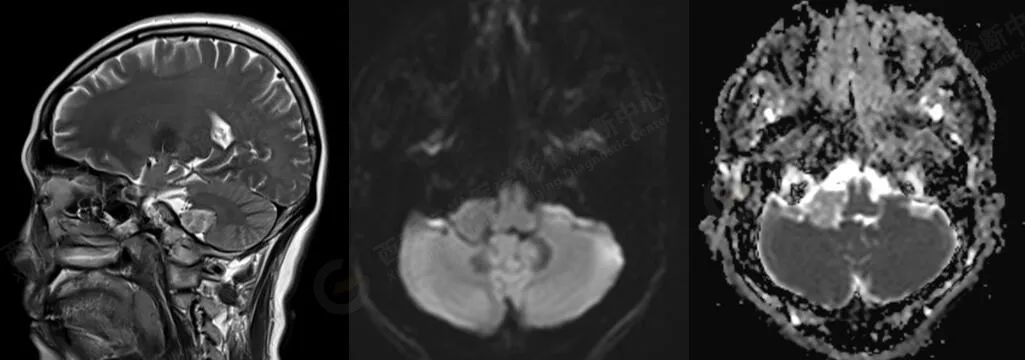
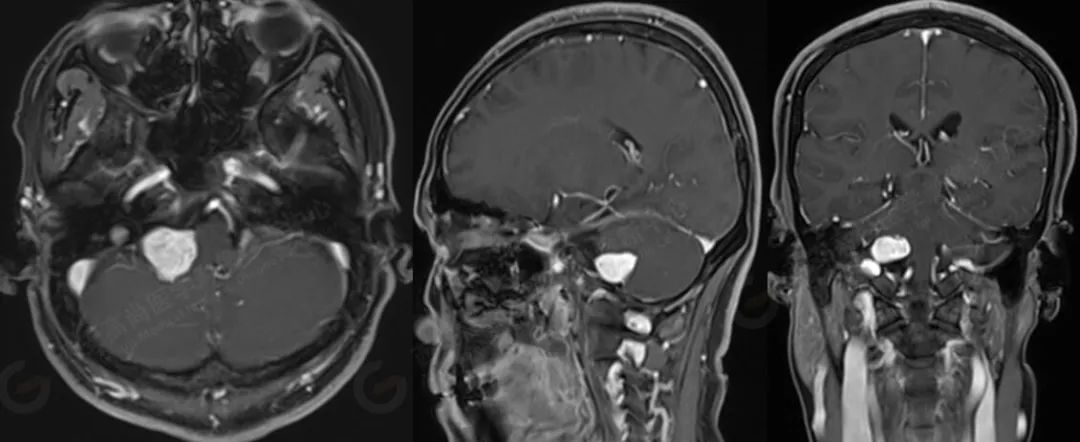
MR 平扫+增强:右侧桥小脑角区见大小约 2.3 cmX1.9 cmX1.4 cm 的团块状病灶,呈稍长 T1 不均匀稍长及长 T2 信号,FLAIR 像上呈稍高信号,周围未见明显水肿带,邻近右侧小脑半球及脑干受压变形,右侧桥小脑角池增宽,右侧桥小脑角区病灶呈不均匀明显强化,边缘清晰,邻近脑实质受压变形,右侧内听道未见扩大,未见明显强化。
MR 诊断
右侧桥小脑角区占位,考虑胶质瘤可能性大,脉络丛乳头状瘤待除外。
随访
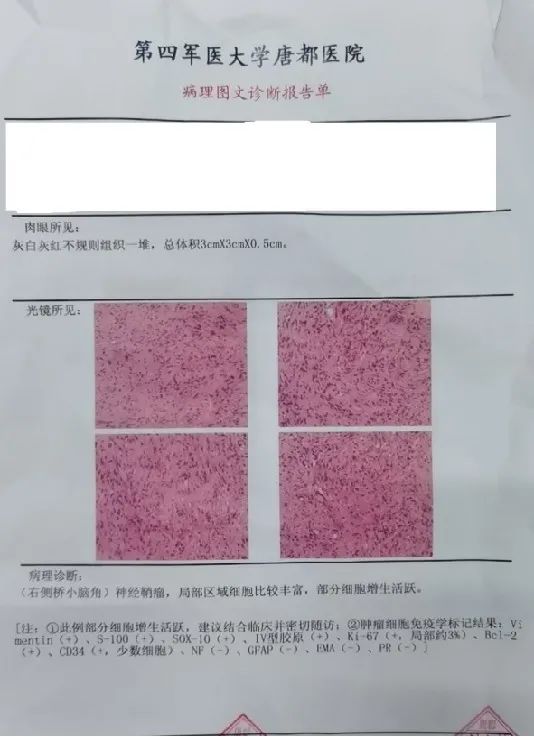
病例分析
此肿瘤位于右侧桥小脑角区,但不在面、听神经、三叉神经等的位置,内听道、三叉神经未见强化,神经鞘瘤证据不足;和脑膜关系不够密切,脑膜未见强化,信号也欠均匀,脑膜瘤不考虑;CT 显示肿瘤不在颈静脉孔区,颈静脉孔肿瘤排除;室管膜瘤强化不够次肿瘤明显;因此考虑胶质瘤可能,乳头状瘤无法排除。
神经鞘瘤
1. 概述
本病又名许旺细胞瘤,是由周围神经的 Schwann 鞘(即神经鞘)所形成的肿瘤,亦有人称之为神经瘤,为良性肿瘤。发生于前庭神经或蜗神经时亦被称为听神经瘤。患者多为 30~40 岁的中年人,无明显性别差异。少数患者可伴发多发性神经纤维瘤病,可见患者皮肤上有咖啡色素斑沉着及多发性小结节状肿瘤。
2. 临床
各种年龄、不同性别均可发生。发生于颅神经较周围神经者更为常见。通常为单发,大小不等。皮肤损害常发生于四肢,尤其是屈侧较大神经所在的部位。其他如颈、面、头皮、眼及眶部也可发生。此外尚可见于舌、骨及后纵隔。
肿瘤为散在柔软肿块,通常无自觉症状,但有时伴有疼痛及压痛。如肿瘤累及神经组织时,则可发生感觉障碍,特别是在相应的部位发生疼痛与麻木。受累神经干途径上触及圆形或椭圆形的实质性包块,质韧,包块表面光滑,界限清楚,与周围组织无粘连。在与神经干垂直的方向可以移动,但纵行活动度小,Tinel 征为阳性。有不同程度的受累神经支配区感觉运动异常。
源自听神经的神经鞘瘤可引起耳鸣、听力下降、面部麻木或疼痛等症状,病变体积较大,还可引起面瘫、饮水呛咳、吞咽困难、脑积水等症状。
3. 影像学表现
听神经瘤是桥小脑角区常见的肿瘤,约占 80%;通常起源于前庭部分的神经鞘细胞,故绝大多数为神经鞘瘤。听神经瘤早期未引起内听道扩大时,CT 平扫难以发现。MR 检查由于无骨伪影,分辨率高,能显示早期的病变。表现为听神经局部增粗,T2 加权图信号增高。
但有时仍然需要做增强扫描才能确定,肿瘤呈显著均质强化。肿瘤继续生长,常首先引起内听道口部扩大,继之在内听道口附近形成肿块,肿块常呈圆形略不规则,在 CT 平扫时常呈均质等密度或稍高密度。MRT1 加权图呈等信号或稍低信号,T2 加权图呈稍高信号。
肿瘤小时信号常较均质,增强扫描呈均质显著强化。随着肿瘤生长,肿瘤内常出现坏死,增强扫描呈不均质强化。较大的听神经瘤,瘤内常出现囊变或大部呈囊性,囊性部分在 CT 平扫时呈低密度, MRT1 加权图呈低信号,T2 加权图呈很高信号,弥散加权图呈低信号。
增强扫描,囊变部分不强化,但实质部分仍呈显著强化,表现为肿瘤呈单环或多环不规则强化。听神经瘤较大时,邻近脑组织结构可受肿瘤压迫,发生移位和变形。患侧桥小脑角池扩大或被肿瘤填塞。第四脑室受压变形,向对侧后方移位。当第四脑室及导水管受压时,可引起梗阻性脑积水。可出血,钙化罕见。
三叉神经瘤约占颅神经肿瘤的 4%~7%,仅次于听神经瘤,为良性肿瘤,多发生在三叉神经半月神经节处。三叉神经瘤以青壮年多见,男性稍多于女性;临床症状主要包括三叉神经痛,面部麻木,咀嚼肌萎缩等。
肿瘤常可同时沿三叉神经向前生长,跨中后颅窝,表现为桥小脑角及鞍旁同时有肿瘤存在,呈哑铃状,是三叉神经瘤的特征性表现。三叉神经瘤沿下颌支生长可引起卵圆孔明显扩大,肿瘤可经扩大的卵圆孔向颅外生长。
CT 平扫肿瘤呈等密度或稍低密度,也可因瘤内囊变坏死而呈不均质密度。MRT1 加权图多呈均质等信号或稍低信号,T2 加权图呈较均质的高信号。增强扫描多呈均质显著强化,发生囊变者亦可呈环状或不规则强化。
面神经瘤以面神经膝状神经节为好发部位。发生在面神经管内的面神经瘤在 CT 扫描时最具有特征性,表现为面神经管扩张和破坏及局部软组织肿块。
发生在脑池段及内听道段的面神经瘤表现为桥小脑角区肿瘤,内听道可扩大,其临床症状、CT 和 MR 表现均与内听道和桥小脑桥角的听神经瘤相似,区别要点为面神经瘤可沿面神经扩展到膝状神经节窝及面神经水平段等处。面神经瘤的发生率远远低于听神经瘤。
4. 鉴别诊断
① 脑膜瘤
起源于岩锥尖部后面的脑膜,是桥小脑角比较常见的肿瘤之一。CT 平扫,常呈等密度或稍高密度,比较均质,境界清楚,与岩锥或小脑幕间有宽基底相连,与小脑幕的宽基底连接以冠状位 MR 增强扫描观察最佳。脑膜瘤常引起局部骨质硬化增生,肿瘤内钙化也较多见。
MRT1 加权图呈等信号或稍低信号,T2 加权图呈等信号或稍高信号,肿瘤与小脑间常有低信号环带存在,MR 对观察肿瘤范围及脑组织受压移位情况明显优于 CT,但对局部骨硬化和瘤内钙化的确定不如 CT。脑膜瘤多呈均质显著强化,肿瘤内明显囊变者罕见。
②颈静脉球瘤
属于非嗜络副神经节瘤;CT 平扫,早期仅表现为患侧颈静脉孔扩大,如果扩大的颈静脉孔很不规则时,应高度怀疑有肿瘤存在。
肿瘤在 CT 平扫时呈等密度或稍高密度,均质显著强化。颈静脉球瘤的 MR 表现有一定的特征性,MRT1 加权图肿瘤实质呈稍低信号或等信号,由于颈静脉球瘤具有极丰富的血管结构,故肿瘤内常见迂曲的低信号血管影。病变大于 2 cm 时,T2 加权图常形成所谓的「黑胡椒盐」征,盐代表慢流速的血管和肿瘤组织,黑胡椒代表高流速血管的流空低信号。
所以,整个肿瘤在 T1 加权图呈等低混杂信号,T2 加权图呈高低混杂信号。MR 增强扫描肿瘤呈显著不均匀强化。通常根据同侧颈静脉孔扩大和周围骨质破坏及 MR 显示肿瘤特征性的表现,确定诊断不难。
③ 室管膜瘤
起源于室管膜细胞,属较良性肿瘤,WHO 分类 II 级,桥小脑角区较少见;肿瘤内常有多发小囊变区存在,CT 平扫常呈混杂密度,肿瘤实质部分呈稍高或等密度,囊变部分呈低密度,MRT1 加权图肿瘤呈混杂低信号,T2 加权图呈混杂高信号,增强扫描时实质部分强化显著,呈不规则多环样强化,与大听神经瘤的影像学表现类似,观察肿瘤与内听道或听神经的关系可能对鉴别有帮助,如果桥小脑角区肿瘤不以内听道或听神经为中心生长且有明显多发囊变时应考虑到室管膜瘤的可能性。
④ 脉络丛乳头状瘤
脉络丛乳头状瘤起源于脉络丛上皮,绝大多数为良性 (I 级),主要发生在脑室,好发部位依次为四脑室、侧脑室和三脑室。少数也可位于桥小脑角区,多为四脑室侧隐窝内脉络丛乳头状瘤经侧孔向外生长而来。CT 平扫肿瘤多呈等密度或稍高密度,少数也可呈稍低密度。
MRT1 加权图肿瘤多呈等信号或稍低信号,T2 加权图多呈高信号,少数可接近于等信号,信号多稍不均质,肿瘤境界较清楚,肿瘤内可发生钙化,增强扫描呈稍不均质显著强化。通常没有明显囊变。
⑤ 表皮样囊肿
比较少见,约占颅内肿瘤的 0.2%~1.8%。以 25~60 岁多见。男女比为 2:1。呈分叶状,灰白色,类似珍珠,故又称珍珠瘤。以硬膜下最多见。
约半数的表皮样囊肿发生于桥小脑角,是桥小脑角常见的占位病变之一。由于桥小脑角有较大的空间,表皮样囊肿常沿周围脑池缓慢生长,边缘较平滑,但形态常不规则,具有见缝就钻的生长特点。
通常 CT 平扫呈脑脊液样低密度,MR 各序列似脑脊液信号,弥散加权图呈高信号。罕见情况下,表皮样囊肿内含有较多胆固醇,CT 平扫可呈很低密度,CT 值最低可达-80 Hu 左右,如果表皮样囊肿内含有较多蛋白,CT 平扫时则可呈等密度或高密度,这两种情况在 MRT1 加权图均呈高信号,在 T2 加权图可呈高信号或低信号,T2 低信号的原因可能与囊液的高黏滞度有关。
囊壁钙化罕见。因囊壁很薄,CT 和 MR 常难以显示,故若囊肿很小,未推压周围结构,密度和信号又类似于脑脊液时,CT 和 MR 则很难发现,需要做 FLAIR 序列成像或 MR 弥散加权成像 (DWI) 才能显示。T2FLAIR 序列上,脑脊液高信号被抑制,而表皮样囊肿信号不被抑制,仍然呈高信号。
在弥散加权成像上囊肿呈高信号,而周围脑脊液呈低信号。在囊肿较大时,则主要根据脑干和小脑等结构移位变形来确定囊肿的存在和范围。增强扫描囊内容及囊壁均不强化,但若合并感染时囊壁可强化。
好文章,需要你的鼓励