俗话说,生孩子这事,一回生,二回熟,三回闭着眼睛都能生。真的吗?这是丽丽的第三胎了。丽丽这次只在孕早期做过 2 次产检,有了前两胎经验,她已经显得更游刃有余。估摸着 8 个多月了快卸货了,她想,这次当然也不会有问题。
然而这天,凌晨 5 点多,她从睡梦中惊醒,发现下体流了好多血,血已经浸湿了床单。
丽丽和家人都吓坏了,老公赶紧拨打 120 急救,来到了深圳市萨米国际医疗中心(深圳市第四人民医院)。
01 血浸透了床垫 产妇失血性休克
急诊科出动救护车接到她,车上检查时测量血压为 70/27 mmHg,已经是休克状态,情况十分危急。急诊护士便立刻打电话将情况汇报给了当晚值班的妇产科医生蓝鸿雁主任。蓝主任马上通知相关人员进入战备状态,做好抢救准备,在急诊科守着产妇到达。
终于到了!蓝主任边沉着冷静地检查产妇生命体征及宫内胎儿情况,边询问家属情况,当问到产妇病史时,竟被告知无任何产检资料,只知道是三胎。根据产科检查,蓝主任初步判断很大可能是前置胎盘致产前出血,估计产前出血量约 1500-2000 ml,妊娠 34 周左右,目前胎心情况尚好。
果然,急诊超声提示胎盘下缘完全覆盖宫颈内口,这是非常凶险的完全性前置胎盘,需要急送手术室剖宫产。前置胎盘可导致妊娠晚期大量出血而危及母亲和胎儿的生命,是妊娠期的严重并发症之一,也是孕产妇死亡的主要原因之一。而完全性前置胎盘是前置胎盘里最严重的一种!
产妇和胎儿随时都有生命危险!蓝主任立即调动各科室启动绿色通道,做好急诊手术准备,并上报杨瑞主任。
02 绿色通道启动 女婴顺利诞生
产妇由急诊科直接转入手术室,还未办理入院手续,输血科就已经完成配血,手术医生、手术护士、麻醉科也都已经在手术室严阵以待。
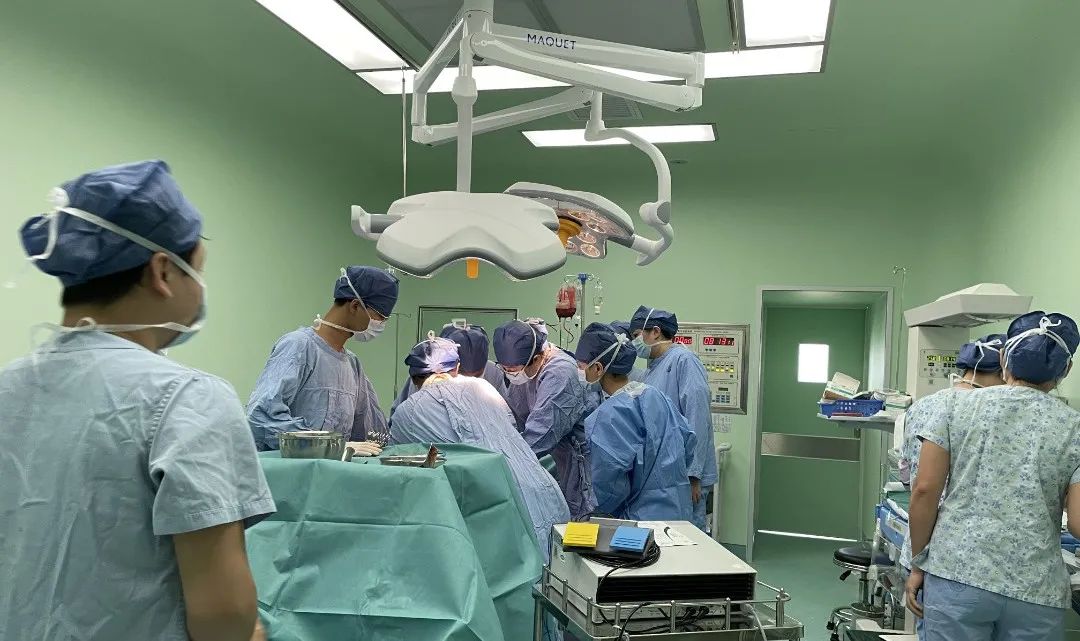
手术由杨瑞主任主刀,他曾经是北京大学深圳医院妇产科主任。
完全性前置胎盘属于高危妊娠中的「橙色高危」,是产科的高难度、高风险手术,需由极有经验的优秀医护组成团队,并要求在具备新生儿抢救能力的医疗单位内开展手术。
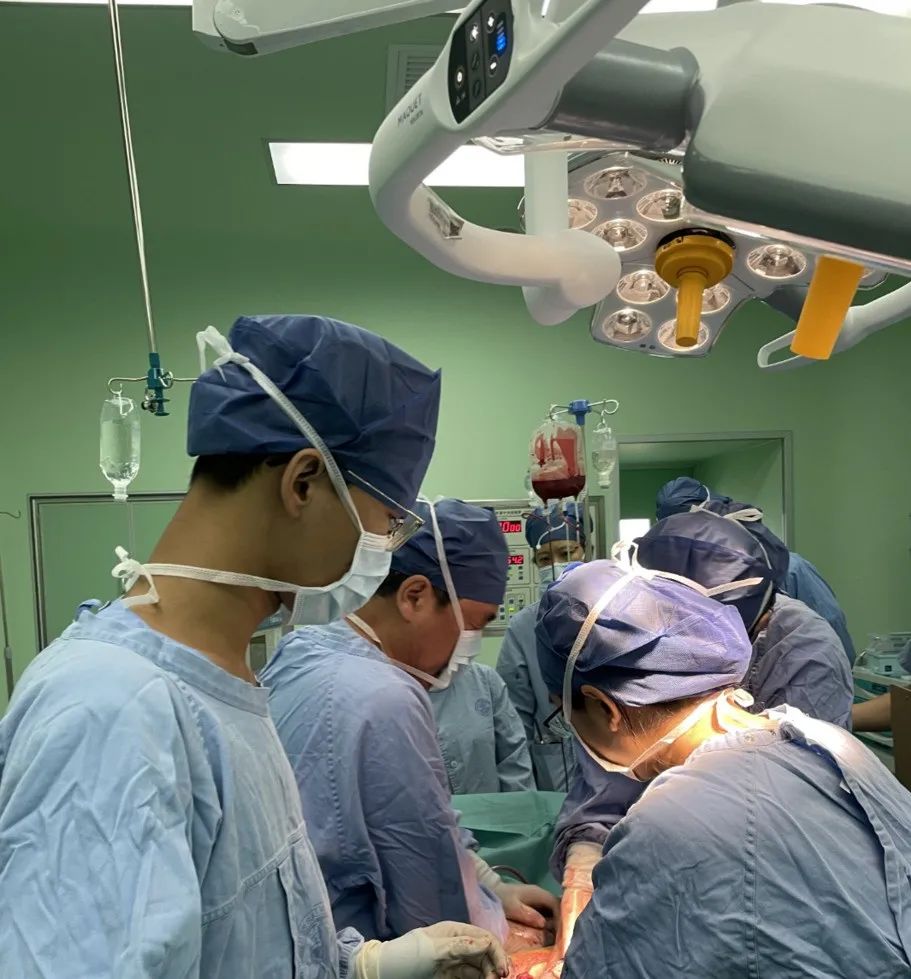
手术为在腰硬联合麻醉下行子宫下段二次剖宫产术+盆腔粘连松解术+手取胎盘术。产妇术中出血仅 300 毫升,杨瑞主任用他的精准利落最大程度减少了出血量,而通常类似情况的剖宫产出血量至少在 500-800 毫升甚至更多。
术后,产妇平安无事,宝宝生命体征平稳因早产转入新生儿科治疗。
迎接新生命本是一件让人欣喜的事,但漫长的孕期充满了各种不确定性。
由于丽丽前期没有定期产检,大出血后就医才发现自己竟然是完全性前置胎盘,危急到了自己和宝宝的生命。
今天我们来讲讲,「前置胎盘」是怎么回事。
03 前置胎盘 你了解多少?
什么是前置胎盘?
胎盘是一个饼状器官,它通过脐带和胎儿相连,并向胎儿输送营养。正常情况下,胎盘应该附着在子宫体部的后壁、前壁、或侧壁。
怀孕 28 周以后,胎盘位置低于胎儿最低部,附着于子宫下段,胎盘部分或完全盖住宫颈内口,称为前置胎盘(怀孕 28 周前叫胎盘前置状态)。
前置胎盘能顺产吗?
前置胎盘有几种类型,分娩方式和分娩时机各有不同:
1. 完全性前置胎盘:胎盘完全盖住了宫颈内口。不能自然分娩,无症状者达 37 周可考虑剖宫产终止妊娠。
2. 部分性前置胎盘:胎盘盖住了部分宫颈内口。不能自然分娩,根据遮盖情况适时终止妊娠。
3. 边缘性前置胎盘:胎盘贴在子宫侧壁,达到宫颈内口但没有盖住。满 38 周后可考虑剖宫产终止妊娠。若程度较轻的话,也有自然分娩可能,但需做好紧急手术和输血的准备。
哪些人群容易出现前置胎盘?
1. 上次怀孕就出现了前置胎盘。
2. 多次人工流产、上次怀孕是剖宫产、以往做过子宫肌瘤术、子宫内膜有炎症。
3. 高龄妈妈、多次生孩子的孕妇。
4. 本次怀孕是双胎或多胞胎。
5. 本次怀孕是促排卵药物妊娠、辅助生殖妊娠等。
哪些情况必须立即去医院?
1. 阴道有少量暗褐色出血,但伴有肚子发紧发硬的感觉或伴有姨妈痛的感觉,应立即来医院检查。
2. 阴道有鲜红色出血,应立即来医院检查。
3. 阴道有大量鲜红色出血,尽量选择平卧位,呼叫 120,立即来医院检查。
无论几胎,怀孕都是大事。孕妈们一定要定期产检,才能保护好自己和宝宝。出现危险后要及时到经验丰富、救治条件好的大型医院就诊也非常重要!各位准爸爸准妈妈们,都记住了吗?
好文章,需要你的鼓励
















