来源:雨露肝霖
近年来,随着全球肥胖和代谢综合征的流行,代谢相关脂肪性肝病(MASLD)的患病率急剧上升,与慢乙肝构成了日益普遍的「共病」状态。这种「病毒-代谢」双重打击对肝脏长期预后的影响,目前仍存在一定争议。部分观点认为,肝脏脂肪变性可能通过某些机制抑制 HBV 复制,似乎具有潜在的「保护作用」,也有观点认为,MASLD 可能通过代谢性炎症环境,加剧肝细胞损伤及纤维化,从而加速肝病进展。
近期,台北市立万芳医院吴明顺教授团队发表一项大样本回顾性研究成果,结果显示,在接受长期核苷(酸)类似物(NAs)治疗获得病毒学抑制的慢乙肝患者中,合并 MASLD 会显著增加肝硬化及肝癌的发生风险,并大幅降低 10 年总生存率。

研究方法
本研究采用了创新的双队列设计,旨在从群体规律和个体机制两个层面全面评估 MASLD 的影响。
真实世界分析部分: 利用美国 TriNetX 协作网络数据库,筛选了 接受长期 NAs 治疗且血清 HBV DNA 检测不到的慢乙肝患者, 并将其划分为 合并 MASLD 组 与 无 MASLD 组。为控制偏倚,研究采用 1:1 倾向性评分匹配(PSM),严格平衡了年龄、性别、种族、ALBI/FIB-4 指数及多种合并症,最终两组各纳入 4761 例患者进行对比分析。该部分的主要临床终点为 10 年内肝癌及肝硬化的累积发病率,次要终点为总生存率(OS)。
临床队列部分:研究回顾性纳入了 201 例受试者,其中包含 64 例接受长期 NAs 治疗且血清 HBV DNA 检测不到的慢乙肝患者(其中 50 例为慢乙肝合并 MASLD,14 例为单纯慢乙肝),以及 137 例单纯 MASLD 对照患者。
根据受控衰减参数(CAP),患有 MASLD 的患者被分为轻度(S1,215-252 dB/m)、中度(S2,252-296 dB/m)及重度(S3,>296 dB/m)脂肪变性亚组。通过瞬时弹性成像技术评估肝脏硬度(LSM),并系统检测了受试者的代谢参数及 TNF-α、IFN-γ等核心细胞因子水平,以深度探究 MASLD 影响肝脏的病理生理机制。
研究结果
01 合并 MASLD 的慢乙肝患者代谢紊乱特征更显著
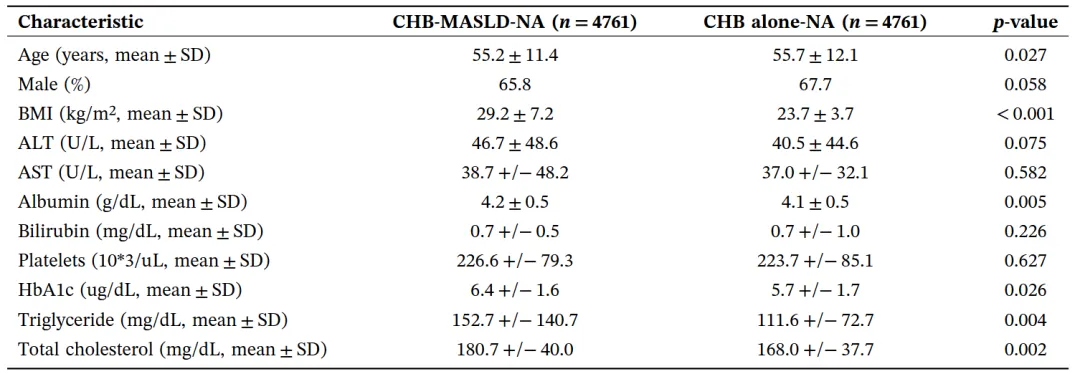
PSM 后的 TriNetX 基线数据显示,尽管两组在肝脏生化指标及基础背景上基本均衡,但相比于无 MASLD 的慢乙肝患者,合并 MASLD 组的 BMI、甘油三酯、总胆固醇以及糖化血红蛋白(HbA1c)水平显著更高。
表 1 PSM 后的 TriNetX 患者基线特征
02 MASLD 显著降低患者 10 年总体生存率,并显著增加肝癌与肝硬化风险
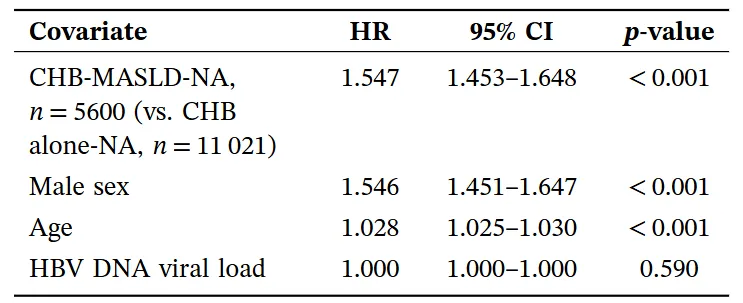
Kaplan-Meier 分析显示,合并 MASLD 组的 10 年总生存率仅为 61.45%,显著低于无 MASLD 组的 79.30%(p<0.001)。进一步的多因素 Cox 比例风险回归模型确认,合并 MASLD 使全因死亡风险增加了 1.75 倍(HR = 1.75),此外,MASLD 也是慢乙肝进展为肝癌或肝硬化的独立危险因素,风险增加 1.55 倍(HR = 1.55)。而值得注意的是,在该模型中,HBV DNA 病毒载量并不是一个有预测意义的指标,提示对于共病患者,代谢因素已取代病毒复制,成为决定预后的主导力量。
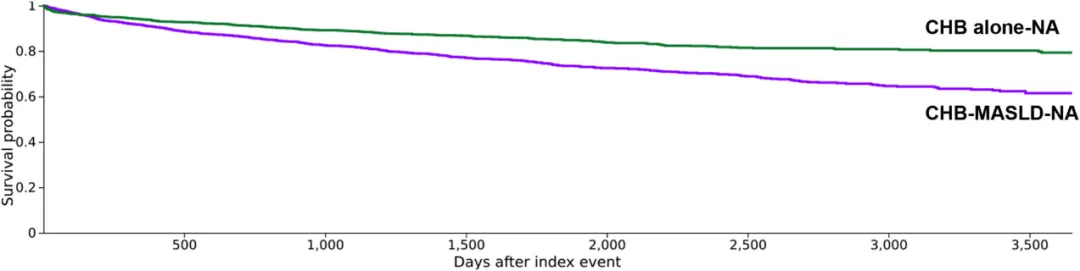
图 1 K-M 分析的 10 年生存率
表 2 Cox 比例风险模型评估进展为肝癌或肝硬化的风险因素
03 临床队列证实:慢乙肝合并 MASLD 显著增加晚期肝纤维化负担
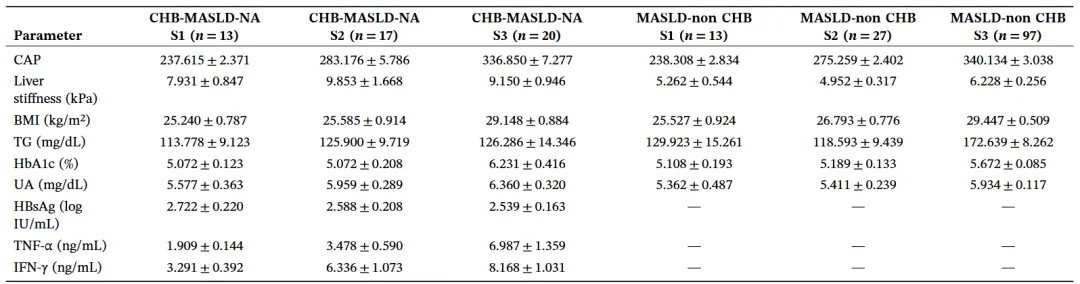
临床队列的数据进一步印证了以上结果。随着肝脏脂肪变性严重程度的增加,慢乙肝合并 MASLD 组患者的肝脏硬度值呈现出显著升高的趋势,在中度脂肪变性(S2 亚组)时达到峰值 9.853 kPa,而处于同等脂肪变性程度的单纯 MASLD 患者,其肝脏硬度仅为 4.952 kPa。以上结果提示,HBV 感染与代谢紊乱在诱导肝脏纤维化方面可能存在协同叠加效应。
表 3 按 CAP 分层的临床队列特征
在纤维化分期分布上,慢乙肝合并 MASLD 组中患有晚期肝纤维化(F4 期)的患者比例高达 28.0%, 显著高于单纯慢乙肝患者(14.3%)及单纯 MASLD 患者(4.38%),进一步提示了 HBV 与 MASLD 在促进肝纤维化上的协同效应,即使病毒已被抑制,这种由代谢异常驱动的纤维化进程仍在加速。
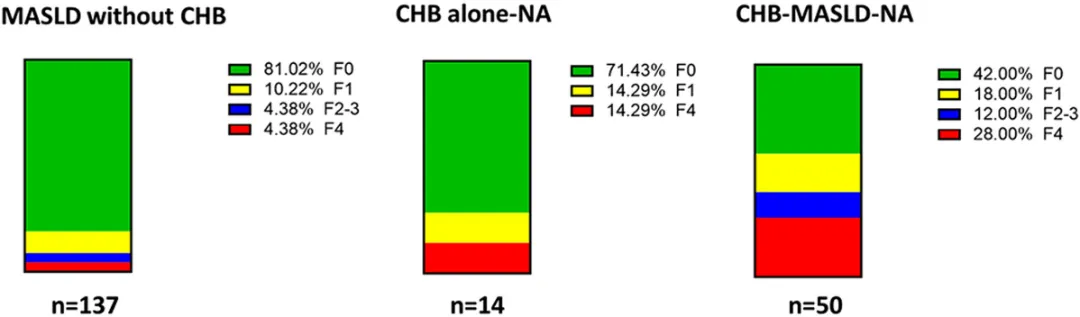
图 2 临床队列中单纯 MASLD、单纯慢乙肝及慢乙肝合并 MASLD 患者的肝纤维化分期分布
04 肝脏脂肪变性诱导促炎性免疫微环境
研究进一步通过细胞因子分析揭示了潜在的免疫机制。随着脂肪变性严重程度(从 S1 到 S3)增加,患者体内的 HBsAg 水平呈现出下降趋势(2.722 下降至 2.539 log IU/mL),表明肝脏脂肪变性似乎有助于病毒清除。然而,随着脂肪变性的加剧,患者体内的抗病毒因子 IFN-γ和促炎因子 TNF-α水平会出现失衡——在 S3 组,TNF-α的水平相较 S1 组增加约 3.73 倍,而 IFN-γ仅增加约 2.13 倍。这种「促炎/抗病毒」比值失衡,不仅无法带来真正的免疫获益,反而让肝脏处于由过度代谢炎症主导的持续性损伤之中,最终导致了肝硬化和肝癌的发生。
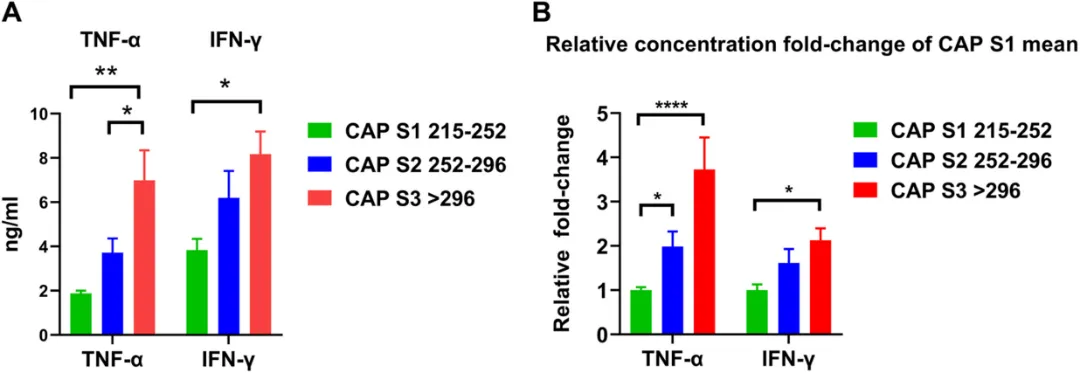
图 3 不同程度肝脏脂肪变性亚组中 TNF-α和 IFN-γ的水平
A:TNF-α和 IFN-γ的水平;B:IFN-γ和 TNF-α水平的相对倍数变化(以 S1 组为参考)
* p < 0.05,** p < 0.01,**** p < 0.0001
肝霖君有话说
本研究表明,当慢乙肝患者合并 MASLD 时,即便患者表现出较低的病毒水平甚至更高的 HBsAg 清除倾向,其罹患肝硬化、肝癌与全因死亡的风险不仅没有降低,反而显著升高。以上结果提示,对于长期接受 NAs 治疗的慢乙肝患者,即使实现了理想的病毒学抑制,可能也不足以阻断由代谢因素驱动的纤维化进展。因此,对于共病患者,应实现「抗病毒+代谢干预」的整合,将改善代谢指标(如减重、控制血糖血脂)提升到与抗病毒同等重要的战略高度。此外,在常规的病毒学监测之外,可将基于瞬时弹性成像等无创工具的定期肝纤维化与脂肪变性筛查纳入诊疗流程,以便早期发现肝纤维化进展,为共病患者赢得更长的生存期和更好的生活质量。
参考文献:
Shiue S J, Ho T H, Lin H Y, et al. Impact of Metabolic Associated Steatotic Liver Disease on Antiviral Therapy Outcomes on Chronic Hepatitis B Patients Receiving Antiviral Therapy[J]. Journal of Medical Virology, 2026, 98(3): e70864.
好文章,需要你的鼓励
推荐阅读
















