作者:牛艳华 董晓艳
作者单位:上海市儿童医院 上海交通大学医学院附属儿童医院呼吸科
通信作者:董晓艳 电子信箱:dongxy@shchildren.com.cn
推荐引用格式:
牛艳华, 董晓艳. 儿童大环内酯类耐药肺炎支原体肺炎发生塑型性支气管炎的临床特征及危险因素分析 [J]. 临床儿科杂志, 2026, 44(2): 111-117 DOI:10.12372/jcp.2026.25e1017
NIU Yanhua, DONG Xiaoyan. Clinical characteristics and risk factors for plastic bronchitis in children with macrolide-resistant Mycoplasma pneumoniae pneumonia[J]. Journal of Clinical Pediatrics, 2026, 44(2): 111-117 DOI:10.12372/jcp.2026.25e1017
摘要
摘要:目的 探讨儿童大环内酯类耐药肺炎支原体肺炎 (MRMPP) 发生塑型性支气管炎 (PB) 的临床特征及危险因素。方法 回顾性分析 2023 年 10 月至 2024 年 1 月于医院呼吸科住院的 156 例 MRMPP 患儿的临床资料,根据电子支气管镜检查结果分为 PB 组(44 例)和非 PB 组(112 例)。比较两组临床特征及实验室指标,对单因素分析有统计学意义的连续变量进行 ROC 曲线分析,确定最佳截断值并转化为定性变量,进一步行多因素二元 logistic 回归分析筛选独立危险因素。结果 单因素分析显示,PB 组在胸腔积液、重症肺炎、氧疗支持、住院时长、年龄、发热时长、C-反应蛋白、降钙素原、D-二聚体、乳酸脱氢酶及肺泡灌洗液肺炎支原体 DNA 水平方面均高于非 PB 组(均 P<0.05)。ROC 曲线分析得出 D-二聚体、乳酸脱氢酶和肺泡灌洗液肺炎支原体 DNA 的截断值分别为 1.655 mg/L、364.5IU/mL 和 428500 copies/mL。多因素 logistic 回归分析显示,D-二聚体>1.655 mg/L(OR = 14.002,95%CI:4.063~48.251)、乳酸脱氢酶>364.5 U/L(OR = 6.865,95%CI:2.251~20.933)和肺泡灌洗液肺炎支原体 DNA>428500copies/mL(OR = 12.306,95%CI:3.586~42.236)是 MRMPP 发生 PB 的独立危险因素(均 P<0.001)。结论 D-二聚体、乳酸脱氢酶和肺泡灌洗液肺炎支原体 DNA 水平升高是儿童 MRMPP 发生 PB 的独立危险因素,临床中监测这些指标有助于早期识别 PB 风险。
关 键词
肺炎支原体肺炎;大环内酯类耐药;塑型性支气管炎;儿童
引言
肺炎支原体肺炎(Mycoplasma pneumoniae pneumonia,MPP)是 5 岁及以上儿童最主要的社区获得性肺炎(community-acquired pneumonia,CAP)[1]。大环内酯类抗生素是治疗儿童肺炎支原体感染的首选药物 [1-3]。然而,随着大环内酯类药物在临床上的广泛应用,其耐药现象越来越多。近年来,大环内酯类抗生素耐药肺炎支原体(macrolid-resistant Mycoplasma pneumoniae,MRMP)感染呈现显著上升趋势 [4-7]。MRMP 感染导致患儿对大环内酯类抗生素的疗效欠佳,常常导致反复发热、抗生素疗程延长、住院时长增加、入住重症监护病房率增加,导致塑型性支气管炎的可能性更高 [3,8-9]。塑型性支气管炎 (plastic bronchitis,PB) 是一种严重的肺部并发症,其特征是在气道内形成支气管树样的纤维蛋白性或黏液性管型,造成支气管部分或完全性阻塞,导致受累肺部的通气功能障碍。临床可出现进行性呼吸困难和难以纠正的低氧血症,需要及时给予干预。PB 可能导致闭塞性支气管炎、支气管扩张等不可逆的后遗症,严重影响患儿的长期生活质量 [1,10-13]。该研究通过对 156 例大环内酯类耐药肺炎支原体肺炎 (macrolide-resistant Mycoplasma pneumoniae pneumonia, MRMPP) 患儿住院资料进行分析,分析 MRMPP 患儿的临床特点及发生 PB 的危险因素,为临床诊治该类患儿提供参考。
1 对象与方法
1.1 研究对象
回顾性队列研究,纳入 2023 年 10 月至 2024 年 1 月在上海市儿童医院呼吸科住院并明确诊断为 MRMPP 的患儿 156 例。根据住院期间是否发生塑型性支气管炎(PB),将患儿分为非 PB 组(n = 112 例)和 PB 组(n = 44 例)。
研究对象纳入标准:①年龄 1 月龄~18 岁;②符合 MPP 诊断标准 [1];③咽拭子、肺泡灌洗液或痰液 MP 聚合酶链反应(PCR)检测阳性,且 23S rRNA 基因 A2063 G 及 A2064 G 位点突变阳性 [1,3];④临床资料完整。排除标准 :①存在基础性疾病如先天性支气管肺发育不良、先天性心脏病、原发性免疫缺陷病等;②混合感染其他病原体。
大环内酯类耐药诊断参照 2024 年《儿童耐大环内酯类肺炎支原体肺炎诊治专家共识》[3];PB 的诊断标准为经电子支气管镜取出肺内塑型样物,并经病理检查确诊。
1.2 临床资料收集
收集资料包括,①一般资料:年龄、性别、氧疗支持情况、是否为重症肺炎、是否使用呼吸机支持、住院时长、入院时的发热时长、总发热时长;②实验室检查指标(入院后 24 h 内抽患儿静脉血检测):白细胞计数、血小板计数、C 反应蛋白 (CRP)、降钙素原 (PCT)、D-二聚体 (D-dimer)、乳酸脱氢酶 (LDH)、免疫球蛋白 E(IgE)、肺泡灌洗液肺炎支原体 DNA(BALF MP-DNA)拷贝数;③影像学表现:有无胸腔积液、肺实变、肺不张 ;④电子支气管镜下表现。
1.3 统计学分析
应用 SPSS 26.0 统计学软件进行分析。符合正态分布的计量资料以 x±s 表示,组间比较采用独立样本 t 检验 ;不符合正态分布的计量资料,以 M(P25~P75) 表示,组间比较采用 Mann-Whitney U 检验。计数资料以 n(%) 表示,组间比较采用χ2 检验。为进行多因素 logistic 回归分析并便于临床风险分层,将单因素分析中 P<0.05 的变量纳入模型:其中,连续变量首先通过受试者工作特征(ROC)曲线确定预测 PB 的最佳截断值(依据约登指数最大化原则),并据此转换为二分类变量;分类变量则直接纳入分析。以 P<0.05 为差异有统计学意义。
2 结果
2.1 一般结果
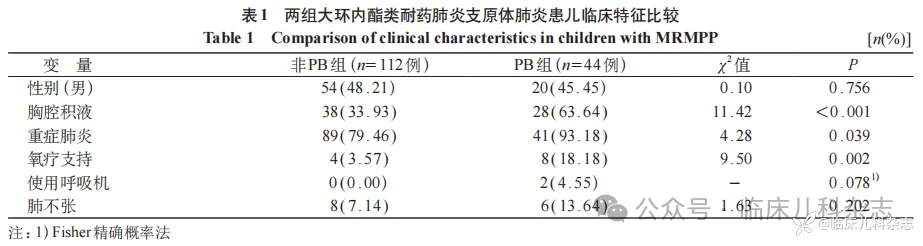
共纳入 MRMPP 患儿 156 例。两组患儿的基线特征及临床指标比较见表 1。两组患儿的临床特征对比分析显示 PB 组患儿胸腔积液发生率显著高于非 PB 组(63.64% 对 33.93%,χ2 = 11.42,P<0.001);重症肺炎比例更高(93.18% 对 79.46%,χ2 = 4.28,P = 0.039)、需氧疗支持比例显著增加(18.18% 对 3.57%,χ2 = 9.50,P = 0.002)。PB 组患儿呼吸机使用率 4.55%,且仅见于 PB 组,但组间差异未达到统计学显著性(P = 0.078);性别、肺不张发生率在两组间无显著差异(均 P>0.05)。
2.2 影响 MRMPP 患儿发生 PB 的单因素分析
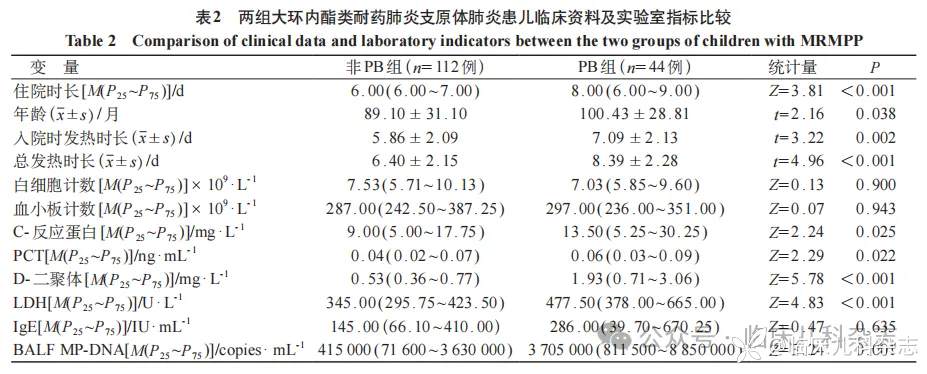
本研究 156 例 MRMPP 患儿,其中 44 例(28.2%)发生 PB。单因素分析显示,与非 PB 组相比,PB 组患儿入院前发热时长(t = 3.22,P = 0.002)、总发热时长(t = 4.96,P<0.001)、中位住院时长更长(Z = 3.81,P<0.001),且年龄更大(t= 2.16,P = 0.038)。
在实验室指标方面,PB 组 CRP、PCT、LDH、D-二聚体及 BALF MP-DNA 载量均显著高于非 PB 组,差异均具有统计学意义。但两组患儿的白细胞计数、血小板计数及 IgE 水平比较,差异无统计学差异(P 均>0.05)。见表 2。
2.3 MRMPP 患儿发生 PB 的独立危险因素分析
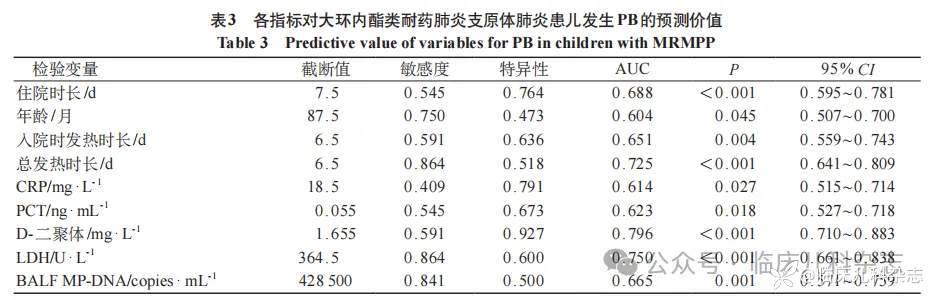
为筛选独立危险因素,本研究对单因素分析中具有统计学意义的连续变量进行 ROC 曲线分析,以评估其对 MRMPP 发生 PB 的预测效能。根据约登指数最大原则,确定了各连续变量转化为二分类变量的最佳截断值。结果见表 3 显示,所有纳入变量的曲线下面积(AUC)均大于 0.6。其中,D-二聚体的预测价值最高(AUC = 0.796,95%CI: 0.710~0.883,P<0.001),当其截断值为 1.655 mg/L 时,敏感度为 59.1%,特异度高达 92.7%。LDH 与总发热时长亦展现出良好的预测价值(AUC = 0.750、0.725)。BALF MP-DNA 的 AUC 为 0.665(P = 0.001),其最佳截断值为 428500copies/mL。
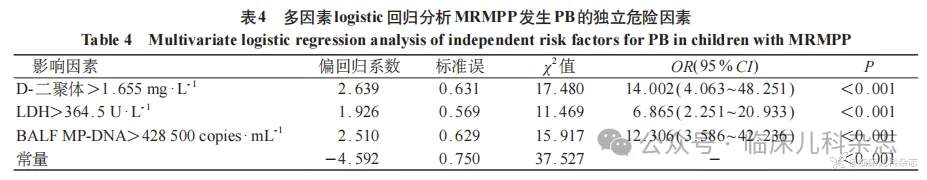
随后,将上述变量依据其截断值转化为二分类变量后,纳入多因素 logistic 回归模型。分析结果(表 4)结果显示,D-二聚体> 1.655 mg/L(OR = 14.002,95%CI: 4.063~48.251)、LDH>364.5U/L(OR = 6.865,95%CI: 2.251~20.933)以及 BALF MP-DNA> 428500 copies/mL(OR = 12.306,95%CI: 3.586~42.236)是儿童 MRMPP 发生 PB 的独立危险因素。
3 讨论
近年来,MRMP 发生率明显升高,成为临床治疗中的难点和热点。有研究显示,相比大环内酯类药物敏感的肺炎支原体肺炎患者,MRMP 感染者发热持续时长更长,肺部影像学改变更重和肺外并发症的发生率更高,导致塑型性支气管炎的可能性更高,更容易出现难治性肺炎支原体肺炎 [9,14-16]。PB 是 MRMP 并发症之一。该研究通过回顾性分析 156 例 MRMPP 患儿的临床特征,发现 PB 占比 28.2%。这一结果提示大环内酯类耐药株感染与 PB 发生的关联性,可能与耐药菌株逃逸大环内酯类药物的免疫调节作用,导致过度炎症反应及黏液高分泌状态有关,这与既往的研究结果一致 [9,17-20]。此外,耐药菌感染导致的持续性炎症可破坏气道纤毛结构,削弱黏液清除能力,促使黏液蓄积形成支气管塑型物。病理学研究显示,MPP 相关 PB 塑型物主要为 I 型(炎症型),富含纤维蛋白、中性粒细胞,与高凝状态及中性粒细胞胞外诱捕网形成密切相关 [12,21]。这种病理改变解释了为何 PB 患儿常伴 D-二聚体升高。
该研究结果显示,与非 PB 组相比,PB 组患儿胸腔积液发生率显著升高、总发热时长更长,差异均具有统计学意义,这与近期研究结果一致 [9,12,21-22]。这可能与耐药肺炎支原体感染后导致炎症因子持续存在有关。在实验室指标方面,PB 组患儿 C-反应蛋白(CRP)、降钙素原(PCT)均显著高于非 PB 组 (均 P<0.05),提示存在明显的炎症反应。研究提示 RP、PCT 作为炎症急性期的敏感标志物,有助于早期识别 MPP 患者塑型物的形成 [23]。
本研究通过 ROC 曲线分析,确定了 BALF 中 MP-DNA 拷贝数对儿童 MRMPP 发生 PB 的预测界值(>428500copies/mL),并证实其为强效的独立危险因素(OR = 12.306)。这一发现具有重要的临床意义。首先,肺泡灌洗液直接来源于肺部感染灶,其 MP-DNA 拷贝数直接反映了肺部局部病原体的负荷量 [24]。高拷贝数提示下呼吸道存在大量 MP 复制,这与既往研究认为 MP 感染强度是导致严重肺部并发症基础的观念相符 [25]。研究指出肺炎支原体肺炎患儿 MP-DNA 高载量组住院时长及入院前发热天数更长,说明高载量的 DNA 可诱发更强的免疫炎性反应,可能导致更严重的气道损伤 [26-28]。当局部病原体载量过高时,会加剧气道内以中性粒细胞等炎症细胞浸润为核心的、剧烈的免疫应答 [29],大量纤维蛋白、黏多糖和坏死组织渗出并积聚于支气管腔内,这正是形成 PB 塑型物质的病理基础 [24,30]。因此,本研究确定的 MP-DNA>428500copies/mL 这一截断值,可被视为一个预警信号。对于达到此界值的 MRMPP 患儿,临床医师应高度警惕其向 PB 发展的风险,建议尽早行支气管镜检查以明确诊断并实施干预 [25,30],这对于改善患儿预后、避免病情进一步恶化至关重要。
LDH 是细胞损伤后释放的重要标志物,其水平可反映组织损伤程度 [31-32]。既往研究表明,PB 患者的血清 LDH 水平显著高于单纯难治性肺炎支原体肺炎患者,提示 LDH 可作为 PB 的有效预测因子 [33]。此外,近期多项研究结果证实,LDH 水平升高是 MPP 患者气道黏液栓形成的独立危险因素 [33-34]。其潜在机制在于,过度免疫炎性反应引发的炎症因子风暴,可导致气道黏膜严重损伤、清除功能障碍及上皮脱落,进而促进黏液栓形成与气道阻塞 [34-35]。该研究结果提示 PB 组患儿 LDH 显著高于非 PB 组 (P<0.05)。进一步 logistic 回归分析发现, LDH>364.5U/L 是 MRMPP 患儿发生 PB 的独立危险因素。因此,监测血清 LDH 水平可作为 MRMPP 患儿发生 PB 的重要预警指标。
D-二聚体作为纤维蛋白降解过程中的特异性产物,其水平升高不仅可提示早期血栓性疾病的发生,同时也是监测炎症反应与严重感染的重要指标 [36]。研究证实,肺炎支原体感染可通过多种途径激活外源性及内源性凝血系统,导致凝血功能异常并促进血栓形成 [37]。近期有研究表明,D-二聚体升高是 MPP 合并 PB 的危险因素之一 [22]。本研究中发现, D-二聚体>1.655 mg/L 是 MRMPP 发生 PB 的独立危险因素。对于这类患儿,临床应提高警惕,加强病情监测与评估,并考虑在必要时尽早进行电子支气管镜检查。
本研究提示 D-二聚体、LDH 及 BALF MP-DNA 的特定截断值有助于识别高危 PB 患儿,但由于为单中心回顾性研究,样本量较小,需通过多中心、大样本的前瞻性研究进一步验证。
好文章,需要你的鼓励
















