编者按
2026 年 4 月 9 日至 11 日,第二十六届国际眼科学学术会议、第二十六届国际视光学学术会议、第十三届国际角膜塑形镜与近视防控学术会议(COOC 2026)在上海如期举行,全国眼科专家学者齐聚,共赴学术之约。会议期间,《国际眼科时讯》特邀 浙江省眼科医院、温州医科大学附属眼视光医院孙传宾教授 系统阐述感染性及感染相关性视神经炎的临床表现、实验室与影像学特征、诊断标准、分类及治疗策略,以期为临床医生提供清晰的诊疗思路。

一、视神经炎的临床表现
视神经炎(ON)泛指发生于视神经的所有炎症性病变,依据病程进展可分为急性期与恢复期/晚期,两个阶段的临床表现具有明确特征性。
急性期患者以急性视力下降为首要症状,部分患者伴随眼痛或眼球转动痛,瞳孔检查可见直接对光反应迟钝甚至消失,眼底检查结果存在差异,表现为视盘充血水肿的视乳头炎(图 1),或视盘形态正常的球后视神经炎(图 2);视野缺损表现形式多样,包括巨大中心暗点、弥漫性光敏感度下降和周边视野缺损,视觉诱发电位检查可出现 P100 潜时延长,为急性期诊断提供重要电生理依据。
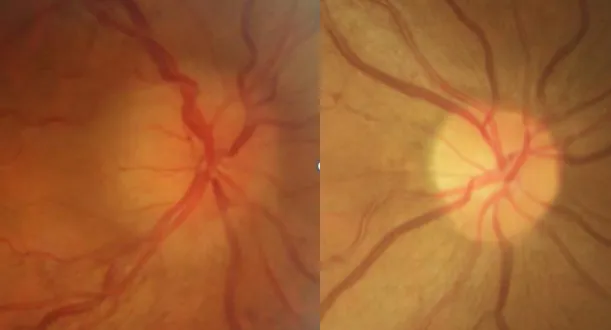
在视神经炎恢复期或晚期阶段,患者视盘会出现颞侧苍白或全视盘苍白的形态改变,视力与视野功能可实现完全或部分恢复,该阶段的眼底表现是与视乳头水肿、压迫性视神经病变和 Leber 遗传性视神经病变鉴别的重要参考指标。
二、视神经炎的实验室检查
全面而精准的实验室检查是明确视神经炎病因,尤其是识别感染因素的基石。 检测样本主要包括血清、脑脊液和眼内液。病原微生物检测是排查感染的关键,常规项目包括梅毒血清学检测、结核感染 T 细胞检测(T-SPOT)、TORCH(弓形虫、风疹病毒、巨细胞病毒、单纯疱疹病毒)、乙型和丙型肝炎病毒、HIV 等。需要注意的是,血清学检测对梅毒敏感性高,但对疱疹病毒和弓形体等病原体感染的检测敏感性有限。如果血清学检测显示疱疹病毒和弓形体等病原体的 IgM 抗体阴性,临床表现高度怀疑上述病原体感染时,需进一步行脑脊液或眼内液检测以提高检测阳性率。另外,还需注意的是,部分患者血液检测显示 T-SPOT、TORCH IgM 阳性仅提示感染可能,不能直接判定为致病性病原体,还需结合临床表现,必要时联合影像学检查结果以明确诊断。
自身抗体筛查,如抗核抗体谱、抗中性粒细胞胞浆抗体等,有助于排查系统性自身免疫病。此外,建议常规检测中枢神经系统脱髓鞘抗体,包括水通道蛋白-4(AQP-4)抗体、髓鞘少突胶质细胞糖蛋白(MOG)抗体和胶质纤维酸性蛋白抗体,这对视神经炎的分类与预后判断至关重要。
三、视神经炎的分类
视神经炎的临床分类需结合临床表现、实验室检测与影像学检查综合判定,各亚类之间存在一定程度的重叠,可分为感染性、感染相关性与脱髓鞘性 (非感染性) 视神经炎。
感染性视神经炎,指病原体(如梅毒螺旋体、疱疹病毒、结核杆菌等)直接感染视神经所致。感染相关性视神经炎,则指病原体感染后触发了自身免疫反应,而导致的视神经炎症,此类患者有可能合并 AQP-4 抗体或 MOG 抗体阳性。
脱髓鞘性视神经炎可进一步细分为:(1)特发性脱髓鞘性视神经炎(IDON),指 AQP-4 和 MOG 抗体均为阴性,包含单病程与复发性亚型,部分患者对激素治疗反应较差甚至无反应;(2)多发性硬化相关性视神经炎,患者伴有符合多发性硬化的典型临床或 MRI 特征;(3)AQP-4 抗体阳性视神经炎;(4)MOG 抗体阳性视神经炎及慢性复发性炎症性视神经病变;(5)慢性复发性炎症性视神经病变;(6)合并全身自身免疫性疾病的视神经炎。精准的视神经炎分类体系为个体化治疗方案的制定奠定了关键基础。
四、感染与视神经炎发病的关系
感染是视神经病变的少见病因,同时也是部分特发性视神经炎的重要诱发因素。 既往研究显示,梅毒螺旋体、疱疹病毒(包括单纯疱疹病毒、水痘/带状疱疹病毒和巨细胞病毒)、结核杆菌、弓形体、疏螺旋体、支原体、立克次体、疟原虫等病原体感染均可以引起感染性视神经炎。感染性视神经炎的核心发病机制为病原微生物直接侵袭视神经组织,引发局部炎症反应导致神经损伤。而感染相关性视神经炎则由病原体感染触发机体自身免疫紊乱,通过免疫介导的炎症反应间接损伤视神经,感染相关性视神经炎通常继发于肺部或全身感染性疾病,多在感染后数天或数周发生。另外,疱疹病毒、支原体、结核杆菌和新型冠状病毒等病原体感染,可以通过分子模拟或炎症风暴引起的机体自身抗原暴露等机制,诱导 AQP-4 抗体和 MOG-抗体的产生,从而引起 AQP-4 抗体阳性视神经炎和 MOG-抗体阳性视神经炎。此外,乙肝、丙肝等病原体感染可能与视神经炎偶然合并存在,但并非视神经炎的病因。临床诊疗中需严格区分致病关联与合并存在的关系,避免出现诊断偏差。
五、诊断思路与鉴别要点
从临床实践经验看,感染和感染相关性视神经炎早期很难精准鉴别,主诊医师需要结合眼科临床表现、实验室检测和影像学检查结果,以及临床治疗效果综合判定。因此,感染和感染相关性视神经炎的诊断和鉴别是一项极具挑战性和医患纠纷风险的工作。
诊断依据包括:①具有急性视力下降、瞳孔对光反应迟钝或消失、视野缺损或视觉诱发电位检查 P100 潜时延长等典型视神经炎临床表现;②排除埋藏性视盘玻璃疣、假性视乳头水肿、急性隐匿性外层视网膜病变和不完全性视网膜中央动脉阻塞,以及压迫性、中毒性、浸润性和 Leber 遗传性视神经病变;③血液、脑脊液或眼内液检测发现病原体活动性感染证据,如 TPPA 阳性+RPR(或 TRUST) 阳性、疱疹病毒和弓形体 DNA 或 IgM 阳性、HIV 和巴尔通体 IgG 抗体等。④眼眶 CT 或 MRI 检查提示视神经周围组织结构(筛窦、蝶窦或颅内)存在真菌或结核等感染性病灶。
符合①+②+④项者支持感染性视神经炎诊断,符合①+②+③,抗感染治疗后视力明显改善,或者视力虽然无明显改善、但不会加重,或者抗感染联合糖皮质激素治疗无助视力改善,甚至引起视力恶化,或者单纯糖皮质激素治疗可引起视力明显下降,均支持感染性视神经炎诊断。符合①+②+③,且抗感染联合糖皮质激素治疗后视力明显改善,支持感染相关性视神经炎。
六、治疗原则与策略
感染性与感染相关性视神经炎的治疗原则存在显著差异,基本核心围绕抗感染与抗炎治疗制定个体化方案。
感染性视神经炎以针对性抗感染治疗为核心。
感染性视神经炎确诊后,通常需要请感染科专家会诊,以明确和确定抗感染治疗方案。其中梅毒和结核患者通常需要转至皮肤科或感染科进一步诊治。梅毒感染首选青霉素 G 静脉滴注,后续予苄星青霉素肌注治疗,青霉素过敏者可选用头孢曲松钠静脉滴注,头孢类药物过敏者可口服多西环素。单纯疱疹病毒和带状疱疹病毒感染可给予阿昔洛韦或更昔洛韦静脉滴注,随后序贯口服抗病毒药物(泛昔洛韦、伐昔洛韦,或更昔洛韦)治疗。巨细胞病毒感染首选更昔洛韦治疗。其他少见病原体感染采取相应的抗感染治疗,如肺结核患者采用 3 联或 4 联治疗方案,弓形体感染采用复方磺胺嘧啶或乙酰螺旋霉素治疗等。
另外,尽管文献中有乙肝病毒爆发性肝炎发作后继发急性视神经炎的散在病例报道,但临床上视神经炎与乙肝或丙肝通常为偶然合并存在,不存在致病关系。不过,合并乙肝或丙肝的脱髓鞘性视神经炎患者,在行糖皮质激素治疗前,应检测患者肝功能和乙肝 DNA 或丙肝 RNA,必要时请感染科专家会诊,评估患者能否在抗病毒治疗的同时接受糖皮质激素冲击治疗。而且治疗期间应定期监测肝功能和乙肝 DNA 或丙肝 RNA,避免激素副作用。
感染相关性视神经炎需采用抗感染联合糖皮质激素治疗,抗感染治疗当日或次日即可启动糖皮质激素治疗。糖皮质激素剂量遵循先小后大、逐渐减量的原则,治疗过程中需严密监测全身和眼部病情,确保糖皮质激素治疗不会引起感染恶化或加重。
综上所述,临床实践中,对所有视神经炎患者进行系统的感染指标筛查应成为常规。对于血清学检测发现的任何阳性结果,都应结合临床表现审慎解读,积极通过脑脊液、眼内液检测或影像学检查来确认其活动性与关系。治疗的核心原则在于精准鉴别感染性与感染相关性/自身免疫性,并据此制定相应策略。尤其在启用糖皮质激素时,必须评估并控制潜在的感染风险。通过提高认识、规范诊断与治疗,方能最大程度地改善感染性及感染相关性视神经炎患者的视觉预后与整体健康状况。未来,更灵敏的特异性病原体检测技术及对感染后相关机制的深入理解,有望为此类疾病的精准医疗开辟新的道路。
来源:《国际眼科时讯》编辑部
好文章,需要你的鼓励
















