来源:《临床儿科杂志》
杨军, 陈建勇. 婴幼儿听力障碍:从精准诊断、个体化干预到系统性随访 [J]. 临床儿科杂志, 2025, 43(12): 890-896 DOI:10.12372/jcp.2025.25e0851
YANG Jun, CHEN Jianyong. Hearing impairment in infants and young children: from precision diagnosis to personalized intervention and systematic follow-up[J]. Journal of Clinical Pediatrics, 2025, 43(12): 890-896 DOI:10.12372/jcp.2025.25e0851
作者: 杨 军* 陈建勇*
作者单位:上海交通大学医学院附属新华医院耳鼻咽喉头颈外科 上海交通大学医学院耳科学研究所上海市耳鼻疾病转化医学重点实验室
摘要: 婴幼儿听力障碍的早期精准诊断是听力干预与康复有效性的前提和基础,如何科学、高效地实现精准诊断,成为听力学和耳鼻咽喉学界持续关注的课题。本文从「精准诊断」到「个体化干预」再到「系统性随访」3 个维度进行全面深入阐述,以期为婴幼儿的听力障碍诊治工作提供借鉴和参考。
关键词: 听力障碍;精准诊断;个体化干预;系统性随访;婴幼儿
婴幼儿听力障碍的早期精准诊断是听力干预与康复有效性的前提和基础。我国每年新生儿出生人口约 1400 万,听力障碍的发病率约为 0.1%~0.3%,并呈现逐年增长的趋势 [1]。婴幼儿期是语言和认知发育的黄金时期,如未能早期诊断和干预听力障碍,对其今后语言、社交、心理、认知能力等发育可造成长期不可逆的损害 [2]。因此,如何科学、高效地实现精准诊断,成为听力学和耳鼻咽喉学界持续关注的课题。本文从听力诊断精准评估、个体化听力干预方案制定及听力障碍患儿的随访 3 个维度进行深入阐述,以期为婴幼儿的听力障碍诊治工作提供借鉴和参考。
1 精准的听力诊断及评估
精准的听力诊断及评估是婴幼儿听力障碍诊治工作的基础,主要包括全面的病史询问、精准的听力学检查、影像学评估及基因学诊断。
1.1 全面的病史询问
病史询问是婴幼儿听力障碍诊断的重要环节,早产、低体重、感染、药物使用及窒息等均为导致先天性或迟发性听力障碍的高危风险因素,通过深入细致的病史询问,能够有效筛查高危因素,指导后续干预及随访策略的精准制定。详细的病史询问应涵盖以下几个方面,①家族史:明确家族中是否有听力损失或耳聋患者,包括遗传模式(常染色体显性、隐性或 X 连锁遗传),对遗传性听力损失的诊断具有重要参考价值;②孕产期病史:详细询问孕期感染史 [如巨细胞病毒(CMV)、风疹病毒、梅毒等],妊娠期药物使用史(如耳毒性药物),妊娠期并发症(妊娠期糖尿病、高血压),分娩情况(早产、难产、窒息史)以及出生后是否入住新生儿重症监护室(NICU)等,这些因素均可能导致新生儿听力损伤;③新生儿期疾病史:需重点关注有无黄疸、脑膜炎、肺炎、耳毒性药物治疗史等情况,尤其新生儿期黄疸病史,其与听力障碍关系密切,应特别重视;④生长发育史:详细记录语言发育情况(如语言发育迟缓、对声音的反应迟钝等),可辅助初步判断听力障碍的发生时间及严重程度。注意在病史询问过程中掌握沟通技巧,以家长能够理解的语言进行询问,避免遗漏重要细节,推荐制定并采用标准化的病史询问表格,以确保病史询问过程中获得全面、规范的病史资料 [3]。
1.2 精准的听力学检测
精准听力学检测是婴幼儿听力障碍诊断的关键,可明确听力损失的类型、程度及病变部位。原则上对于所有存在听力障碍的儿童都应结合主、客观测听手段,以确保检测的准确性。
主观听力学检测需根据儿童年龄进行选择:①行为观察测听(behavioral observation audiometry,BOA)适用于<6 个月婴儿,观察其对声音刺激的反应如眼睛眨动、头转向等;②视觉强化测听(visual reinforcement audiometry,VRA)适用于 6 个月到 3 岁的儿童,通过视觉奖励方式,引导儿童对声刺激产生条件反射,适合年龄小、不易配合传统测听的婴幼儿;③游戏测听(play audiometry,PA)适合 ≥ 3 岁儿童,通过游戏互动(如摆积木)来引导完成测听任务,是临床广泛使用的有效方法。由于<3 岁的婴幼儿行为及认知能力的局限性,测试的主观听阈会与客观电生理学检测结果存在偏差。因此,应充分结合患儿的年龄,以及测试过程中患儿的配合状态进行结果准确性的综合考量。<1 岁的婴儿,应以客观结果为主,行为测听结果可作为补充;1~3 岁幼儿,可两者结合进行交叉验证;≥ 3 岁儿童,行为测听应该成为评估各频率听阈的一种精准的检测方法,但是对于部分认知行为能力差的患儿,仍需要借助客观电生理学检查作为精准听力学评估。
客观的听力学检测评估应涵盖从外耳、中耳、内耳至蜗后听神经传导通路及听皮层的整个通路的评估,包括声导抗、耳声发射(OAE)、听性脑干反应(ABR)、耳蜗微音器电位(CM)、多频稳态诱发电位(ASSR)以及皮层事件相关电位。在组合这些检测项目时,可进行个体化、阶梯性地追加项目,例如<6 个月的婴儿,由于中耳声导抗主要以质量导抗为主,需要联合 226 Hz 和 1000 Hz 进行中耳功能评估,任一探测音鼓室压图通过,都可视为通过;≥ 6 个月的婴幼儿,中耳声导抗表现为以劲度导抗为主,可直接用 226 Hz 的探测音 [4]。2007 年美国婴幼儿听力联合委员会(JCIH)形势指南中提到,<4 个月的婴儿,声反射阈测试较为耗时费劲,不建议常规进行;但对于存在高危因素,可疑蜗后病变的患儿,应常规追加该项测试;此外,强调 ≥ 6 个月的婴幼儿,应常规进行同侧和对侧至少涵盖 500 Hz、1000 Hz、2000 Hz 三个频率的声反射阈测试 [5]。
OAE 主要用于评估耳蜗外毛细胞的功能,可以鉴别蜗性和蜗后病变。探头放置是否正确、患儿外耳道是否清洁、测试过程中本身的本底噪声和测试环境噪声,以及患儿的中耳功能状态都会极大影响 OAE 测试的准确性和可靠性。因此,在解读报告时,要排除上述这些导致假阳性的问题,并综合其他检查结果进行综合评估。
对于 3 岁以内的婴幼儿,客观电生理学检查是精准听力评估的重要内容。目前应用较多的是 ABR 和 ASSR。由于常规 ABR 采用短声(click)作为刺激声,主要反映 2~4 kHz 频率范围的听力,频率特异性相对差 [6],推荐有条件应该常规进行频率特异性 ABR(tone burst ABR,Tb-ABR)检测。Tb-ABR 是 1~3 月龄婴儿听力诊断的金标准 [3,5]。常规气导 Tb-ABR 测试应涵盖 500、1000、2000、4000 四个言语频率。由于气导测试仅能评估听力损失的程度,因此当患儿存在听力异常时,应常规追加骨导的 ABR 检测,但需注意的是骨导 click-ABR 主要也反映的是高频区域的骨导听力情况。因此,建议在常规骨导 click-ABR 检测的基础上应增加 500 Hz 或 1000 Hz 的骨导 Tb-ABR 检测项目,有助于更好判断听力损失的性质,为后续的诊断、干预和预后评估提供精准指导。
另外,重度-极重度听力损失,常规 ABR 检测无法引出波形反应时,应进一步追加 ASSR 测试,ASSR 最大声输出可至 120dB nHL,因此可以更好地获得患儿残余听力情况,为后续早期助听干预方案的制定提供重要的依据。此外,需要注意的是当 ASSR 结果与 ABR 结果不匹配时,要高度怀疑蜗后病变的可能,此时需要进一步追加 CM 检测,以及 OAE 和行为测听的结果来进行综合判断 [7]。研究表明,组合听力检测模式下婴幼儿听力损失诊断准确率可达到 98% 以上 [8]。
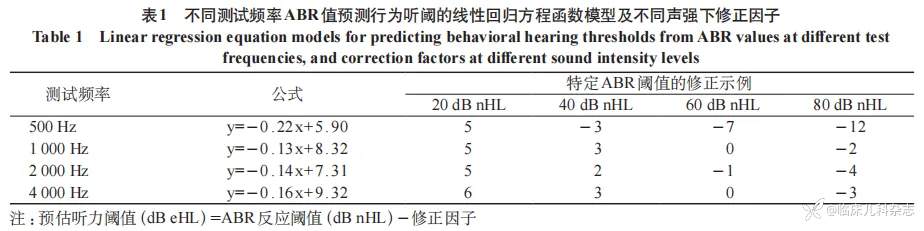
需要强调的是,客观听力检测结果并不是真实的听力,在进行听力程度评估时要进行修正,ABR 反应阈值(dB nHL)减去修正值等于预估听力阈值(dB eHL)。中国 ABR 检测专家共识推荐 500 Hz 的校正因子为 25,1000 Hz 的修正因子为 20,2000 和 4000 Hz 的修正因子为 15[9]。由于校正因子会受到刺激声参数、换能器类型、患儿的年龄及发育水平、听力损失程度等因素影响,因此在进行修正时也要综合考虑。为做到更为精准的听力诊断评估,推荐采用 Tb-ABR 反应阈函数模型进行主观听阈的计算,见下表 1[10]。
1.3 影像学评估的重要性
影像学技术在婴幼儿听力损失的精准诊断中发挥不可替代的作用,特别是在明确病因、确定病变部位和类型、制定干预方案等方面具有重要价值。颞骨高分辨率 CT(HRCT)主要评估耳蜗、半规管、中耳及外耳道骨性结构,能明确如耳蜗发育不全、内听道狭窄、听小骨畸形等结构性异常,尤其对传导性听力损失或混合性听力损失,以及蜗神经管狭窄、闭锁的诊断有重要意义。磁共振成像(MRI)能清晰显示内耳软组织及神经结构,尤其在识别蜗神经发育异常、听神经瘤、脑干病变及内耳积水等方面优势明显。精准影像学检查可为听力障碍患儿制定个体化干预方案提供明确指导,如 MRI 显示蜗神经缺如或发育异常时,应慎重考虑人工耳蜗植入的适应证;另一方面,CT 评估耳蜗骨性异常情况,对手术治疗选择及预后评估有重要参考价值。临床实践中推荐 HRCT 和 MRI 结合使用,以实现内外结构全面精准评估,提高诊断准确率和干预效果。
需要注意的是,在为患儿选择影像学评估项目时,需要充分考虑患儿的年龄因素以及干预治疗的时机。对于 1 岁以内的婴儿原则上非必须不推荐常规或首选 HRCT 进行听力相关疾病的辅助检查,因为现有的一些研究显示 1 岁以内行 HRCT 检查,会极大增加患儿罹患恶性肿瘤和其他疾病的风险 [11]。此外,在选择 MRI 检查时也要综合考虑高强度、重复的本底噪声刺激造成听力损伤的风险 [12]。2016 年国际儿科耳鼻喉科小组(international pediatric otolaryngology group,IPOG)的共识中提到 6 个月以内的婴儿听力诊断评估中,影像学检查不应被推荐作为必要项目 [13]。然而对于怀疑大前庭导水管综合征的患儿而言,影像学检查是明确诊断的金标准,在诊断明确后进行正确的家庭认知-行为的干预指导,对减缓听力下降的风险具有积极的临床意义,但推荐 1 岁以内婴儿首选 MRI 检查 [13]。
1.4 基因学检测
遗传因素是婴幼儿感音神经性听力损失的重要原因,基因检测可精确定位突变位点,明确病因及判断预后。近年来,基因学技术的迅猛发展使得遗传性听力障碍的精准诊断成为可能,常用方法包括基因芯片、外显子组测序及单基因测序。研究表明,基因检测可发现约 50% 以上先天性感音神经性听力损失病因。常见的致聋基因,如 GJB2、SLC26A4、线粒体 DNA 1555A>G 突变等,均应纳入常规筛查 [14-15]。基因检测不仅明确病因,还有助于家系遗传咨询及生育指导。通过基因检测,可大幅度提高听力损失病因诊断率,从根本上推动听力障碍诊疗精准化的发展。
全面的病史询问、精准的听力学检测以及影像学评估和基因学检查共同构成婴幼儿听力障碍诊治工作的基石。在实践中,应积极倡导听力学专科与其他学科协作,规范诊断流程,确保诊断的准确性与及时性。与此同时,持续优化诊疗标准及评估体系,通过技术更新与数据积累,不断提高我国婴幼儿听力障碍诊治水平,保障听力障碍儿童语言与认知的健康发育。
2 强调个体化听力干预策略的制定
婴幼儿听力干预的核心目标,是最大限度地恢复婴幼儿听觉感知与言语理解能力,从而保障其语言、认知、社交等多方面的正常发育。个体化干预是现代听力康复的重要理念,其制定需以精准的诊断评估为基础,依据患儿听力损失的性质、程度和确诊年龄等多种因素综合考量。
2.1 根据听力损失的性质制定干预策略
婴幼儿听力损失性质可分为 3 类,即传导性、感音神经性和混合性听力损失。不同类型需采取相应的干预方案。
2.1.1 传导性听力损失 多由中耳积液、耳道狭窄或闭锁等结构问题引起,往往可通过药物、外科治疗(如鼓膜切开、通气管置入)或佩戴骨导助听器有效缓解。对于<6 个月考虑中耳积液导致的传导性耳聋的婴儿,由于中耳内积液主要系羊水未完全排尽或乳突未完全气化,临床上可不做特殊处理,待 6 月龄后复查听力,如果积液仍无法排除,可酌情考虑鼓膜置管。对于其他结构病变导致的传导性耳聋,短期内可辅以助听器帮助患儿接触语言声音,避免语言发育迟缓。
2.1.2 感音神经性听力损失 系耳蜗或听神经病变导致,为不可逆性听力下降。轻中度患儿适合佩戴助听器;重度至极重度患儿应尽早评估,人工耳蜗植入,植入后开展系统听觉语言训练。研究表明,1 岁前接受耳蜗植入的患儿,其言语感知能力在 5 岁前可接近正常儿童水平。
2.1.3 混合性听力损失 兼具传导性与感音神经性成分,应综合评估病因,对传导性成分积极治疗,同时配合助听器或人工耳蜗等干预。
2.2 根据听力损失程度选择干预方案
听力损失的严重程度对干预手段的选择具有决定意义。轻度听力损失,常表现为对轻声反应迟钝、言语辨识下降,推荐佩戴开放式助听器,配合家庭语音环境优化及日常言语刺激训练。中度听力损失,需配戴多通道多性能的数字助听器,开展以听觉-语言为核心的康复训练计划。重度至极重度听力损失,若助听器放大无效,应尽早实施人工耳蜗植入。双侧耳蜗植入可显著提升噪声环境下的言语识别能力与声源定位能力。渐进性或波动性听力损失,如遗传性进展性耳聋、耳毒性药物损伤等,需动态监测听力变化,及时更新干预策略和设备参数。
2.3 特殊婴幼儿听力损失的个体化干预
部分特殊患儿(如听神经病、合并神经系统发育障碍、孤独症谱系障碍等)需要更加精细化、跨学科的干预方案。
2.3.1 听神经病 表现为耳蜗功能存在(OAE 正常),但神经传导异常(ABR 缺失)。助听器效果往往不理想,部分患儿可从人工耳蜗中获益,但需充分评估蜗神经形态和功能以及基因学表型。对于 OTOF 基因变异导致的听神经病,推荐考虑基因治疗 [16];对于其他基因变异类型的听神经病,在决定干预策略前后应结合电生理、语言评估、行为观察等多维指标制定和调整计划。
2.3.2 多重残障患儿 如智力障碍、运动障碍、视觉障碍并存者,干预需与语言治疗师、康复师、心理专家等团队密切合作,采用多感官刺激训练(多模式感知整合训练),并增加家长参与度。此类患儿助听干预的效果较差,康复进程漫长,需要花费大量的时间和精力,应跟家长充分进行沟通,降低期望值。
另外对于此类伴听力损失的特殊患儿,在干预方案设计中,也应充分考虑家庭的经济情况、教育水平、文化背景和资源可及性,制定切实可行的康复计划。
3 重视听力障碍婴幼儿的近、远期听力随访
听力障碍的干预不是终点,而是康复旅程的起点。对婴幼儿而言,助听装置佩戴后的适应过程、言语功能的持续发育情况,以及病情可能出现的波动、进展、甚至反复情况,决定了「随访」在整个诊治过程中占据不可替代的重要地位。听力随访,不仅是对助听设备适配状态的技术调整,更是对婴幼儿及儿童听力发育过程的全面监测和策略优化。随访制度的科学化、系统化、个体化程度,直接关系到干预效果的可持续性和最终的语言康复效果。
3.1 传导性耳聋的随访策略
传导性听力损失主要源于外耳或中耳的机械障碍,如中耳积液、外耳道闭锁、鼓膜穿孔、听骨链异常等。这类病变在儿童群体中发病率高,尤其中耳炎相关听力障碍具有较强的波动性和复发性。随访目标在于动态监测病情进展、治疗反应和听力波动情况,并指导是否持续使用助听装置、是否需进行进一步的药物或手术治疗。随访周期建议:①初始治疗后建议 1 个月内首次随访,评估病因控制情况和听力改善程度;②恢复阶段建议每 3 个月复查 1 次,直至病情稳定或痊愈;③病情稳定后每 6~12 个月随访 1 次,特别是合并腺样体肥大、鼻咽反复感染的患儿应加强耳鼻咽喉科与听力师之间的协同管理。部分传导性耳聋患儿在中耳病变控制后听力可明显改善,助听器可逐步停用,但需密切观察语言发育是否同步进步。家长应接受必要的健康教育,如控制鼻炎、按时随访、警惕复发症状等,提升家庭参与度。
3.2 感音神经性耳聋的随访策略
感音神经性耳聋具有不可逆性,主要采用助听干预的方式,对于干预效果需要长期的效果评估和优化。对于选配助听器的患儿,初次佩戴后 1 个月内首次复查;之后每 3~6 个月进行听力评估、言语识别测试和设备调试,在随访过程中尤其要关注反馈啸叫、舒适度与言语识别率变化。进入学龄期之前,每半年评估 1 次,包括纯音听力测试、言语识别测试(安静与噪声环境下)、助听器声学评估(输出、增益曲线及反馈啸叫检查)、家长反馈与语言发育评估 [如儿童听觉表现(CAP)评分、言语识别能力量表(SIR)评分、词汇量调查等]。对于人工耳蜗植入的患儿,①术后第 1 个月进行首次激活与调机;②前 3 个月每月随访;③术后 1 年内建议每 3 个月随访 1 次,关注语言接受与表达能力,评估康复效果;④术后 2 年进入稳定期后,随访间隔可延长至 6~12 个月。随访过程中结合患儿的年龄进行综合评估工具的选择,推荐使用 CAP 评分、SIR 评分、家庭观察报告等多指标评估随访。
3.3 特殊儿童的听力随访管理
特殊听力障碍儿童包括听神经病、合并发育障碍(如孤独症谱系障碍、唐氏综合征、脑瘫、发育迟缓等神经系统疾病)、CMV 感染相关听力障碍,以及进展性或波动性听力损失患儿,其康复路径更复杂、可变性更大,对随访的依赖性更强。
3.3.1 听神经病 需定期评估神经功能及听觉行为反应,尤其关注家庭对患儿声音反应的主观报告,结合临床电生理指标动态调整干预。该类患儿表现为耳蜗毛细胞功能存在(OAE 正常)但神经传导异常(ABR 异常或缺失),声刺激虽能传入耳蜗,但不能有效编码并传至中枢。其临床表现与一般感音神经性听力损失存在显著差异,康复策略需根据以下因素决定,①电生理指标:如电耳蜗图(ECochG)、ASSR 协助评估听觉神经功能;②语言发育表现:部分轻症听神经病患儿语言发育可接近正常,暂不植入人工耳蜗;③人工耳蜗植入:对于确诊为蜗神经发育良好但语言训练无效者,可考虑耳蜗植入,术后效果差异大,需个案评估。
3.3.2 合并发育障碍 如孤独症谱系障碍、唐氏综合征、脑瘫等儿童,常伴随认知障碍、注意力缺陷、运动控制异常等,干预应结合康复科、语言治疗师、心理行为团队联合管理。除听力设备干预外,应加强多感官刺激训练(视觉、触觉结合);家庭指导尤为关键,建议建立家庭干预计划和阶段性评估机制;行为管理策略,如行为分析疗法(ABA)可与听觉语言训练同步实施。对于家庭参与及远程随访,未来可借助听力康复 APP、小程序等工具,实现助听器佩戴时长记录、家庭打卡训练、远程视频评估等功能,提升随访频率与质量。
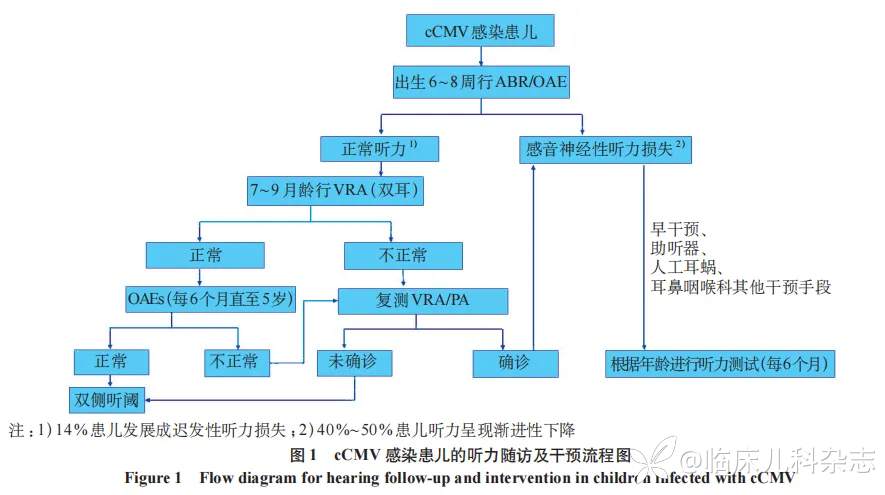
3.3.3 巨细胞病毒感染相关听力障碍 对于先天性 CMV(cCMV)感染的患儿,尤其是存在显性症状的患儿,更应该密切追踪其近期和远期的听力变化。症状型 cCMV 感染的患儿中,30% 在出生时即发生耳聋;无症状型 cCMV 感染的患儿前期虽不会出现听力障碍的表型,但研究显示会有 14% 的患儿在未来的 5 年发展成感音神经性耳聋,表现为迟发性听力损失 [17]。cCMV 感染导致听力损失可以从轻度至重度和极重度不等,也可出现渐进性波动性的听力下降。因此对于 cCMV 感染的患儿建议 1 岁以内每 3 个月复诊 1 次;1~3 岁每 6 个月复诊 1 次;4~6 岁每 1 年复诊 1 次 [18],图 1 为基于既往研究,结合临床实践推荐的 cCMV 感染患儿的听力随访及干预的流程图。
3.3.4 进展性与波动性听力损失 对于线粒体病变、耳毒性药物暴露、内耳畸形、积水性内耳病等原因导致的听力下降,由于会存在听力波动或进行性下降的情况,需要建立长期听力监测与动态干预随访方案。随访应强调周期性听力检测(每 3 个月或根据进展速度设定);根据听力变化调整设备增益或升级设备类型;发展到人工耳蜗植入适应证范围者,应提前准备术前评估,避免干预时机延迟;教育与沟通策略中应告知家长听力变化风险,鼓励家庭配合。
尽管听力随访的重要性已被广为认可,但实践中仍存在标准不统一、流程不规范、家长依从性差等问题。为提升随访效果,建议临床听力师或听力中心从以下几方面着手,①建立标准随访路径:针对不同类型听力障碍儿童,制定明确的随访频次、评估指标与责任分工;②推广智能化远程随访工具:如助听器佩戴记录器、手机 APP 远程调试系统、微信小程序反馈机制等,提升随访覆盖率;③加强家长教育与家庭参与:通过家长课堂、视频示范、电话回访等手段,提高家庭在康复过程中的主动性;④整合多学科资源:听力师、耳科医师、言语治疗师、康复师联合开展随访,共同制定干预更新计划。
4 结语
从「精准诊断」到「个体化干预」再到「系统性随访」,婴幼儿听力障碍的诊治及管理应构建一个多环节、闭环式的综合体系。个体差异性与发育可塑性决定了干预方案不能一成不变,而需依据实际病情动态调整。在临床实践中,我们倡导跨专业、跨学科合作,充分发挥耳科医师、听力师、儿童保健科医师、康复师、语言治疗师及家庭的合力作用,共同提升听力障碍儿童的生活质量与社会融合能力。未来,亟需加强全国性听力康复数据库建设、推动智能化远程随访工具普及,并出台听力康复支持政策,为实现「人人享有听力健康」的目标奠定坚实基础。
好文章,需要你的鼓励
















