来源:《临床儿科杂志》
周凡, 王建东, 苏宇, 魏永威, 王怀立. 不同病因儿童高血压脑病临床特征比较:一项单中心 12 年回顾性分析 [J]. 临床儿科杂志, 2025, 43(5): 323-328 Doi:10.12372/jcp.2025.24e0828
ZHOU Fan,WANG Jiandong,SU Yu,WEI Yongwei,WANG Huaili. Clinical features comparison of hypertensive encephalopathy in children with different etiologies: a single-center 12-year retrospective analysis[J]. Journal of Clinical Pediatrics, 2025, 43(5): 323-328 Doi:10.12372 /jcp.2025.24e0828
本文作者:周 凡 王建东 苏 宇 魏永威 王怀立
作者单位:郑州大学第一附属医院儿科 河南省小儿癫痫与免疫学重点实验室 小儿神经系统疾病临床诊治中心
摘要:目的 根据儿童高血压脑病(HE)的不同潜在病因分析其临床特征及预后。方法 回顾性分析 2011 年 1 月 1 日至 2023 年 5 月 31 日确诊的 HE 患儿的临床资料。根据病因将患儿分为肾源性高血压组和非肾源性高血压组,比较两组间临床特征。结果 纳入 24 例 HE 患儿,男 12 例、女 12 例,中位年龄为 9.0(7.0~12.0)岁。平均收缩压为(167.1±21.4)mmHg、收缩压指数为 1.5±0.2,平均舒张压为(114.3±12.3)mmHg、舒张压指数为 1.6±0.2。原发疾病以肾病综合征(3 例)、狼疮性肾炎(3 例)、IgA 肾病(3 例)、急性淋巴细胞性白血病(3 例)为主。头颅 MRI 异常 21 例(87.5%),20 例患儿存在典型的可逆性后部脑病综合征(PRES)病变,1 例有幕上脑积水。与非肾源性高血压组相比,肾源性高血压组年龄较大,收缩压、收缩压指数以及舒张压较高,神经症状评分较高,恶心呕吐和癫痫的发生率较高,血清总蛋白和白蛋白水平较低,差异均有统计学意义(P<0.05)。神经症状评分与年龄、收缩压和收缩压指数具有显著正相关性(P<0.01)。所有患儿的平均随访时间为(25.8±4.1)个月,1 例诊断为狼疮性肾炎的患儿在 HE 发生后 6 个月内出现记忆和计算能力下降,其余 23 例患儿均在应用抗癫痫和高血压药物治疗后症状得到缓解,且在随访期间无异常表现。结论 肾源性高血压组患儿的临床症状比非肾源性高血压组患儿更为严重。此外,若肾源性高血压患儿突然出现癫痫发作,应高度怀疑 HE,并及时进行治疗以改善预后。
关键词: 高血压脑病; 肾源性高血压; 儿童
高血压脑病(hypertensive encephalopathy,HE)是由原发性或继发性血压突然升高引起的急性脑循环障碍综合征,最早由 Oppenheimer 和 Fishberg 在 1928 年描述 [1],此种疾病在儿童中非常罕见。HE 的临床特点以精神状态改变为主,如头痛、呕吐、抽搐、意识障碍、昏迷和视力损害,如果治疗及时可完全恢复,但若延误治疗可能会导致不可逆的神经系统后遗症,甚至死亡 [2-3]。
目前 HE 的病理生理学一直存在争议,一种是「自动调节破裂」学说:脑小动脉自动调节不能保持恒定的脑血流量,当血压达到一定上限时,自动调节机制被破坏使得脑血流量增加,小动脉被动扩张导致血管源性水肿 [4];一种是「过度调节」学说:高血压急剧升高引起脑血管痉挛导致脑缺血和细胞毒性水肿,并认为 HE 的发生与血管活性物质的释放有关 [5]。以上理论表明,基础疾病不同的 HE 可能具有不同的特点。
既往对成人 HE 已开展了诸多研究,然而关于儿童 HE 的临床研究较少。因此,本研究旨在根据儿童 HE 的潜在病因分析其临床特征及预后,以提高临床医师对该疾病的认识。
1 对象与方法
1.1 研究对象
回顾性分析 2011 年 1 月 1 日至 2023 年 5 月 31 日在郑州大学第一附属医院确诊 HE 患儿的临床资料。纳入标准:①年龄<18 岁;②符合 HE 诊断标准 [5],HE 诊断标准为当患儿表现为高血压并伴有>1 种神经系统症状,包括头痛、癫痫发作、构音障碍、运动无力或意识丧失时,排除其他疾病后可诊断为 HE。排除标准:①数据不完整或缺乏颅脑 MRI 资料;②在高血压发病前已出现神经系统症状。
根据原发疾病将患儿分为肾源性高血压组和非肾源性高血压组。
1.2 方法
1.2.1 临床资料收集 包括年龄、性别、基础疾病、临床表现、神经系统症状评分、血压、血清白蛋白水平、血清总蛋白水平和颅脑磁共振成像(MRI)表现等。
1.2.2 神经系统症状评分 神经系统症状分为 3 个等级。1 级:轻度(包括头痛、恶心/呕吐、震颤);2 级:中度(包括视力改变);3 级:重度(包括精神功能障碍、小脑症状、癫痫发作、癫痫复发和昏迷/意识模糊)[6-7]。1 级、2 级、3 级分别赋予评分为 1、2、3,根据每例患儿神经系统症状计算评分总和。
1.2.3 相关定义及诊断标准 本研究高血压的定义遵循《中国 3~17 岁儿童性别、年龄别和身高别血压参照标准》,即收缩压和/或舒张压 ≥ 性别、年龄和身高的第 95 百分位数 [8]。收缩压或舒张压指数:将患儿血压除以相应性别、年龄和身高的第 95 百分位数 [9]。可逆性后部脑病综合征(posterior reversible encephalopathy syndrome,PRES):①出现神经系统症状,包括头痛、震颤、视力变化、精神功能障碍、昏迷或癫痫发作;②颅脑 MRI 显示以大脑后部白质为主的血管源性水肿;③排除其他疾病 [10]。
1.2.4 高血压脑病治疗 ①一般治疗:细胞毒性药物暂停使用或减量,给予低至中流量供氧,建立静脉通路,抬高头部 15~20 度,持续心电监测,监测每小时尿量。对于出现癫痫发作或躁动的患者,静脉缓慢推入地西泮 0.5 mg/kg,或静脉缓慢输注咪达唑仑 0.1~0.3 mg/kg;②血压管理:临床常规应用微量泵给予硝普钠 0.5~8 μg/(kg·min),持续监测血压。根据血压反应精确调整用药剂量,控制血压下降速度,防止脑灌注不足。当血压达到安全范围,改用口服血管紧张素转换酶抑制剂或钙离子通道阻滞剂;③减轻脑水肿,保护神经元细胞:每 6~8 小时快速静脉输注呋塞米 0.5 mg/kg 或 20% 甘露醇 2.5~5 mL/kg,持续 3~5 天。
1.3 统计学分析
采用 SPSS 26.0 统计学软件进行数据分析。计量资料符合正态分布的以 x±s 表示,两组间比较采用两独立样本 t 检验;非正态分布的以 M(P25~P75)表示,两组间比较采用 Wilcoxon 秩和检验。计数资料以例数(百分比)表示,组间比较采用 Fisher 精确概率法检验。变量间的相关性采用 Pearson 相关分析。以 P<0.05 为差异有统计学意义。
2 结果
2.1 一般情况
共纳入患儿 32 例,7 例因缺乏颅脑 MRI 资料被排除,1 例因在高血压发生前就已出现神经系统症状被排除。最终纳入分析 24 例,男 12 例、女 12 例,中位年龄为 9.0(7.0~12.0)岁。平均收缩压为(167.1±21.4)mmHg、收缩压指数为 1.5±0.2,平均舒张压为(114.3±12.3)mmHg,舒张压指数为 1.6±0.2。
原发疾病包括肾病综合征(3 例)、狼疮性肾炎(3 例)、IgA 肾病(3 例)、急性淋巴细胞性白血病(3 例)、链球菌感染后急性肾小球肾炎(2 例)、新月体型肾小球肾炎(2 例)、紫癜性肾炎(1 例)、急性肾功能衰竭(1 例)、急性粒细胞性白血病(1 例)、噬血细胞综合征(1 例)、神经母细胞瘤(1 例)、主动脉狭窄(1 例)、先天性脑积水(1 例)、嗜铬细胞瘤(1 例)。
24 例患儿均接受了头颅 MRI 检查,3 例(12.5%)无明显异常,MRI 异常 21 例(87.5%)。20 例(83.3%)患儿存在典型的 PRES 病变,1 例(4.2%)有幕上脑积水。PRES 病变累及区域均出现典型的异常 T2 高信号,病灶最常见于顶叶半球(95.0%),其次为枕叶(85.0%)、额叶(45.0%)和颞叶(45.0%),多以双侧对称性枕、顶叶皮层及皮层下白质为主。
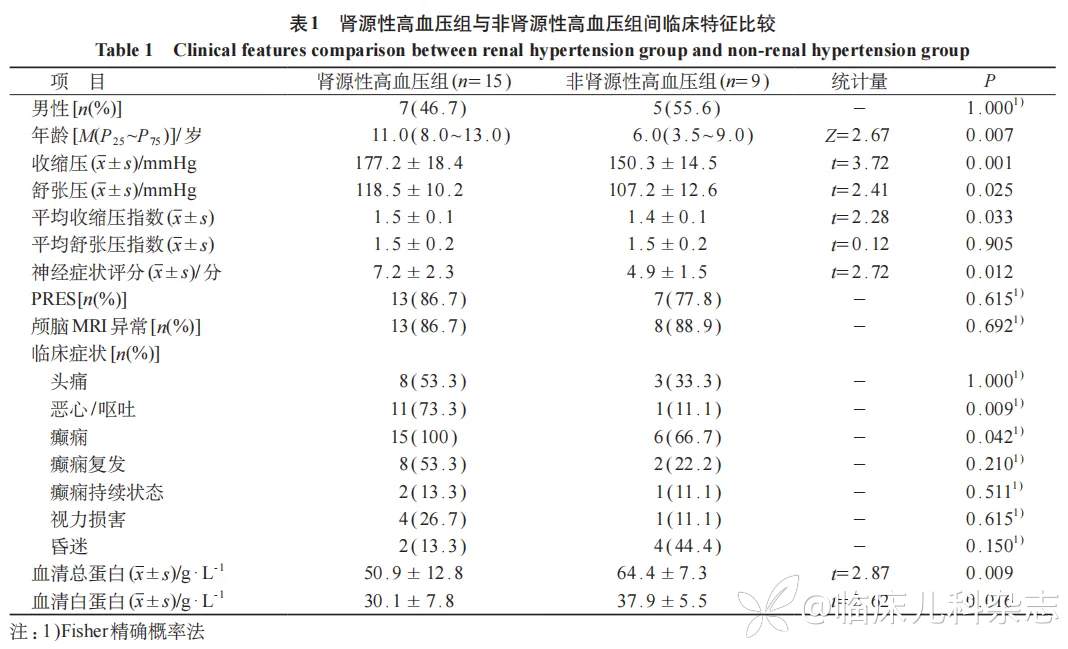
2.2 肾源性高血压组和非肾源性高血压组间临床特征比较
与非肾源性高血压组相比,肾源性高血压组年龄较大,收缩压、收缩压指数以及舒张压较高,神经症状评分较高,恶心呕吐和癫痫的发生率较高,血清总蛋白和白蛋白水平较低,差异均有统计学意义(P<0.05)。见表 1。
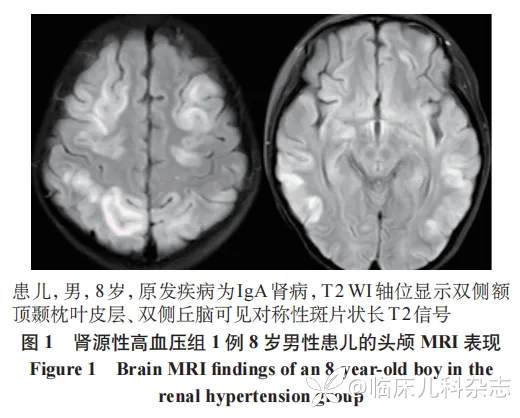
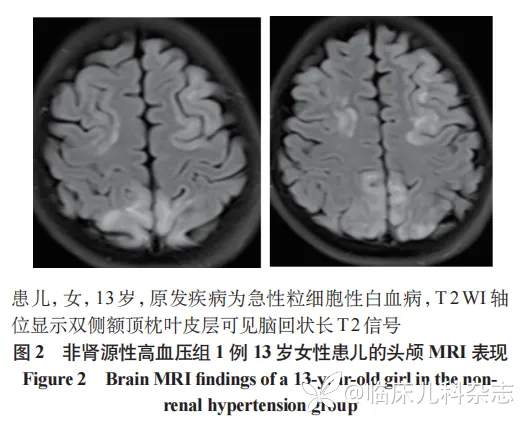
15 例肾源性高血压组患儿中,13 例表现为 PRES 病变,图 1 为 1 例原发疾病为 IgA 肾病的 8 岁男性患儿的头颅 MRI 表现。非肾源性高血压组的 9 例患儿中,8 例 MRI 异常,7 例表现为 PRES 病变,图 2 为 1 例原发疾病为急性粒细胞性白血病 13 岁女性患儿的头颅 MRI 表现。
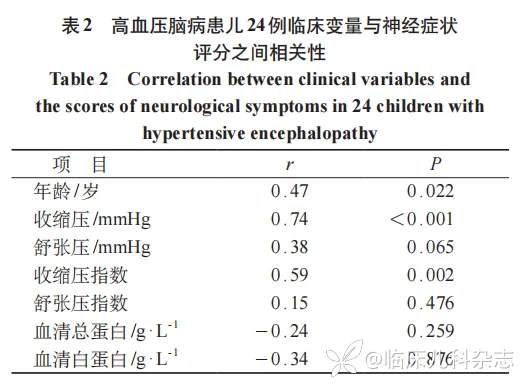
2.3 临床特征与神经症状严重程度之间相关性
神经症状评分与年龄、收缩压和收缩压指数具有显著正相关性(P<0.01),而与舒张压、舒张压指数、血清总蛋白和血清白蛋白无显著相关性(P>0.05)。见表 2。
2.4 随访及预后
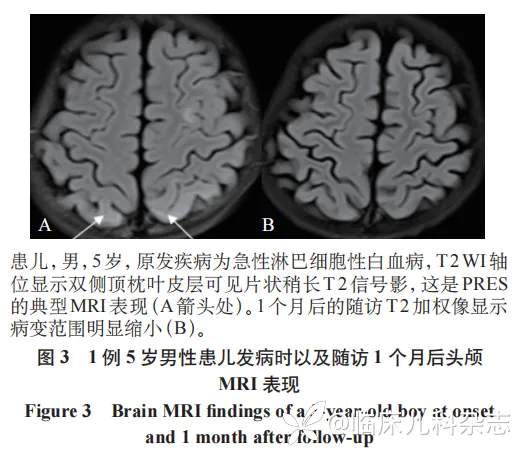
24 例 HE 患儿在接受降压治疗和对症处理后,HE 相关临床症状均在 6~48 小时内好转。所有患儿的平均随访时间为(25.8±4.1)个月,1 例诊断为狼疮性肾炎的患儿在 HE 发生后 6 个月内出现记忆和计算能力下降,其余 23 例患儿均在应用抗癫痫和高血压药物治疗后症状得到缓解,且在随访期间无异常表现。在 20 例 MRI 表现为 PRES 病变的患儿中,经过及时治疗后,所有患儿影像学的 PRES 表现均有所改善,图 3 为 1 例急性淋巴细胞性白血病 5 岁男性患儿发病时以及随访 1 个月后头颅 MRI 表现。
3 讨论
成人高血压主要由原发性高血压或非肾脏疾病引起 [11],然而儿童及青少年高血压通常是继发性的,多数与肾脏疾病相关 [12]。本研究中,62.5% 的 HE 患儿与肾脏疾病有关。HE 发病急骤且病情危重,若治疗不及时可引起不可逆的脑损伤,病情严重时会危及患儿的生命。因此,早期发现和治疗 HE 对降低病死率和改善预后至关重要。
HE 可表现为癫痫发作、颅内出血、PRES 和视神经乳头水肿。在本研究中,癫痫是最常见的症状,且在肾源性高血压组中比在非肾源性高血压组中更为多见(P<0.05)。肾源性高血压组的平均神经症状评分显著高于非肾源性高血压组(P<0.05),这表明本研究中肾源性高血压组比非肾源性高血压组的临床症状更为严重。既往研究显示急性起病、高血压与 HE 的发病有直接关系,发病时肾源性高血压组的平均收缩压和平均舒张压显著高于非肾源性高血压组(P<0.05),这与 Alm 等 [5] 的研究结果一致。此外,本研究的平均收缩压指数也显著高于非肾源性高血压组(P<0.05),这比平均收缩压更能反映两组患儿的血压水平,且神经症状评分与收缩压和收缩压指数具有显著正相关性(P<0.05),这与 Yamada 等 [6] 的研究结果不同,他们发现 PRES 患儿高血压的严重程度与神经症状无相关性,这可能是因为他们的研究仅纳入了 11 例患儿,样本量过少,且全部是 PRES 患儿,而本研究纳入的是 24 例 HE 患儿(其中 20 例颅脑 MRI 表现为典型的 PRES 病变),纳入标准和样本量的差异可能导致研究结果的不同。本研究两组间舒张压指数差异无统计学意义,表明肾源性高血压患儿的收缩压升高更为显著,也可能与两组间患儿的年龄差异显著(P<0.05)和样本量较少有关。
根据已发表的研究,继发性高血压在儿童中比在成人中更常见,肾脏疾病和肾血管异常是儿童继发性高血压最常见的病因 [13],然而,HE 和肾脏疾病之间的直接相关性尚未得到证实,可能由于肾源性疾病所致的高血压可通过肾素血管紧张素系统激活、体液超负荷、交感神经激活和电解质失衡等机制引起重度高血压 [14],进而导致 HE 的发生。本研究发现肾源性高血压组的平均血压高于非肾源性高血压组,同样肾源性高血压组的神经症状评分高于非肾源性高血压组,这提示肾源性高血压组的神经症状更为严重。
在狭义范围内 HE 与 PRES 具有相同的含义,或者说 HE 与 PRES 是相互重叠的疾病 [15],但在目前的研究中,与高血压伴神经功能缺损相关的任何症状均被描述为 HE[16]。由此可见 PRES 的发病机制和 HE 的「过度调节」假说相似,并且都强调由于血压的急剧升高导致血压自动调节紊乱,从而引起血管舒张和血管通透性增加,最终导致血管源性水肿。相关研究显示高血压和肾脏疾病是与 PRES 相关的最重要的危险因素 [17],本研究中肾源性高血压组的血压升高更为显著,且肾源性高血压组的血清总蛋白和白蛋白都显著低于非肾源性高血压组(P<0.05),这可能提示肾源性高血压组的血管内胶体渗透压更低,导致血管内液体更容易渗漏到脑组织中而引起脑水肿,从而更容易发生 HE。
颅脑 MRI 是诊断 HE 的有效工具。在本研究中,20 例患儿(83.3%)在颅脑 MRI 上表现为 PRES 病变,且病变最常累及双侧顶枕叶。在随访过程中有 19 例患儿颅脑 MRI 恢复正常。1 例患儿在半年后复查颅脑 MRI 未完全恢复,且在 HE 发生后遗留了短期后遗症(记忆力和计算能力下降),1 年后以上症状消失,且影像学表现恢复正常。虽然在本研究中没有发现有遗留长期后遗症的病例,但有研究显示 PRES 病变并不是完全可逆的,既往研究显示 PRES 最常见的并发症包括难治性癫痫、癫痫持续状态、颅内出血及脑疝形成 [10]。有研究发现,纳入的 11 例 PRES 患儿中有 2 例遗留有慢性癫痫 [6]。另一项法国的 7769 例成人 HE 患者的大型队列研究中发现 HE 通常合并多种并发症且预后较差 [18]。因此,早期识别和治疗 HE 患儿对预防严重的神经系统后遗症非常重要。
总之,本研究发现肾源性高血压引起的 HE 患儿的临床症状更为严重,且疾病进展更快,提醒临床医师应加强肾源性高血压患儿的血压管理,预防 HE 的发生。一旦出现 HE,应积极进行治疗并长期随访以减少远期后遗症。然而本研究的样本量较少,未来需要更大样本量的相关研究以更好地解释基础疾病与 HE 发病之间的相关性。
好文章,需要你的鼓励
















