近日,我院内分泌科运用精准医疗基因检测技术,成功为一名 8 岁糖尿病患者明确诊断为 MODY2(青少年起病的成人型糖尿病 2 型),这一诊断不仅改变了患儿的治疗方案,更避免了不必要的胰岛素治疗,为其未来生活品质带来根本性改善。
迷雾中的求医路
8 岁儿童的「糖尿病」之困
8 岁的男孩小宇(化名)因体检发现血糖升高慕名来到我院内分泌科就诊。孩子家长焦虑地告诉医生,小宇虽然瘦弱但并无典型的多饮、多尿、体重下降等糖尿病症状,但在学校体检中连续两次空腹血糖偏高。
「这么小的孩子得糖尿病,大概率是 1 型糖尿病,需要终身注射胰岛素。」——家长带孩子就诊多家医院内分泌科,几乎所有接诊医生的初步判断是 1 型糖尿病。然而,内分泌科首席专家李全民主任医师和孙杰主任在详细询问家族史时发现一个重要线索:小宇的父亲、祖父均在青年时期出现轻度血糖升高,但均未使用胰岛素治疗,仅通过饮食控制即可维持血糖稳定,而且孩子的血糖水平也是轻度增高。这一不寻常的家族史引起了两位主任的高度警惕,可能预示着是一种特殊类型的糖尿病。是附和其他医生的诊断让孩子注射胰岛素,还是采用现代新技术为孩子明确诊断?不同的决定可能影响患儿的不同人生,抱着高度负责的精神,科室决定联系国内专门从事特殊类型糖尿病研究的医院为小宇进行相关基因检测,探索精准医疗在糖尿病分型诊断中的应用价值。
精准医疗破迷局
基因检测锁定 MODY2
经过详细的遗传咨询和知情同意,医疗团队为小宇及其父母采集了血液样本,送检糖尿病相关基因检测。检测结果明确显示:GCK 基因存在杂合突变,确诊为 MODY2。
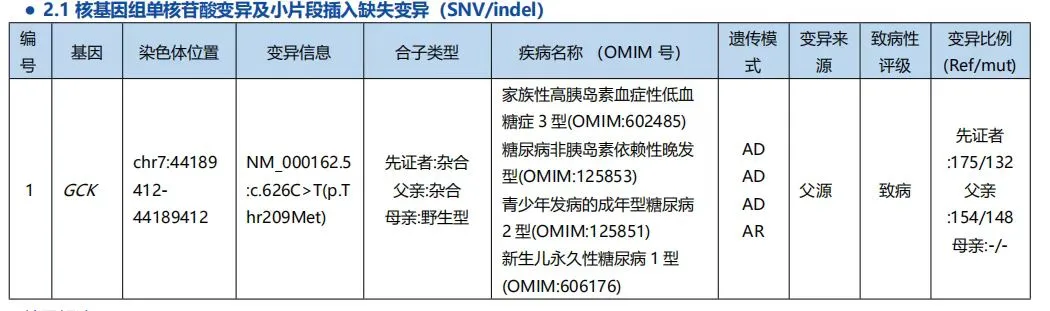
MODY2(青少年起病的成人型糖尿病)是一类单基因糖尿病,占所有糖尿病病例的 1%—2%,常被误诊为 1 型或 2 型糖尿病。其中 MODY2 由 GCK 基因突变引起,特点是轻度空腹高血糖、进展缓慢、微血管并发症风险极低。
「这一诊断彻底改变了小宇的治疗轨迹。」李全民主任医师解释说,MODY2 患者通常仅需饮食调节,无需药物治疗,更不需要胰岛素。如果按照传统 1 型糖尿病治疗,孩子将承受不必要的胰岛素注射负担和低血糖风险。
精准分型
为糖尿病治疗带来革命性转变
科室主任孙杰主任医师指出,糖尿病的精准分型对治疗选择具有重要意义。传统分型局限,长期以来,糖尿病主要分为 1 型(胰岛素依赖型)和 2 型(胰岛素抵抗型),但这种分类方法无法涵盖所有糖尿病亚型,导致部分患者接受不适宜的治疗。
在小宇的案例中,明确 MODY2 诊断后,我科医疗团队立即调整治疗方案:停止所有降糖药物,制定个体化饮食方案,定期监测血糖。三个月后随访,小宇的空腹血糖稳定在达标水平,生长发育良好,完全避免了每日胰岛素注射的负担。
展望未来
精准医疗在内分泌领域的广阔前景
小宇的成功案例是我院内分泌科开展精准医疗的缩影。糖尿病精准分型正进入「基因时代」。然而,能提供这种前沿基因检测服务的医疗机构在全国范围内屈指可数,它如同为糖尿病诊断配备的「基因雷达」,目前仅集中在少数顶尖三甲医院或研究型医疗机构。由于需要专业的遗传数据分析能力和临床解读经验,这项技术要从实验室走向广大患者的诊室,仍有很长的路要走。
目前我院内分泌科已建立完善的单基因糖尿病筛查流程,并与国内可进行基因检测的机构建立相关联系,可进行糖尿病分型的相关检测。「糖尿病精准分型是内分泌领域的重要发展方向。」科主任孙杰主任医师总结道,「未来,我们将继续推进基因检测与临床诊疗的深度融合,让更多患者享受到精准医疗带来的福祉。」
随着精准医疗技术的普及和基因检测成本的降低,越来越多的糖尿病患者将从中受益。我院内分泌科将继续探索和实践,推动糖尿病诊疗从「一刀切」走向「个体化」,从「治标」走向「治本」,为健康中国建设贡献力量。
医学小贴士
MODY2(青少年起病的成人型糖尿病)具有以下特点:
1. 三代以上家族遗传史,常染色体显性遗传。
2. 起病年龄较早,通常在 25 岁以下。
3. 无典型糖尿病症状或症状轻微。
4. 无自身免疫证据或胰岛素抵抗特征。
5. 可通过基因检测明确分型。
好文章,需要你的鼓励
















