在正兴医院产科,彝族姑娘阿佳(化名)算得上是一位「老朋友」。此前几次顺利的生产经历,让她对这个科室有着天然的信任。
然而,这一次怀孕却藏着意想不到的风浪。
01、孕期「不定时炸弹」
阿佳此前已有多次顺产经历,还经历过三次刮宫,这次是她第七次怀孕。多次的宫腔操作,让她的子宫早已「伤痕累累」,也为后续的凶险埋下了伏笔。
在 23 周多的时候,阿佳来到我院产科张玉彬主任的门诊(此前在当地医院产检)。

一次常规的四维彩超,却查出了一个令人揪心的结果——胎盘覆盖宫颈内口,部分达后壁,长约 3.0 cm,确诊为完全性前置胎盘(又称中央性前置胎盘)。
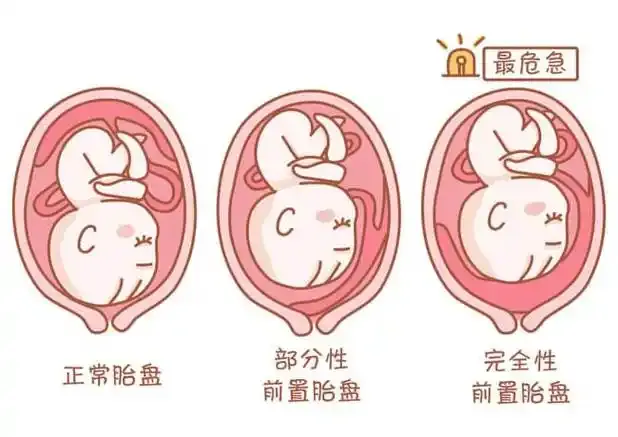
这意味着什么?
通俗地说,胎盘本该长在子宫的「高处」,却偏偏堵在了「门口」。整个孕期,就像体内埋着一颗不定时炸弹,随时可能引发不可预知的阴道大出血,母胎生命都悬于一线。
然而,由于依从性差,阿佳并未按照医嘱进一步完善检查、规律产检。
02、38 周+4,警报拉响
直到孕 38 周多,阿佳终于再次出现在正兴医院。情况已经变得棘手:不仅是完全性前置胎盘,还合并了臀位、疑似巨大儿等多重高危因素。
收治入院后,盆腔 MRI 印证了最担忧的诊断:胎盘粘连。结合阿佳多次刮宫的病史,胎盘植入的风险极高——这意味着胎盘已经像树根一样深深扎进了子宫肌层,手术中出血的风险将成倍增加。
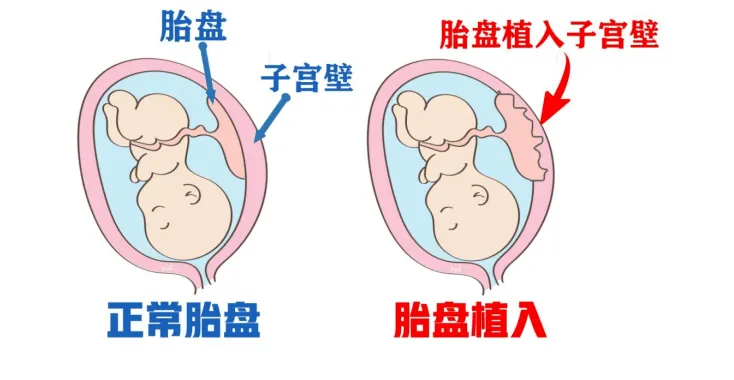
一场守护母婴安全的「硬仗」,就此打响。
产科科主任赖巧凤、张玉彬主任迅速统筹,麻醉科、输血科严阵以待,备足了血液制品,为手术台上的「战场」做好了后勤保障。
03、一波三折的生死拉锯
麻醉顺利完成后,谁也没有料到,危机来得如此之快。手术台上瞬间涌出了大量鲜血。短短几秒,出血量已近 300 ml,产房内的气氛骤然紧绷。
难点一破「墙」取胎
由于是中央性前置胎盘伴臀位,且胎盘附着于前壁,传统的避开胎盘切口行不通。为了最快速度娩出胎儿,主刀医生张玉彬主任必须直接切开胎盘进入羊膜腔。
「快!立即消毒进腹!」张主任一声令下,团队争分夺秒。切开胎盘,迅速以臀位助产方式将胎儿安全娩出。这一步,不仅考验速度,更考验在血泊中精准操作的定力。
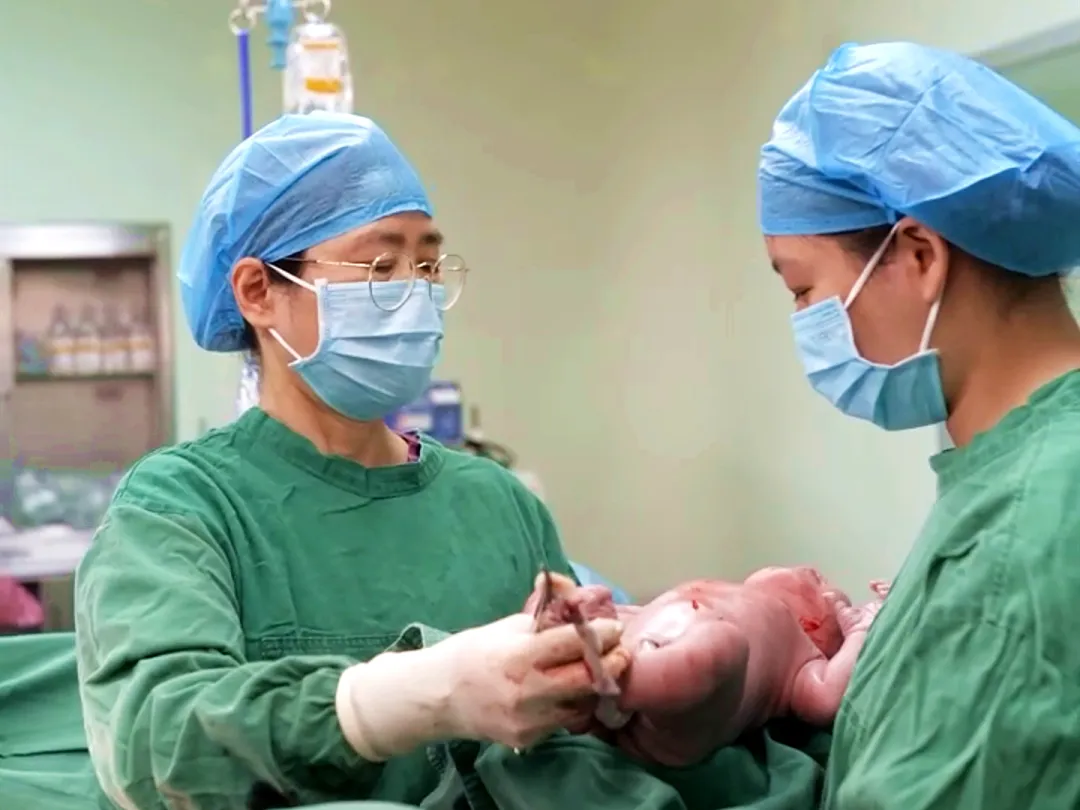
难点二 徒手「挖」除植入胎盘
胎儿娩出后,真正的硬仗才开始。正如术前预判,胎盘与子宫前壁致密粘连并植入。
由于患者既往多次刮宫史,子宫肌层薄如蝉翼。手术团队不得不徒手进行胎盘剥离。
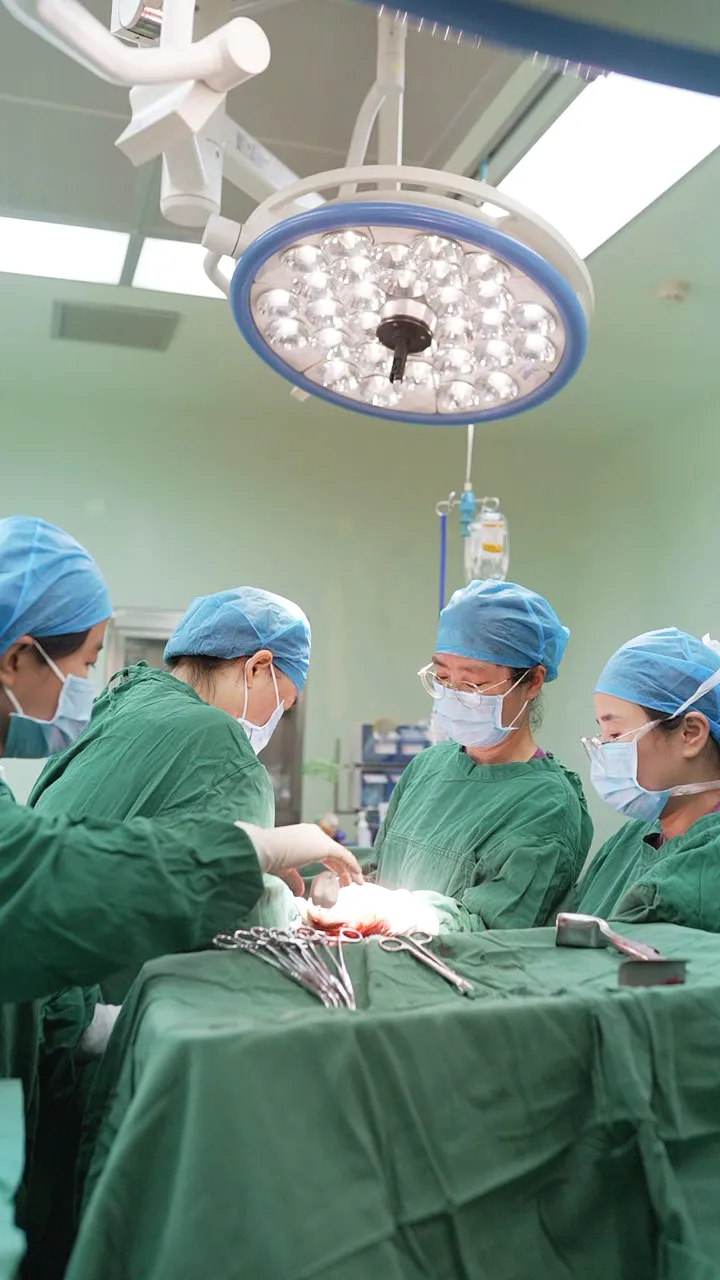
胎盘剥离后,最凶险的一幕出现了:阿佳的子宫瘫软如「面团」,由于胎盘植入区域被挖除后,子宫前壁几乎只剩下一层薄薄的浆膜层,大量鲜血从创面汹涌而出。
处置 层层设防的「组合拳」
面对汹涌的出血和千疮百孔的子宫,单一的止血手段已无效。手术团队打出了一套教科书式的「止血组合拳」:
第一招
药物强攻与物理阻断
立即实施药物促宫缩、行双侧子宫动脉上行支结扎,试图从源头掐断血流。
第二招
极限修补,分支截断
针对子宫前壁因胎盘挖除后留下的巨大「窟窿」,团队进行了精细的螺旋状(荷包)连续缝合,层层修补缺损。
然而,出血仍未完全停止,团队再追加子宫动脉卵巢支结扎,进一步阻断血供。
第三招
「背带」加压,终极保宫
就在大家稍稍松一口气时,按压宫底,子宫再次变软,又有血液涌出,此时累计出血已达 1100 ml。
为了保住这位年轻母亲的子宫,团队果断实施改良子宫背带缝合术,将子宫整体「兜」住,加强宫缩。
与此同时,麻醉团队全程紧盯生命体征,输血科火速调配血液制品及时输注。
这是一场凶险的拯救行动,阿佳的情况集合了多次流产刮宫史、中央性前置胎盘、胎盘植入、臀位四大高危因素。
尤其是徒手剥离植入胎盘后,子宫前壁几乎只剩浆膜层。
历经多重荷包缝合+动脉结扎+背带缝合这一系列高难度操作,充分考验了团队的应急能力与技术水平。
最终,在多学科通力协作下,母婴平安,子宫保住。这也再次证明,面对最凶险的产科急症,经验与技术缺一不可!

每一次看似「顺理成章」的新生背后都可能是一场惊心动魄的生命保卫战,正兴医院产科团队始终以专业与担当,为母婴安全保驾护航
好文章,需要你的鼓励
















