消化道出血、完全性肠梗阻、肠道肿瘤破裂出血,再叠加糖尿病、高血压、重症肺炎等多种基础疾病;患者既往曾因危重病情入住 ICU 抢救,并一度发生心脏骤停。对于这样一位高危患者而言,每一步诊疗都充满挑战。
近日,和祐医院胃肠外科张铁民教授团队联合消化内科、麻醉科、ICU、护理团队等多学科力量,为患者实施腹腔镜微创 NOSES 手术(经自然腔道取标本手术),在最大限度降低创伤的同时,成功切除病变肠段、解除梗阻、控制出血。经过两周左右的综合救治,患者顺利度过围手术期,恢复良好并平稳出院。
消化道出血背后,发现肠道「危险信号」
不久前,一位病情复杂的患者因消化道出血从和祐医院 ICU 转至消化内科进一步诊治。对于这位合并多种基础疾病的患者而言,出血可能迅速导致贫血加重、循环不稳定,甚至诱发休克,必须尽快明确原因。
消化内科团队第一时间为患者完善相关检查,发现在患者大肠内有一块约 5×6 厘米的肿物。肿物已造成肠腔严重狭窄甚至完全堵塞,患者已经出现典型的完全性肠梗阻表现;与此同时,肿物破裂出血,正是此次消化道出血的重要原因。
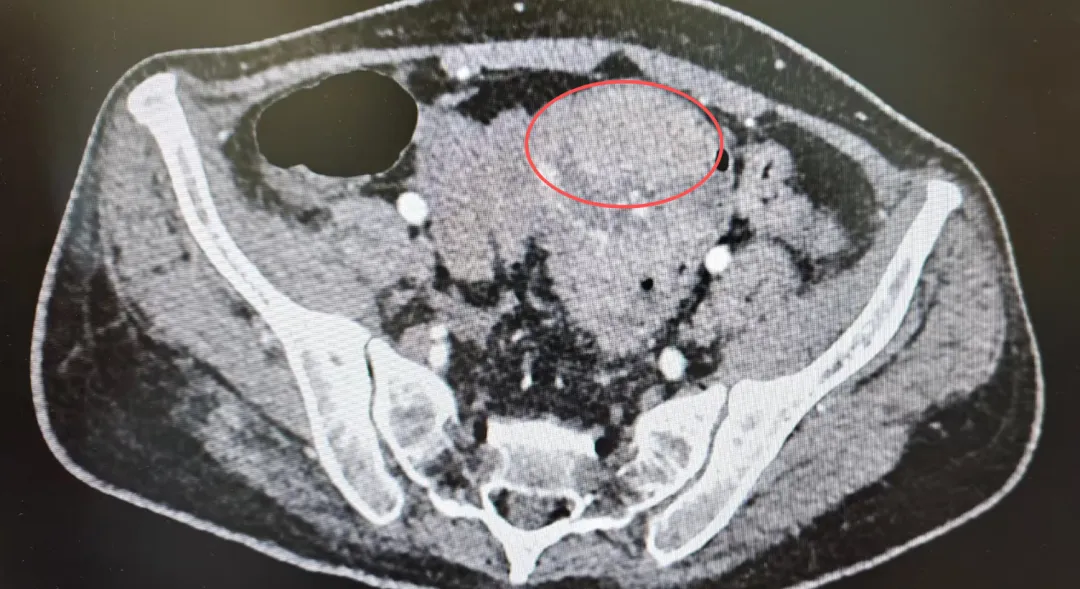
面对这一情况,消化内科迅速判断病情危重,立即启动专科转诊流程,将患者转入胃肠外科进一步救治。
多病叠加,手术风险极高
患者转入胃肠外科后,科室主任张铁民教授第一时间牵头评估病情,并组织多学科讨论。团队一致认为,若不能及时解除梗阻,患者可能进一步发生肠缺血、肠坏死、肠穿孔、腹腔感染,甚至感染性休克,随时危及生命。
更棘手的是,患者同时合并糖尿病、高血压、重症肺炎等多种基础疾病,既往还曾因危重病情在 ICU 抢救,并发生过心脏骤停。这意味着患者对麻醉和手术的耐受能力明显下降,术中循环波动、术后感染、心肺功能不全、伤口愈合不良等风险均显著增加。
对于这样的患者来说,手术风险很高;但如果不手术,肠梗阻和持续出血同样可能迅速危及生命。
「患者已经出现完全性肠梗阻,不能再等待。」张铁民教授表示,救治的关键,是在尽可能短的时间内解除梗阻、切除病灶、控制出血,同时最大限度减少手术创伤,帮助患者平稳渡过麻醉和围手术期。
选择 NOSES,争取更小创伤、更快恢复
最终,张铁民教授团队决定为患者实施腹腔镜微创 NOSES 手术。这是近年来微创胃肠外科的重要技术之一。与传统开腹手术相比,NOSES 手术不需要在腹部额外切开较大的取标本切口,而是通过肛门等自然腔道取出切除标本,体表仅留下数个微小穿刺孔。
对于普通患者而言,NOSES 手术具有创伤小、疼痛轻、恢复快、腹壁切口并发症少等优势;对于这位合并多种基础疾病、既往曾心脏骤停的高危患者而言,减少创伤、减少出血、减少术后感染风险,就意味着更高的围手术期安全性。
手术当天,张铁民教授团队凭借丰富的胃肠肿瘤微创手术经验,精细分离组织,准确处理血管,完整切除病变肠段,并在尽可能减少出血和组织损伤的前提下完成肠道重建。
整个手术过程顺利,术中出血少,患者生命体征保持平稳。术后,患者腹部仅留下 4 个约 0.5–1 厘米的小切口。相比传统开腹手术的大切口,这种微创方式显著降低了身体打击,为患者术后恢复创造了更有利条件。
术后病理结果提示:乙状结肠腺癌,肿瘤大小 8×7.5×3 cm。
在和祐医院医护团队监测和管理下,患者术后未出现明显感染、出血等严重并发症,精神状态逐日改善,各项指标逐步恢复平稳,顺利出院。后续,患者将根据病理分期和整体身体状况,按计划接受进一步辅助治疗。
高危不等于无解
这位患者的成功救治,得益于我院多学科团队的快速响应、精准评估、微创手术方案选择以及围手术期全流程管理。
张铁民教授表示,对于复杂危重肿瘤患者而言,治疗并不是简单地「能不能做手术」,而是要综合判断患者的肿瘤情况、基础疾病、麻醉风险、心肺功能、感染控制能力和术后恢复条件,制定个体化、最优化的治疗方案。
同时,他提醒,结直肠癌是我国常见恶性肿瘤之一,早期结直肠癌可能症状并不明显,40 岁以上人群,尤其是有结直肠癌家族史、长期便秘或腹泻、反复便血、慢性肠炎、肠息肉病史,以及饮食结构不健康、长期吸烟饮酒、肥胖等高风险人群,应重视胃肠镜筛查。早发现、早诊断、早治疗,是提高结直肠癌治疗效果、降低严重并发症风险的关键。
好文章,需要你的鼓励
















