脑损伤后意识障碍
为探索及总结脑损伤后长期意识障碍患者的治疗方法,来自比利时烈日大学、哈佛大学医学院教学附属斯波尔丁康复医院、纽约韦尔·康奈尔医学院等医学院校的专家共同检索、分析、总结了 2013.1.1-2018.10.31 期间关于促醒治疗的已发表研究,成果总结为《长期意识障碍患者的治疗干预》一文 [1],文章发表在 2019 年的《柳月刀神经病学》(Lancet Neurology,影响因子 30.039)。

脑外伤后意识障碍
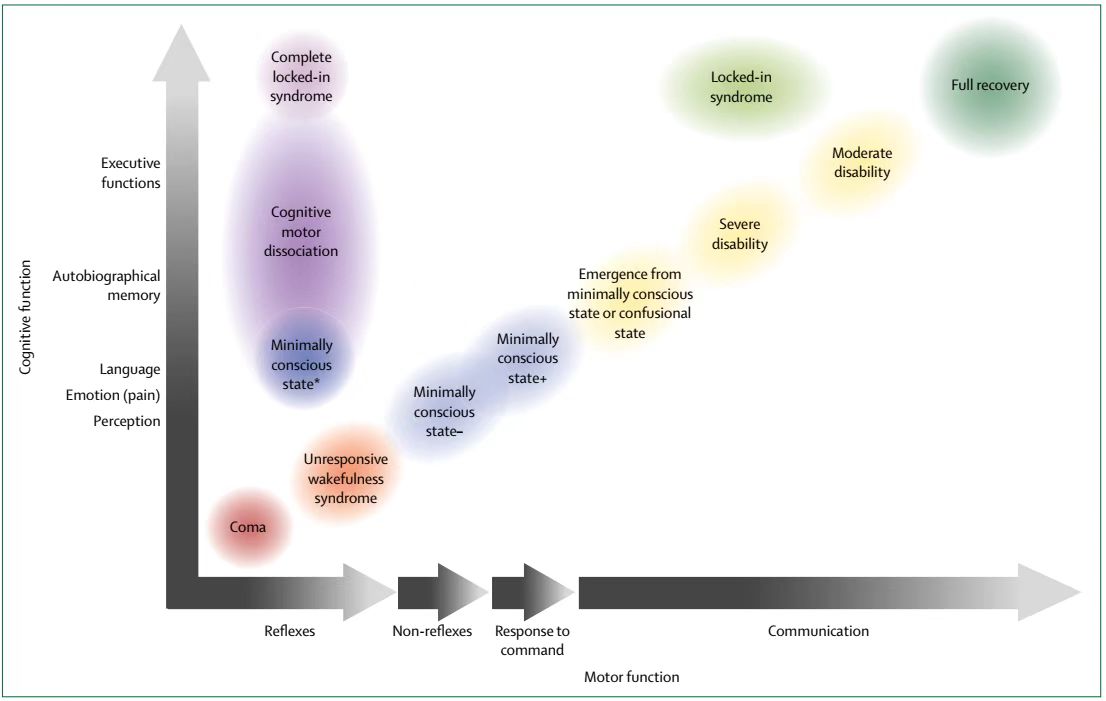
重度脑外伤后运动及认知功能改变
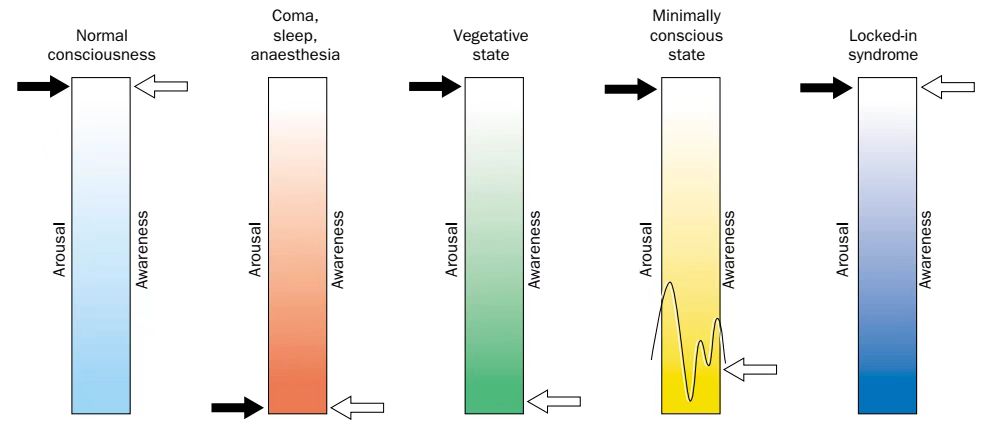
意识包含觉醒及意识内容两个维度 [2]
昏迷
觉醒度及意识内容完全丧失。无觉醒、不能感知自我及环境。
植物状态(无反应觉醒综合征)
觉醒但无意识内容。患者可睁眼,仅存在反射动作,如磨牙、打哈欠、呻吟等。
微小意识状态(MCS)
有可重复的意识内容征象,症状波动。
MCS:分为 MCS-(无言语功能)、MCS+(有言语功能)。
MCS-:有视觉追踪、定位疼痛刺激、主动运动反应(如抓握床单)。
MCS+:满足以下任一条件:
①听从指令
②有意义的发声
③有目的但无功能的沟通。
微小意识状态好转或混乱状态
可进行功能性沟通或使用 2 种不同物品,仍存在多方面的认知障碍、行为失调、症状波动、定向力欠佳。
认知运动分离(CMD)
任务导向的功能磁共振(fMRI)或脑电图(EEG)提示存在意愿性大脑活动,但床旁检查提示昏迷、无反应觉醒综合征、或 MCS-。
闭锁综合征
脑干的皮质脊髓束及皮质延髓束通路损伤后导致四肢瘫及构音障碍。患者不能活动(部分患者可有远端肢体活动,称不完全闭锁综合征),但感觉正常且完全清醒,这类患者一般能上下活动眼球、眨眼。完全闭锁综合征患者,眼球不能活动,只能依靠脑-机接口沟通交流。
组图来自基于真实人物事件拍摄的电影《潜水钟与蝴蝶》,讲述法国《ELLE 杂志》总编辑让-多米尼克·鲍比中风后表现为闭锁综合征,最后通过左眼眨动示意语言治疗师进行字母排序,最终成书《潜水钟与蝴蝶》。
促醒治疗分类
药物治疗、无创脑刺激、
有创脑刺激、感觉刺激项目
药物治疗
(1)金刚烷胺 Amantadine
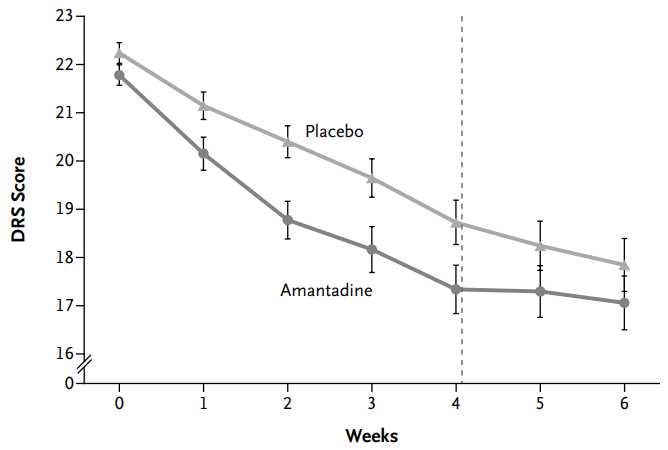
金刚烷胺治疗重度脑外伤后意识障碍的随机对照试验研究 [4] 在 2012 年发表于《新英格兰杂志》(The New England Journal of Medicine,影响因子:72.406)。
本研究纳入 184 名脑外伤(病程 28-112 天)意识障碍患者,试验组患者第 1-2 周服用金刚烷胺 100 mg Bid;第 3 周:金刚烷胺 150 mg Bid;如 3 周后疗效评分未比基线提高至少 2 分,则在第 4 周调整剂量为:金刚烷胺 200 mg Bid。对照组服用安慰剂。研究结果显示,服用金刚烷胺组的患者功能恢复更快,疗效评估工具为世界卫生组织开发的 Disability Rating Scale(残疾评定量表)。
对于非外伤性脑损伤后微小意识状态患者,金刚烷胺可改善其行为功能。病例对照试验研究显示,金刚烷胺可改善缺氧后微小意识状态患者的额顶叶皮质代谢,如下图:
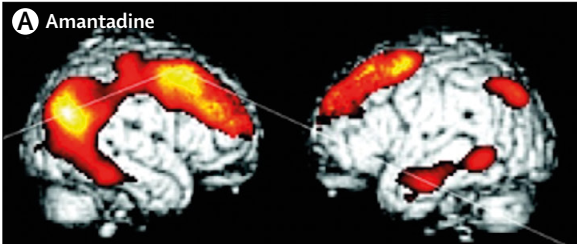
(2)唑吡坦 Zolpidem
唑吡坦是助眠药,研究显示其可改善约 5% 意识障碍患者的意识及功能水平,EEG、fMRI、PET 等相关研究显示唑吡坦能促进大脑前额区活动,如下图:
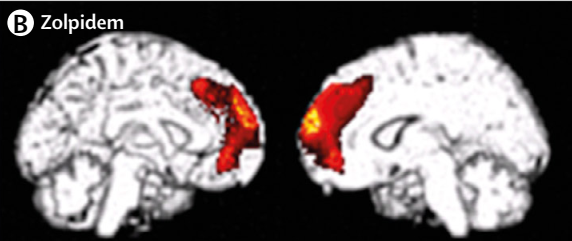
(3)鞘内巴氯芬及其他
曾报道鞘内巴氯芬、咪达唑仑、齐考诺肽可改善意识障碍,疗效仍需进一步研究验证。
无创脑刺激
(1)经颅直流电刺激
Transcranial Direct Current Stimulation
通过微弱电流(≤ 2mA)调控两个电极间脑皮质的兴奋性。
经颅直流电刺激可改善长期意识障碍患者临床症状,如物体使用、功能性沟通,但需持续治疗,且接受刺激区域(背侧前额叶皮质)及对意识恢复关键的脑区(如楔前叶、丘脑)需保留部分功能及结构。经颅直流电刺激治疗后,所有微小意识状态患者、部分植物状态患者的皮质连接及兴奋性改善,提示存在神经重塑。
刺激部位:刺激前额区比刺激楔前叶、运动皮质的效果更好。刺激背侧前额叶皮质可增强前额叶-丘脑间连接。刺激纹状体可使丘脑去抑制,增强丘脑-皮质连接,促进意识恢复。
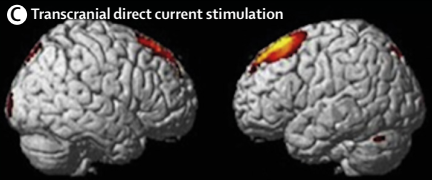
(2)重复经颅磁刺激
Repeated Transcranial Magnetic Stimulation
通过电磁脉冲诱发局部神经去极化及放电,可影响脑重塑及皮质重组。重复经颅磁刺激可抑制(频率约 1 Hz)或激活(频率 5-20 Hz)神经活动。
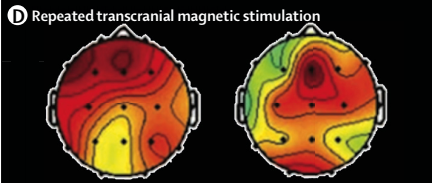
改善微小意识状态患者的血流动力学、慢波功率,但对植物状态患者疗效不确切。刺激 M1 区后,微小意识状态患者δ、α波的绝对及相对功率提高,β波频率增加(如下图),意识改善。
(3)其他无创脑部刺激方法
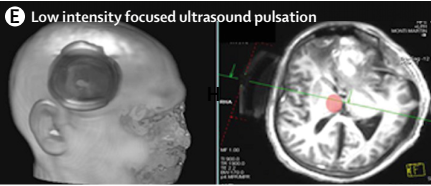
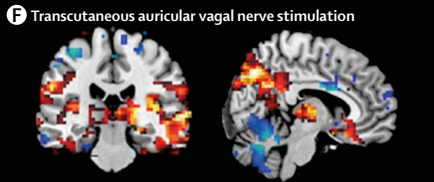
曾有关于低强度聚焦超声脉冲治疗、经皮耳迷走神经刺激治疗、脊髓刺激治疗等的研究报道。如一案例报道示有例脑外伤 19 天后微小意识状态患者接受一个疗程的低强度聚焦超声脉冲治疗数天后,其语言理解力、空间-时间定向力改善。经皮耳迷走神经刺激、脊髓刺激等均有类似案例报道,其疗效需与自然恢复相鉴别。相关治疗疗效需进一步研究验证。
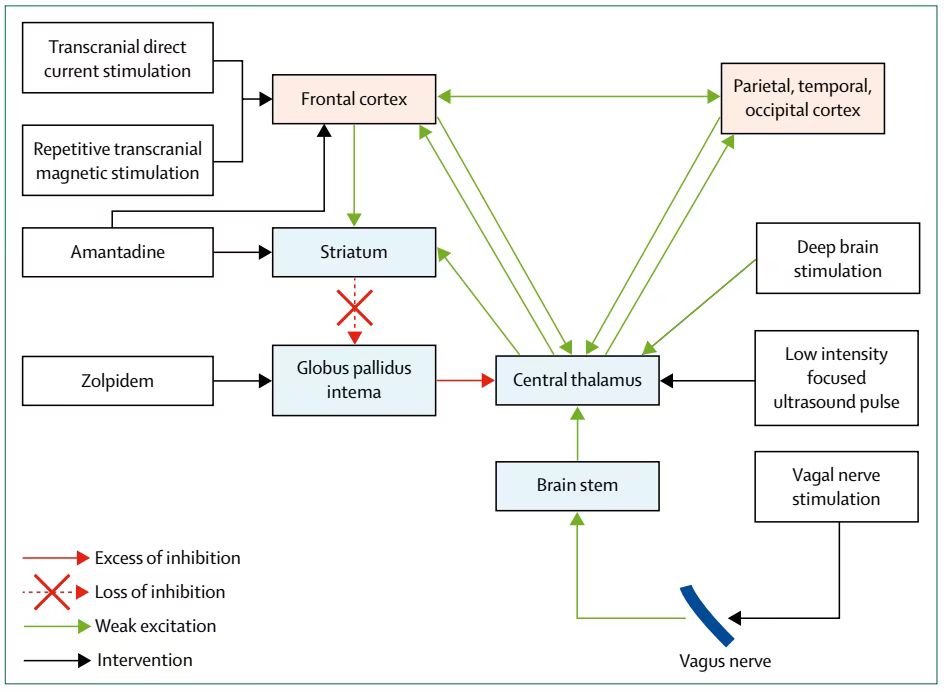
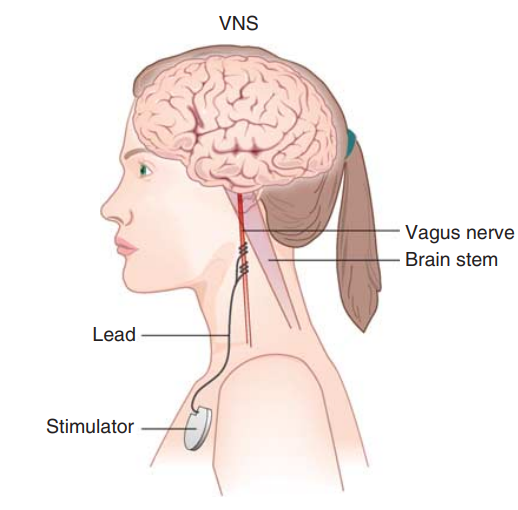
有创脑刺激
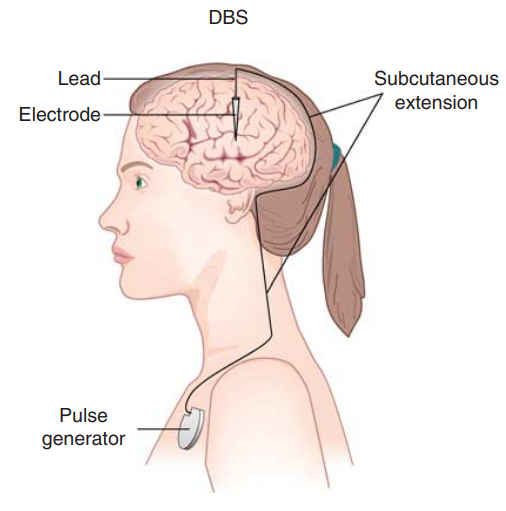
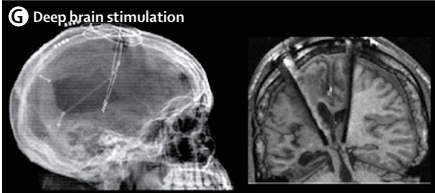
有创脑刺激促醒的方案目前尚未统一。曾有一项持续 7 年的关于刺激脑损伤 6 个月以上意识障碍患者丘脑网状核的前瞻开放性研究,40 名患者仅 5 名(13%)符合条件,2 名患者因法律相关问题未手术,3 名患者治疗后效果不显著。
但 2007 年有一篇此治疗有效的报道,一例脑外伤 6 年微小意识状态的患者深部脑刺激后能对指令反应、经口进食、进行功能性沟通,效果持续 6 个月以上,且深部脑刺激关闭后仍遗留效应,功能高于基线水平。
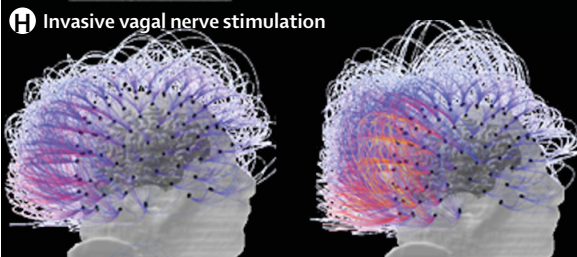
曾有有创迷走神经刺激治疗意识障碍患者的案例报道,患者从植物状态改善为微小意识状态,且脑网络连接增强(见下图),但应谨慎解读本案例报道,需进一步研究验证本法疗效。
感觉刺激项目
包括运动治疗、声频治疗、音乐治疗及多感觉训练治疗等。其中,仅熟悉音频刺激训练的效果研究是双盲随机对照试验,可促进长期意识障碍患者恢复。已发表的熟悉音频刺激训练方案为亲属讲述 5 分钟患者自传体事件,每次 10 分钟,每天 4 次,每次之间至少间隔 2 小时,持续 6 周,结果表示经此治疗的患者比未接受声音刺激组患者的效果好,但疗效不显著。相关治疗项目需进一步探索。
综而述之,意识障碍患者的促醒治疗中,目前仅金刚烷胺、经颅直流电刺激有 II 级证据支持。管理意识障碍患者存在较多挑战,进行随机对照试验较困难,但近年来治疗方法逐渐增多且疗效可观,相信未来几年将得到进一步发展。
参考文献
1. Thibaut, A., et al., Therapeutic interventions in patients with prolonged disorders of consciousness. 2019. 18(6): p. 600-614.
2. Laureys, S., A.M. Owen, and N.D.J.T.L.N. Schiff, Brain function in coma, vegetative state, and related disorders. 2004. 3(9): p. 537-546.
3. Vansteensel, M.J., et al., Fully implanted brain–computer interface in a locked-in patient with ALS. 2016. 375(21): p. 2060-2066.
4. Giacino, J.T., et al., Placebo-controlled trial of amantadine for severe traumatic brain injury. 2012. 366(9): p. 819-826.
5. Rosa, M.A. and S.H.J.N. Lisanby, Somatic treatments for mood disorders. 2012. 37(1): p. 102-116.
6. Lewis, G.J.L., Transcranial magnetic stimulation for depression. 2018. 391(10131): p. 1639-1640.
7. Jongkees, B.J., et al., Transcutaneous vagus nerve stimulation (tVNS) enhances response selection during sequential action. 2018. 9: p. 1159.
好文章,需要你的鼓励
















