病史摘要
患者,男,40 岁。发现双肺多发结节,全身多发淋巴结肿大多年。
肿瘤指标:无异常。
血常规:无异常。
结核相关检查:无异常。
PET/CT 图像
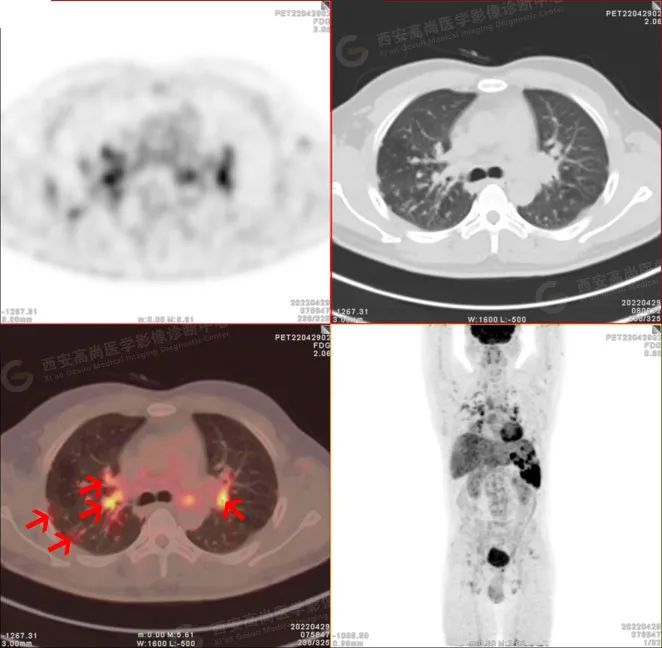
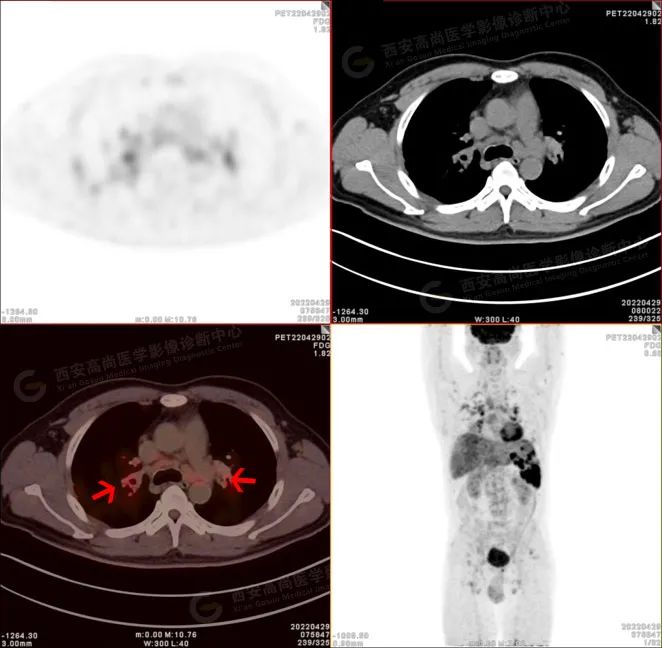
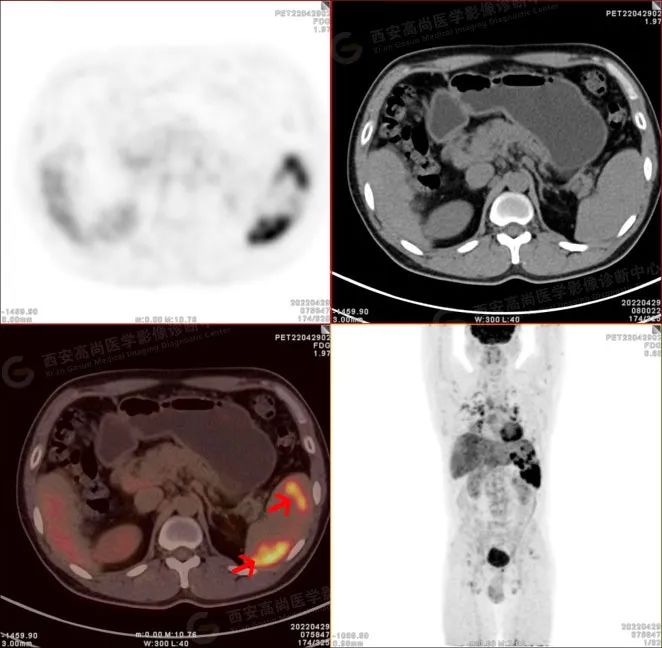
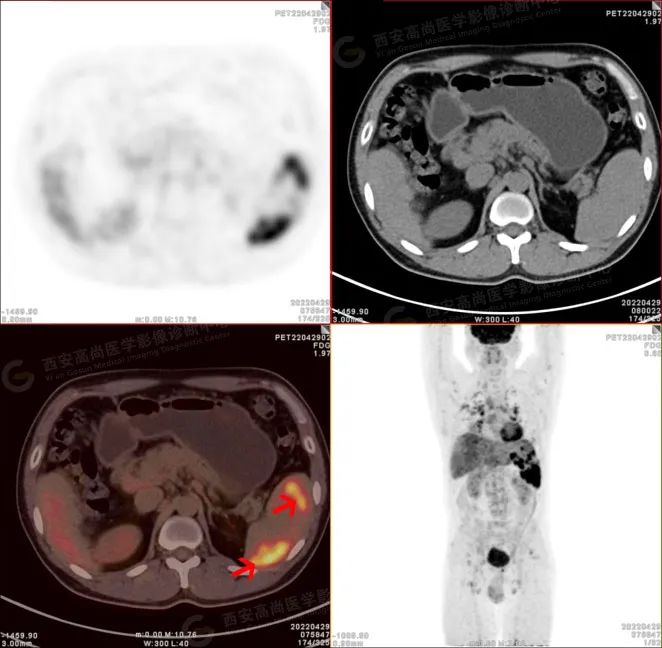
PET/CT-MR 图像
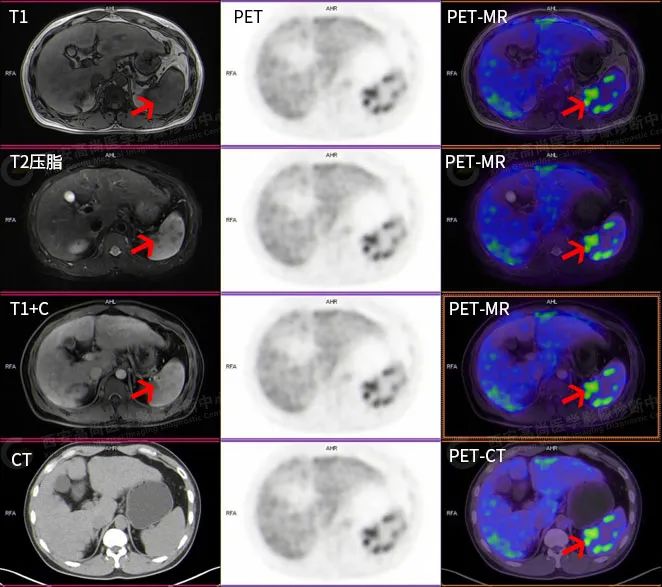
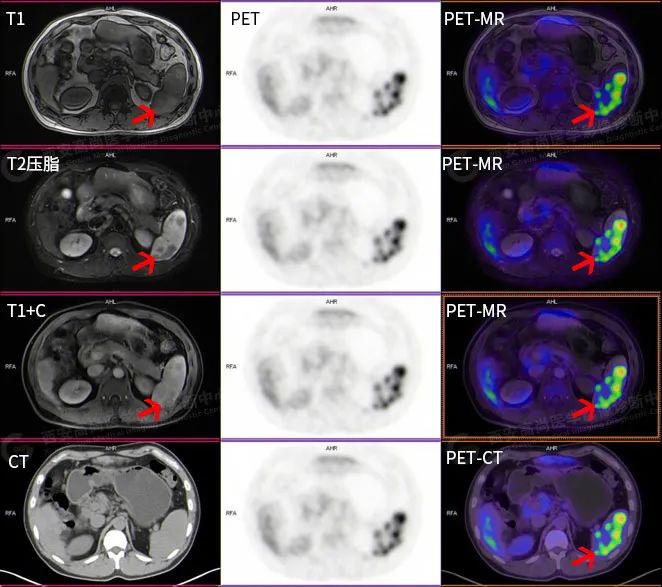
PET-MR 多模态检查所见
脾脏形态、大小基本正常,脾脏内见多发大小不等的斑片状及结节状稍低密度病变,MR 呈稍短 T1 短 T2 信号,增强扫描呈延迟期轻度强化。PET 呈放射性摄取异常增高影,SUV 最大值介于 4.3-10.1。
PET-MR 多模态检查结论
脾实质内多发斑片及结节状稍低密度病变,MR 呈异常信号伴轻度延迟强化,呈不同程度 FDG 代谢异常增高,多考虑肉芽肿性病变(结节病累及脾脏可能性大),建议必要时穿刺活检。
病理结果
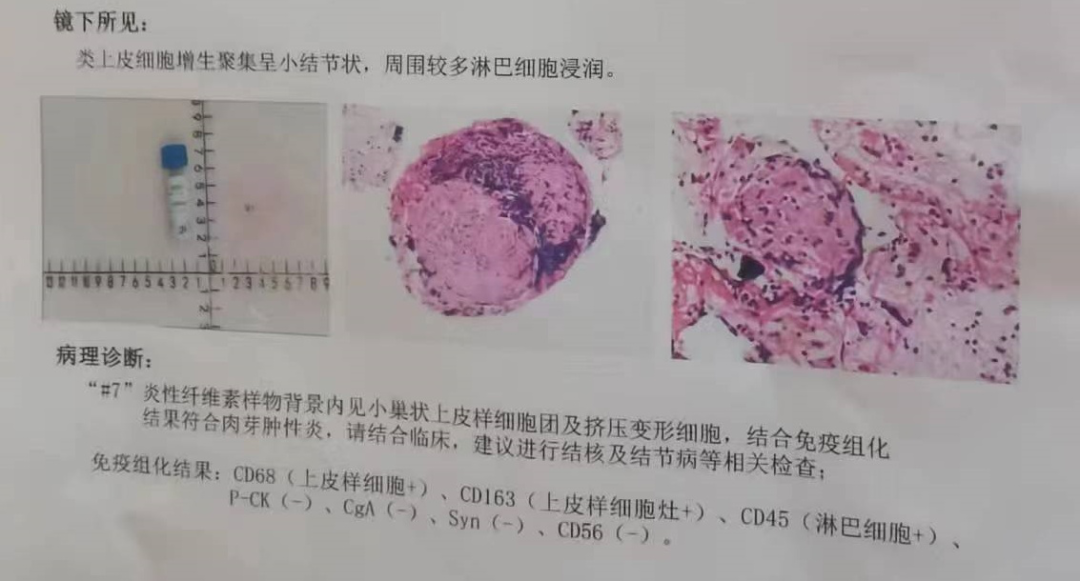
讨论
脾结节病是多系统多器官受累的病因不明肉芽肿性疾病,半数无明显临床症状, 可以表现为乏力、发热和体质量减轻等全身症状, 常侵犯肺、双侧肺门淋巴结,临床上 90% 的病例有肺的累及,也可累及全身其他器官,包括浅表淋巴结、眼、皮肤、心脏、肝、脾、肾、神经系统和骨髓等,少部分病例好发于青年期及 50 岁以上中老年期。结节病累及脾的病例在临床上较为少见,病理表现为脾实质内大小不等结节样改变,由境界清晰的朗格汉斯巨细胞和类上皮细胞组成结节,不伴坏死。当结节病侵及脾脏时,可表现为均质性的脾大, 或者表现为脾内多发结节。
影像学表现
脾多发结节在 CT 平扫表现为弥漫性分布低密度影或等密度影,直径 0.2 cm-2.0 cm, 边界模糊,增强扫描延迟期病灶呈轻至中度强化。
脾多发结节在 MRI 平扫呈弥漫性类圆形结节状异常信号,T1 呈稍高信号,T2 呈略低及低信号,代表慢性纤维化,强扫描动脉期脾内结节呈无或轻度强化,门静脉期病变呈环状强化,环状增强为肉芽组织,延迟期病灶仍呈环形强化,部分强化程度较静脉期升高。
PET/CT 显像可见代谢增高。
鉴别诊断
1、淋巴瘤:患者均可见不同程度脾脏增大,表现为脾脏多发肿块、结节。MRI 平扫呈长 T1 长 T2 信号改变,去相位图像信号相对于正相位无明显减低,T2 压脂序列呈稍高信号,MRI 增强扫描病灶在动脉期表现为轻度均匀强化,较同一层面正常脾脏强化明显减低。可见「血管漂浮」征,静脉期及平衡期病灶呈渐进性轻中度强化,较周围实质强化程度减低,部分病灶内可见坏死。
2、窦岸细胞血管瘤 :表现为脾脏体积不同程度增大,脾内多发类圆形病灶,大小不等 T1 呈略低或等信号,T2 病灶显示清楚,以稍高信号为主,混杂低信号影,部分可见「雀斑」征,病灶内未见脂肪信号。增强动脉期病变可见强化,部分病灶显示不清,门静脉期病变强化程度升高,信号强度较周围 实质增高,延迟期病灶持续强化。
3、脾转移瘤:MRI 平扫呈长 T1 稍长 T2 信号改变,边界欠清,增强扫描动脉期病灶显示较平扫明显清晰,病灶边缘强化为主,病灶中央液化坏死区不强化,延迟期病灶-脾的信号强度对比下降,病灶边界显示模糊。
4、神经源性肿瘤:占腹膜后肿瘤的 10%-20%。神经源性肿瘤多位于脊柱两侧,边界清楚,为囊实性或实性肿块,密度均匀或不均匀,可伴有椎间孔形态改变。
PET-MR 多模态优势
多发小结节状的脾脏病变在很多疾病中都有体现,包括细菌、真菌和原生动物感染,肉芽肿疾病,以及结节病和恶性肿瘤。但这些疾病在 18F-FDG PET 图像上都表现为中高程度的代谢增高,甚至某些良性病变的代谢高于恶性肿瘤,良、恶性肿瘤的鉴别诊断就比较困难了。对于全身性淋巴瘤、转移瘤或结核的脾脏累及诊断相对容易,对于只有脾脏受累的脾脏多发结节性病变仅靠影像诊断是很难诊断的。不同的病因通常以临床相似的方式呈现,典型的是脾肿大和发热,病史和临床表现可能会缩小鉴别诊断的范围,实验室检查包括肿瘤标记、结核病检测和骨髓活组织检查可能会对诊断有益。这种情况下,增加 MR 多序列、多功能显像,并且和 PET 同层匹配融合,就能把 MR 的优势体现出来,本病 MR 影像学中 T2 呈现低或略低信号具有较为典型特征,对于鉴别诊断有重要价值。故高度怀疑结节病累及脾脏时,PET-MR 多模态影像可作为疑难病例鉴别诊断的有益补充手段。
好文章,需要你的鼓励















