高尚医学影像诊断中心 病例
病史及诊疗经过
病史:
育龄女性,42 岁,近 3 年来出现渐进性痛经,经期第 1-2 天疼痛明显,伴腰骶部坠胀感,月经量增多(较前增加约 1/3),偶有血块,经期延长至 8-10 天。近半年痛经加重,需服用止痛药缓解,无发热、恶心呕吐、腹泻等不适。
既往有剖宫产史,否认子宫肌瘤病史,否认高血压、糖尿病等慢性病史。
辅助检查:
妇科超声: 子宫增大,形态不规则,肌层回声不均匀,后壁可见一大小约 4.5 cm×3.8 cm 稍低回声结节,边界欠清,内部回声不均,CDFI 示周边少许血流信号;肌层内可见散在小无回声区,结合带增厚达 1.5 cm。
血清 CA125:38.6U/ml(轻度升高);
血常规: 血红蛋白 105 g/L(轻度贫血);
其余肿瘤标志物(CEA、CA199 等)、肝肾功能、凝血功能均未见明显异常。
超声图像
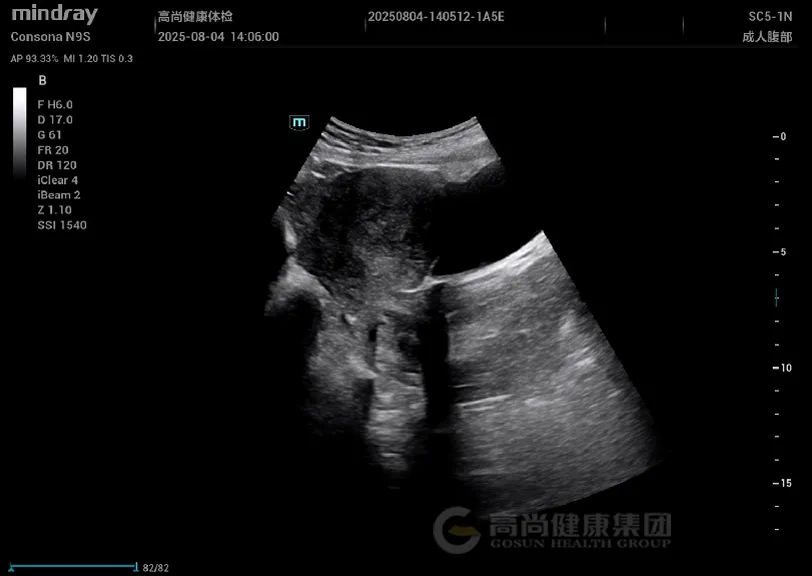
图 1
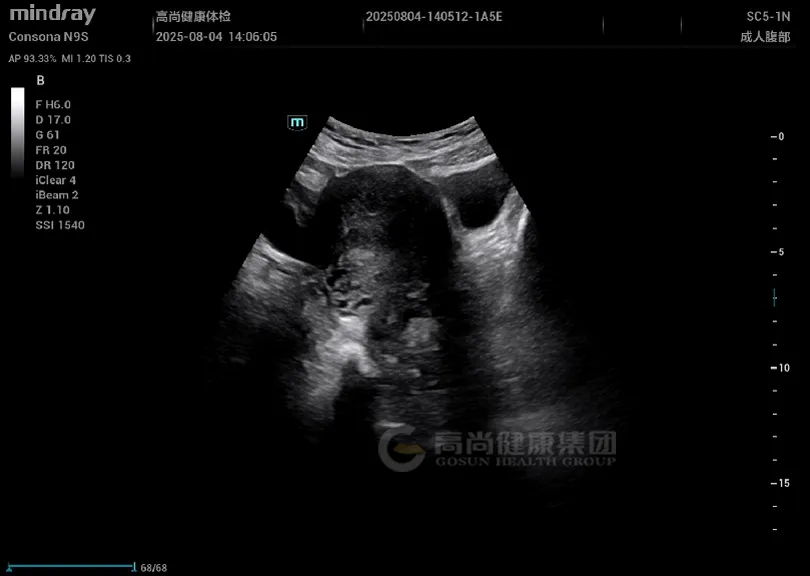
图 2
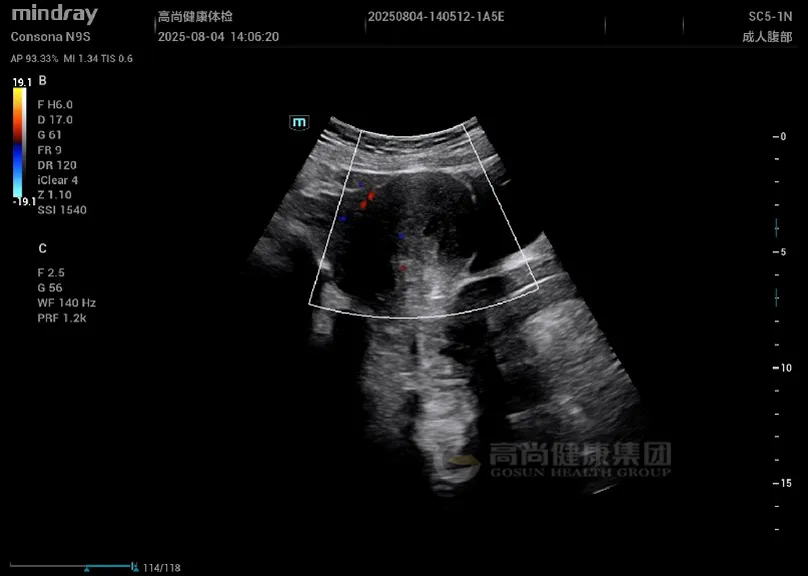
图 3
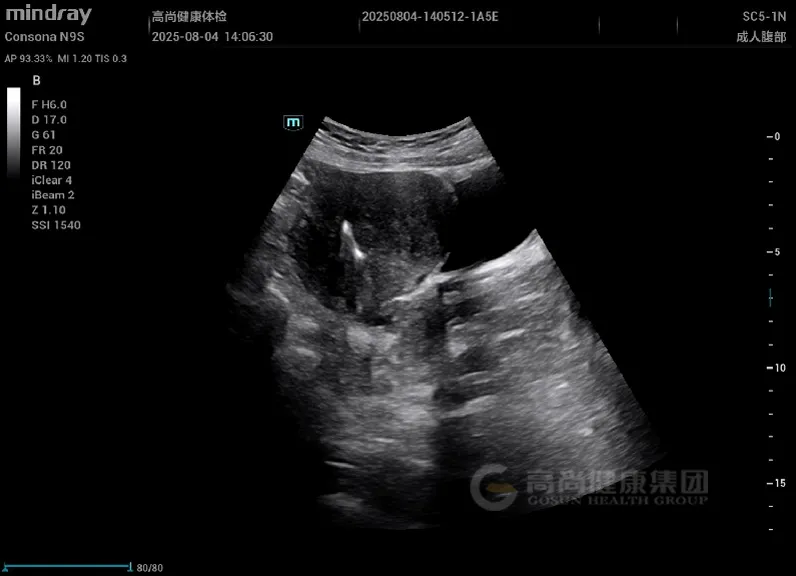
图 4
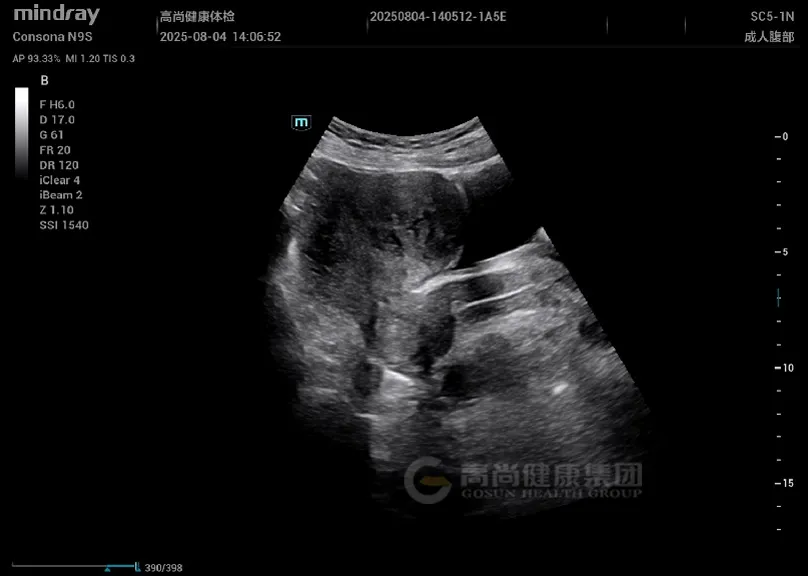
图 5
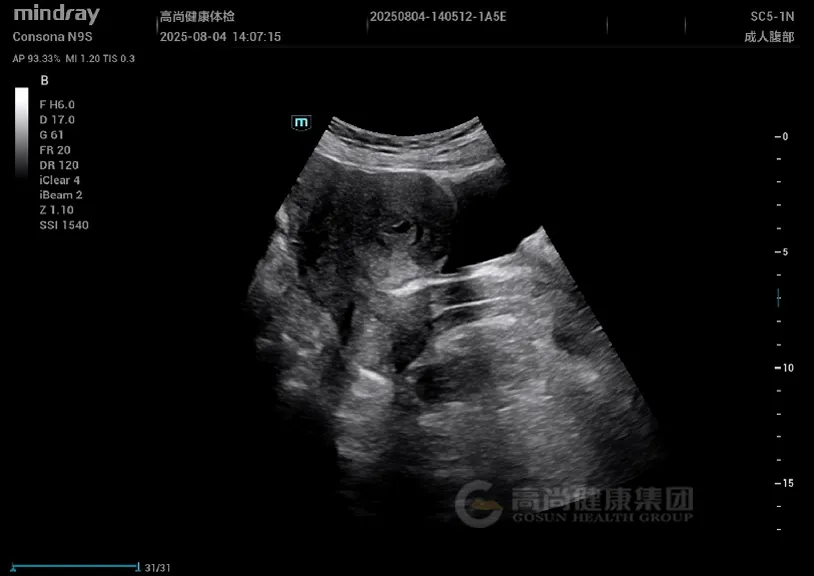
图 6
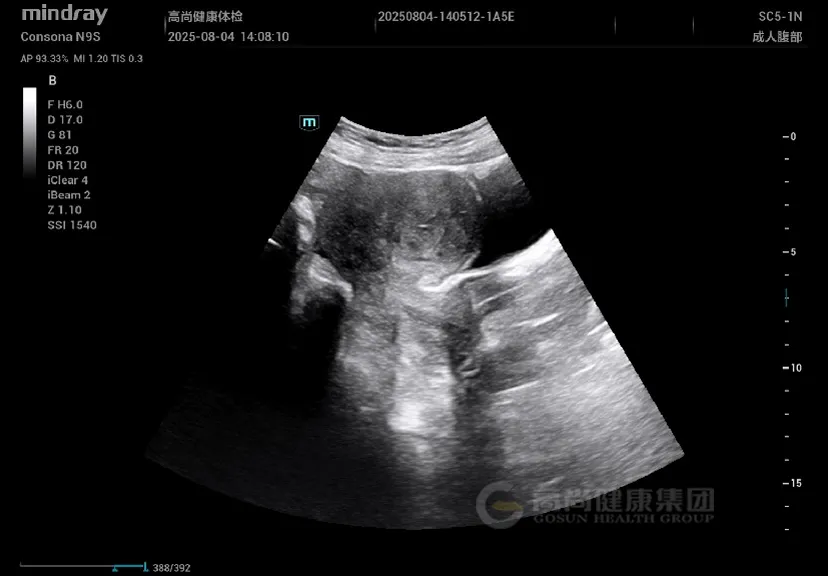
图 7
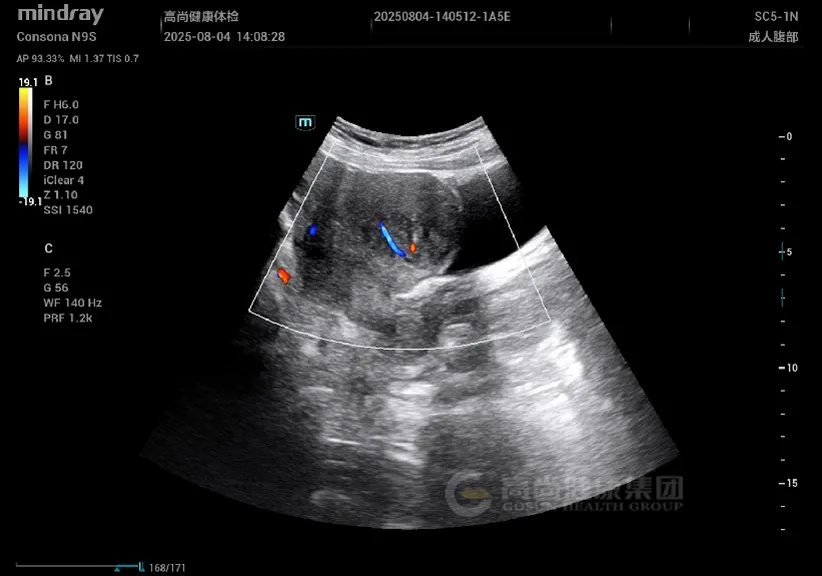
图 8
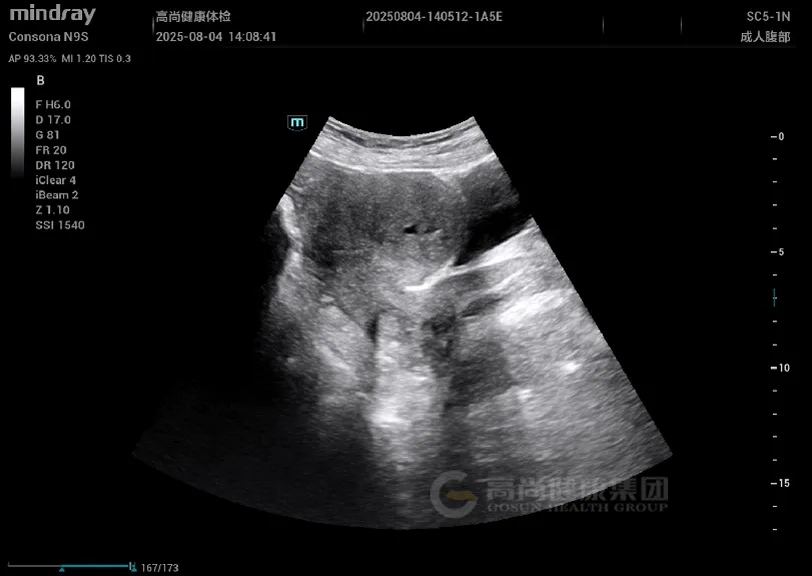
图 9
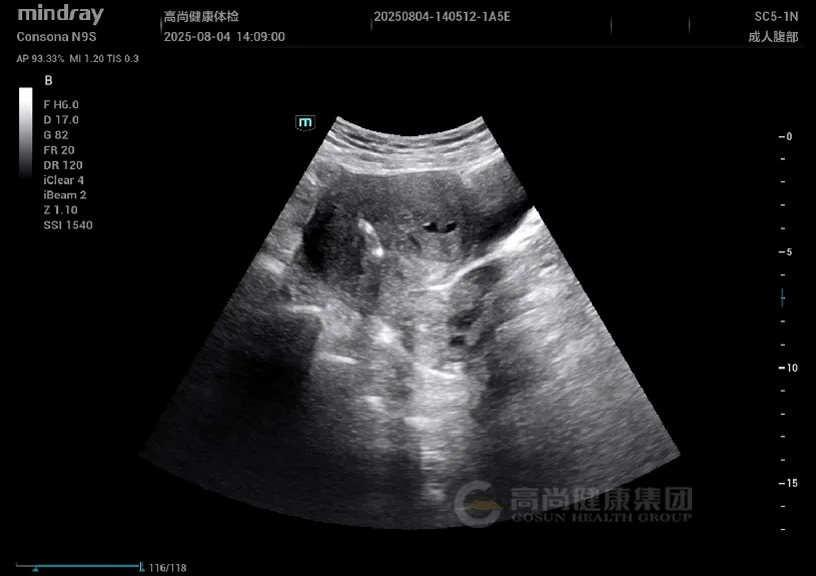
图 10治疗:
曾口服短效避孕药调经止痛,初期有效,近半年效果欠佳,改用 GnRH-a 类药物治疗 3 个月后,痛经缓解,但停药后症状复发。
本院磁共振检查所示:
MRI 所见:
子宫体积增大,前后径约 8.2 cm,子宫后壁肌层明显增厚,内见多发散在短 T1、长 T2 信号灶,提示异位内膜出血;后壁肌层内可见一大小约 4.7 cm×4.0 cm 的结节状病灶,T2WI 呈低信号,内混杂少许高信号,边界模糊,与周围肌层分界不清。
磁共振图像及诊断
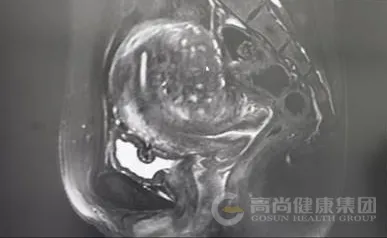
图 1
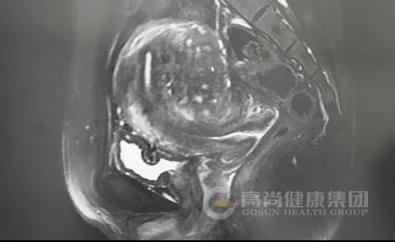
图 2
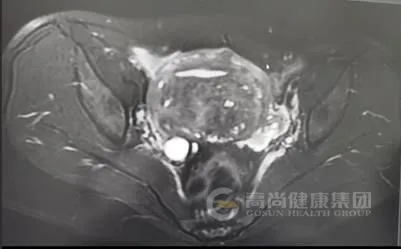
图 3
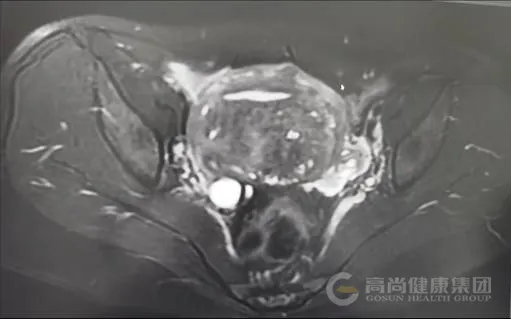
图 4
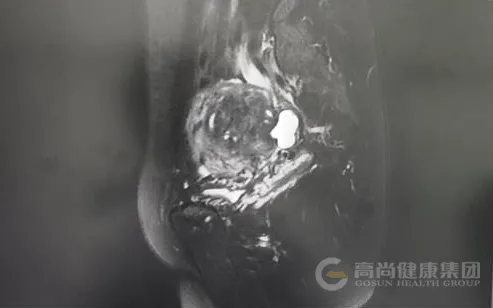
图 5
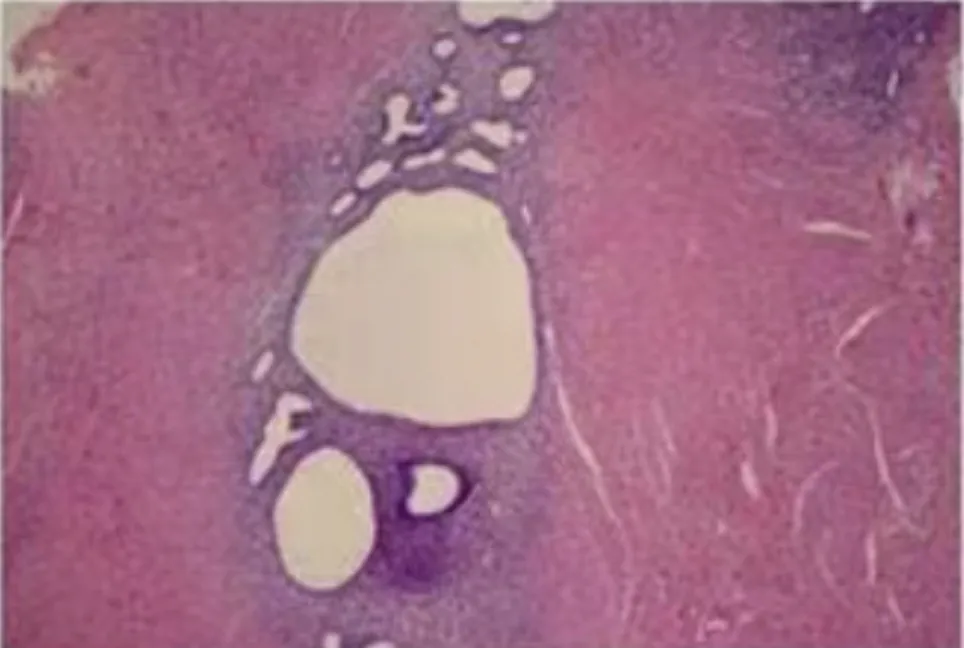
病理诊断(宫腔镜活检):
(子宫后壁结节)镜下见平滑肌组织增生,其间散在异位的子宫内膜腺体及间质,伴出血及纤维化,符合子宫腺肌瘤; 周围肌层可见内膜腺体侵入,结合临床及影像学,诊断为子宫腺肌症。
免疫组化:ER(+),PR(+),Ki-67(LI 约 3%)。
讨论
子宫腺肌症及子宫腺肌瘤概述
子宫腺肌症是指子宫内膜腺体及间质侵入子宫肌层引起的良性病变,子宫腺肌瘤是子宫腺肌症的一种局限型表现,二者均好发于 30-50 岁育龄期女性,尤其是有剖宫产、流产史或宫腔操作史者,发病率约为 10%-65%。
发病机制
目前尚未完全明确,主要假说包括:
★子宫内膜基底层损伤:多次宫腔操作(如剖宫产、人流)导致子宫内膜基底层破坏,内膜组织侵入肌层生长。
★激素依赖性:病灶中 ER、PR 多呈阳性,雌激素可促进异位内膜增殖,孕激素可能参与病变发展,绝经后症状多缓解,提示与激素水平相关。
★遗传及免疫因素:家族史增加患病风险,免疫调节异常可能导致机体对异位内膜的清除能力下降。
临床表现
①痛经:最典型症状,呈进行性加重,疼痛多位于下腹部、腰骶部,可放射至会阴部。
②月经异常:月经量增多、经期延长,严重者可出现贫血。
③盆腔疼痛:非经期下腹部坠胀、隐痛,性交时疼痛(性交痛)。
④其他:子宫增大压迫膀胱或直肠时,可出现尿频、排便不适等。
影像表现
超声:
子宫增大,肌层回声不均,可见散在小无回声区(「蜂窝状」改变);腺肌瘤表现为边界不清的低回声结节,无明显包膜,与周围肌层分界模糊。
MRI:
T2WI 上结合带增厚(>12 mm),肌层内见散在高信号灶(异位内膜出血);腺肌瘤呈低信号结节,内混杂高信号,增强扫描强化不均。
鉴别诊断
①子宫肌瘤:边界清晰,有假包膜,T2WI 呈低信号,增强扫描强化均匀,与肌层分界清楚,无进行性痛经。
②子宫内膜异位症:卵巢巧克力囊肿多见,MRI 呈典型短 T1 长 T2 信号,常伴盆腔粘连,痛经与月经周期密切相关。
③子宫肉瘤:罕见,生长迅速,超声或 MRI 示病灶血流丰富,边界不清,伴出血坏死,CA125 可显著升高,需病理确诊。
治疗
①药物治疗:适用于症状较轻、有生育需求者。包括非甾体抗炎药(止痛)、短效避孕药(调节月经)、GnRH-a(抑制病灶生长)、地屈孕酮(缓解症状)等。
②手术治疗:症状严重、无生育需求者可行子宫切除术;年轻有生育需求者,可考虑腺肌瘤挖除术,但术后复发率较高。
③其他治疗:聚焦超声消融术(无创治疗,适用于特定病灶)、宫内节育器(含左炔诺孕酮,缓解症状)等。
小结
子宫腺肌症及子宫腺肌瘤是育龄女性常见良性疾病,以进行性痛经和月经异常为主要表现,诊断需结合病史、症状、影像学及病理检查。治疗应根据患者年龄、生育需求、症状严重程度选择个体化方案,药物治疗多用于缓解症状,手术治疗可根治但需权衡生育需求,总体预后良好,但易复发。
好文章,需要你的鼓励
















