风雨骤至:晚期肠癌的沉重一击
2024 年 11 月,李女士出现间断黑便、反复腹痛、腹泻,就诊于当地医院查血常规见贫血,血红蛋只有 73 g/L,完善下腹部+盆腔 CT 示:升结肠管壁不规则增厚,最厚处约 2 cm,周围多发增大淋巴结,脂肪间隙模糊,考虑恶性;肝脏多发病变,最大约 11 cm×9.2 cm,考虑转移。PET-CT 示:升结肠近肝曲肠壁增厚,葡萄糖代谢增高,符合结肠癌表现,病变周围多发肿大淋巴结(>5 枚),葡萄糖代谢增高,考虑转移性病变,肝内数枚斑片样低密度影,考虑转移性病变。肠镜示:结肠癌伴狭窄;活检病理:升结肠低分化腺癌。患者结肠癌肝转移、周围淋巴结转移诊断明确。这样一个诊断似晴天霹雳,打破了李女士的宁静生活。
李女士确诊时已是晚期结肠癌,且肝脏多发转移,最大病灶达 11 cm,按照传统治疗思路,这样广泛转移的晚期病例,往往失去了直接手术根治的机会,只能靠姑息治疗延缓病情。
破局之路:转化治疗为手术铺就坦途
面对「晚期升结肠癌伴肝转移」的复杂局面,直接手术已无可能。西安国际医学中心肿瘤医院薛妍副院长结合患者的疾病特点、年龄、体力状况(ECOG:1 分)制定了先转化治疗、再手术切除的核心策略 —— 先用系统治疗精准打击肿瘤,让转移灶大幅缩小,为根治性手术创造条件,这便是晚期肠癌治疗中至关重要的「转化治疗」。
01精准攻坚:系统治疗让肿瘤「退潮」
薛妍副院长首先让患者完善了免疫组化:MLH1(+)、MSH2(+)、MSH6(+)、PMS2(+)、HER2(0),进一步做了基因检测:KRAS、NRAS、BRAF 均为野生型,PD-L1(SP263):CPS<1,随后为患者制定了「贝伐珠单抗+奥沙利铂+卡培他滨」的系统治疗方案,这是针对晚期结直肠癌的经典转化治疗方案,兼具化疗与抗血管生成靶向治疗的双重作用,既能高效杀伤肿瘤细胞,又能抑制肿瘤新生血管,阻断肿瘤的营养供给。
2024-12-26 开始患者进行「贝伐珠单抗 500 mg d1+奥沙利铂 200 mg d1+卡培他滨 1 g 1/早餐后 1.5 g 1/晚餐后 d1-14 Q3w」方案治疗,在 2 周期治疗后患者黑便消失,腹痛、腹泻缓解,贫血改善,血红蛋白升至 91 g/L,体力状况恢复(ECOG:0 分),生活质量明显提升,复查上腹部+盆腔 CT:结肠肝曲病变稳定,肝脏异常强化影较前明显缩小,最大约 7.3 cm×6 cm,初步治疗后疗效显著。继续 6 个周期的系统治疗后,全面复查结果带来了振奋人心的消息:肿瘤标志物大幅下降,CEA(正常值<5ng/ml)从初始的 23.2ng/mL 降至 2.3ng/mL,CA199(正常值<30U/ml)从 479U/mL 降至 25U/mL,肝脏小的转移灶消失,最大的转移灶从 11 cm 显著缩小至 6 cm,原本广泛的肝转移灶得到了有效控制,这意味着转化治疗取得了成功,原本无法手术的晚期病灶,终于退缩到了可以手术切除的范围。
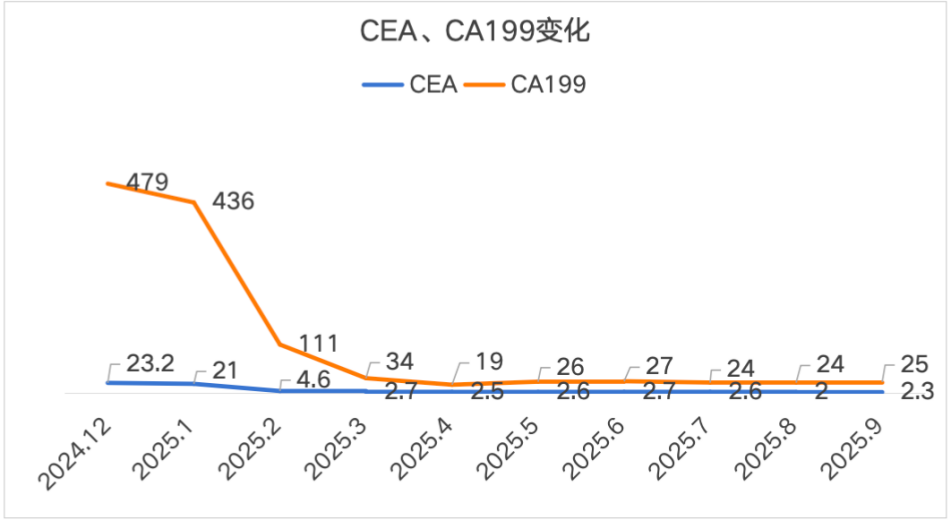
治疗过程中 CEA、CA199 变化
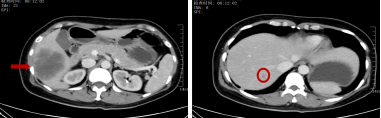
治疗前:肝脏多发转移瘤
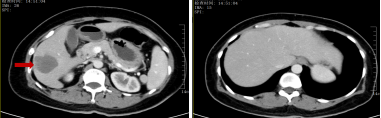
治疗后:肝右叶转移瘤显著缩小,
其余小转移瘤消失
02多学科协作:为晚期肿瘤保驾护航
当肝脏病灶显著缩小,我们进行了多学科会诊(MDT),胃肠外科、肝胆外科、影像科、超声介入科、肿瘤内科的专家们齐聚一堂,反复评估病灶范围、手术可行性与风险,最终制定了「右半结肠切除术+部分肝切除术」的手术方案 —— 既要完整切除肠道原发灶,又要精准处理肝脏残留的转移灶,最大程度清除肿瘤负荷。
2025-9-16,李女士顺利完成了「右半结肠切除术+部分肝切除术」,术后病理示:右半结肠溃疡型中-低分化腺癌,浸润浆膜层,见脉管侵犯、神经侵犯,肠周淋巴结(1/26)查见癌转移;肝查见转移癌伴大片坏死,未侵及肝被膜。术后达到 R0 切除,标志着她从「晚期无法手术」的困境中成功突围,迎来了根治治疗的关键节点。术后予以「贝伐珠单抗+卡培他滨」维持治疗,清除微小残留病灶,巩固转化治疗与手术的成果。
李女士目前已无任何不适,生活质量不受肿瘤的影响,对未来的生活与治疗充满信心。

晚期肿瘤≠绝症
·转化治疗 是晚期肠癌的「希望之门」:通过系统治疗让转移灶退缩,为原本无法手术的患者创造根治机会。
·精准分型 是治疗关键:基因检测可有效避免盲目试药,让治疗更高效、更安全。
·多学科协作 保障疗效:外科、肿瘤科、影像科、病理科等协同配合,实现「控瘤 - 手术 - 巩固」的完整治疗闭环。
好文章,需要你的鼓励
















