血液净化中心常常会听到这样的对话
陈老师(糖尿病肾病患者):
我到透析室透析已经两周了,有一个问题一直不理解,为什么透析的患者都这么喜欢吃糖呢?
医护人员:
陈老师,那是因为透析的过程中会清除患者体内毒素的同时,也会清除患者体内的糖份,所有为了防止透析中低血糖,很多患者都会准备好糖块或者点心。
陈老师:
那透析患者低血糖到底有什么危害呢?
透析患者低血糖的危害
这可就值得给大家好好说道说道了
一、隐匿的"甜蜜杀手":透析低血糖的现状与危害
血液透析患者发生低血糖的概率高达 40.62%,其中糖尿病肾病患者风险尤为突出。这种看似矛盾的"甜蜜危机"正成为维持性血液透析(MHD)患者的"隐形杀手"——频繁低血糖(≥ 3 次)患者的全因死亡率升高近 4 倍。更令人警惕的是,约 35.8% 的透析患者每年至少经历 1 次无症状低血糖,如同"沉默的定时炸弹"。
二、三重机制:透析低血糖的发病原理
1. 葡萄糖代谢失衡
透析液每小时清除 20-30 g 葡萄糖,相当于成人每日摄入量的 1/4。无糖透析液的使用使血糖清除率提高 30%,而胰岛素作为大分子物质无法被透析清除,形成"糖流失-胰岛素滞留"的失衡状态。
2. 激素调节失灵
肾功能衰竭导致皮质醇等升糖激素分泌减少,同时胰岛素抵抗改善使外周组织摄取葡萄糖增加。这种双重作用使透析中血糖下降速度加快 2-3 倍。
3. 药物代谢紊乱
磺脲类药物半衰期延长 3-5 倍,长效胰岛素在透析后蓄积效应显著。研究显示,未调整降糖方案的糖尿病患者透析中低血糖风险增加 70%。
三、黄金四小时:低血糖的时空特征
透析相关低血糖呈现典型的"U 型曲线":透析开始后 2 小时血糖逐渐下降,透析结束 2 小时内达低谷,夜间低血糖风险持续升高。这种时间规律与透析液葡萄糖清除速率、胰岛素敏感性变化密切相关。
血液透析中低血糖的处理流程
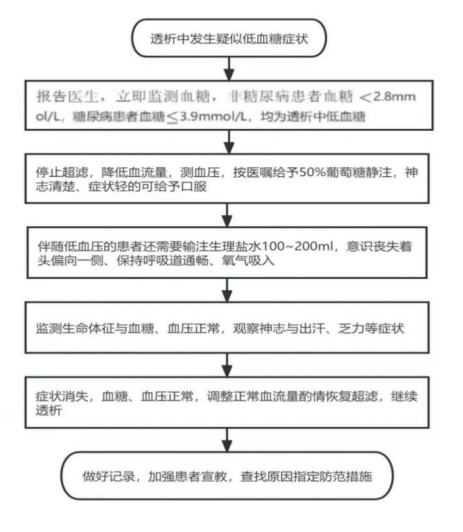
四、破局之道:三级预防体系
1. 事前防御:个体化方案设计
饮食管理:透析前 1.5 小时补充 20-30 g 碳水化合物(如 4 片苏打饼干),可降低低血糖发生率 40%
药物调整:透析日胰岛素减量 25%,停用磺脲类药物,改用 DPP-4 抑制剂(如西格列汀)
透析方案:采用 5.55 mmol/L 葡萄糖透析液,可使急性低血糖发生率降低 58%
2. 过程监控:智能预警系统
动态血糖监测:每 15 分钟自动记录血糖值,较传统指尖采血灵敏度提升 3 倍
症状-数值关联:建立个性化低血糖症状库(如手抖+冷汗 = 血糖<3.5 mmol/L)
3. 应急处理:黄金 15 分钟原则
轻度症状:立即口服 15 g 快糖(3 颗方糖/1/2 杯果汁),15 分钟后复测
重度昏迷:静脉推注 50% 葡萄糖 40-60 ml,随后持续滴注 5% 葡萄糖维持 3 小时
每一个透析室里的血糖仪警报,都是生命发出的求救信号;每一次及时的糖分补充,都是对生命的庄严承诺。让我们携手打破"甜蜜陷阱",用科学与关爱编织透析患者的生命安全网,让每一次透析治疗都能平安抵达希望的彼岸。
供稿/王小莉(血液净化中心 )
声明:本文仅作健康科普,不用于任何商业广告目的,且不提供诊疗建议,也不能替代医院的检查和治疗。如有相关疾病,请及时去正规医疗机构就诊。
好文章,需要你的鼓励
















