对于尿毒症患者而言,如果血透通路堵塞,不能及时完成透析治疗,水钠潴留、高钾血症、代谢紊乱等问题将接踵而来,每一样都可危及生命。
透析患者的「生命线」被血栓堵住
患者胡阿姨(化名),71 岁,处于慢性肾功能不全尿毒症期,2023 年 5 月在外院行「左前臂动静脉内瘘成形术」后开始使用内瘘行血液透析治疗。
1 天前,胡阿姨准备进行第四次血液透析时,发现左前臂动静脉内瘘震颤消失,无法上机行血液透析治疗,赖以生存的「生命线」出现了严重问题,这让胡阿姨一筹莫展。
胡阿姨的儿子在苏州工作,得知这一情况后,与胡阿姨来到苏州明基医院慢性肾脏病门诊就诊。
入院后行床旁彩超检查发现:左前臂透析内瘘(AVF)血栓形成,伴上臂血管狭窄。
肾衰的治疗方式——血液透析
血液透析(hemodialysis,HD)是急慢性肾功能衰竭患者肾脏替代治疗方式之一。
它通过将体内血液引流至体外,在透析器中,血液与含机体浓度相似的电解质溶液(透析液)进行物质交换,清除体内的代谢废物、维持电解质和酸碱平衡;同时清除体内过多的水分,并将经过净化的血液回输。
建立和维护良好的血液净化的血管通路,是保证血液净化顺利进行和充分透析的首要条件。
血液透析的生命线——动静脉内瘘
自体动静脉内瘘是目前尿毒症患者最常使用的透析通路,动静脉内瘘的血管能为血液透析治疗提供充足的血液,为透析治疗的充分性提供保障,是血液透析病人的「生命线」。
动静脉内瘘的优势
1、安全、血流量充分 (200~300 ml/min) 、感染机会少
2、一般内瘘的使用可维持 4~5 年
3、不影响患者的日常生活
4、易于穿刺
血栓形成是导致动静脉内瘘闭塞的主要原因,肢体受压、反复穿刺导致血管内膜损伤、血压急剧下降、不当穿刺及压迫等均是导致血栓形成的原因。
此外内瘘感染、动脉瘤、心力衰竭或心动过缓等均是导致动静脉内瘘闭塞的原因。
术后早期闭塞多与血管条件差、血管吻合不佳、高凝状态等相关。
内瘘失功 介入再通
通常处理动静脉内瘘闭塞最有效的方法就是通过腔内介入球囊扩张治疗的方法解除血管狭窄。
为了帮助患者尽快透析,全力保护患者宝贵的血管资源,避免二次手术风险,肾内科芝敏主任随即邀请介入科李强主任会诊,经床边彩超充分评估并征得患者及家属同意后,决定为患者施行经皮血管球囊扩张术。
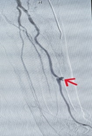
介入科李强主任在肾内科石安兀医生的配合下,为患者行球囊扩张和血栓抽吸术,手术仅通过一个小穿刺点,置入球囊,将血管闭塞部位成功打开,重新开通患者的动静脉内瘘。
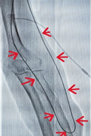
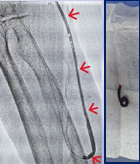
术中使用了高压-紫杉醇涂层球囊,该球囊能充分扩张透析通路狭窄病变,紫杉醇涂层能持久抑制内膜增生。在高压和药物涂层的双重作用下,可有效延长透析通路通畅期。手术仅通过一个小小的穿刺点,置入球囊,将血管闭塞部位成功打开,手术时间仅 1 小时。
术后彩超对比提示:动静脉内瘘成功再通,血流恢复好,左上肢动静脉内瘘血管处触及震颤明显增强,并闻及满意内瘘血管杂音,表明再通成功,当晚,顺利进行了血液透析治疗。
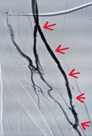
经皮血管球囊扩张术
传统治疗方案:二次造瘘
处理动静脉内瘘狭窄,传统治疗方案常采用二次手术重新造瘘,但肢体上可供透析使用的血管资源有限,每损失一个血管内瘘资源,对患者来说都是一个重大损失。
经皮血管球囊扩张术作为一种介入治疗,对于维护透析患者有限的血管资源具有重要意义。
动静脉内瘘球囊扩张术适应症:
1、超过 50% 的血管狭窄,伴有内瘘自然流量小于 500 毫升/分钟、透析静脉压升高、穿刺困难、透析充分性下降;
2、引起血液动力学明显改变的静脉狭窄;
3、血管瘤样扩张近心端的狭窄病变;
4、肿胀手综合征。
如何自己维护动静脉内瘘?
学会判断内瘘是否通畅
用非手术侧手触摸术侧的静脉处,若扪及震颤或听到血管杂音则提示通畅,否则应立即于医生联系,以便及时再通。
注意清洁 防止感染
透析前保持手臂清洁,穿刺部位当日避免接触水,防止感染。
预防假性动脉瘤发生
有假性动脉瘤者,应在护士指导下使用弹性绷带加以保护,避免继续扩张及意外破裂。局部涂喜疗妥亦可预防假性动脉瘤发生。
良好控制血压
血透结束后应用创可贴覆盖针眼处。第 2 日起每天坚持湿热敷瘘侧血管,上下午各 15 分钟。
每天测量血压,特别是服降压药的患者,应控制血压在正常稍偏高水平,以免发生血栓形成,造成内瘘阻塞。
建立静脉回路
内瘘术后 3-4 周初次使用时,尽量在另一侧肢体建立静脉回路。
对于内瘘欠成熟的患者,在伤口无渗血无感染情况下,应每日坚持做「内瘘操」:非透析日每天用术侧手捏橡皮健身球 3-4 次,每次 10 分钟;也可用止血带或血压表袖。
好文章,需要你的鼓励