前段时间,一名 49 岁男性因外伤后昏迷 30 分钟呼救 120,湄潭家礼医院创伤中心立即启动绿色通道,院前急救、开放气道、完善影像学检查及术前准备。患者到院后发现其双侧瞳孔散大,鼻腔及口腔可见大量活动性血性液体流出。
急诊完善相关检查:
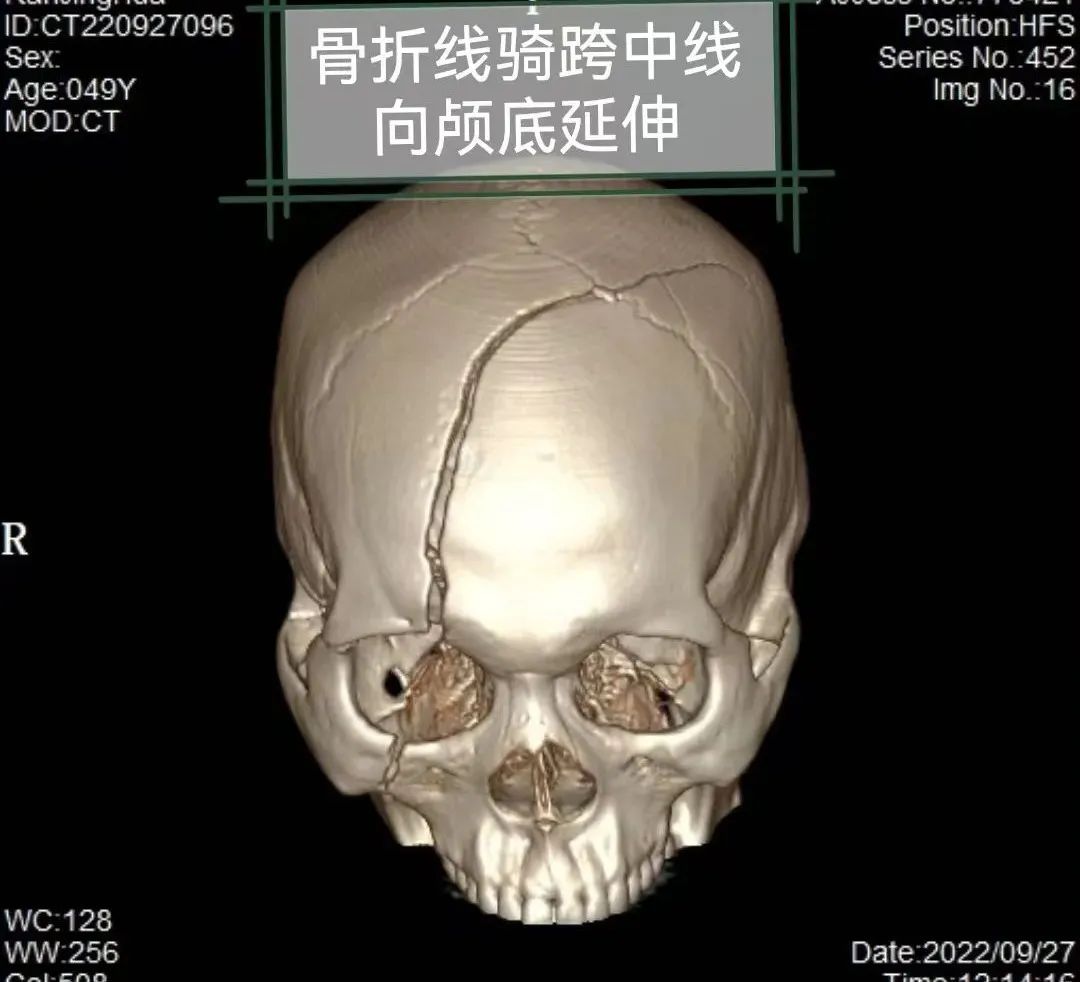
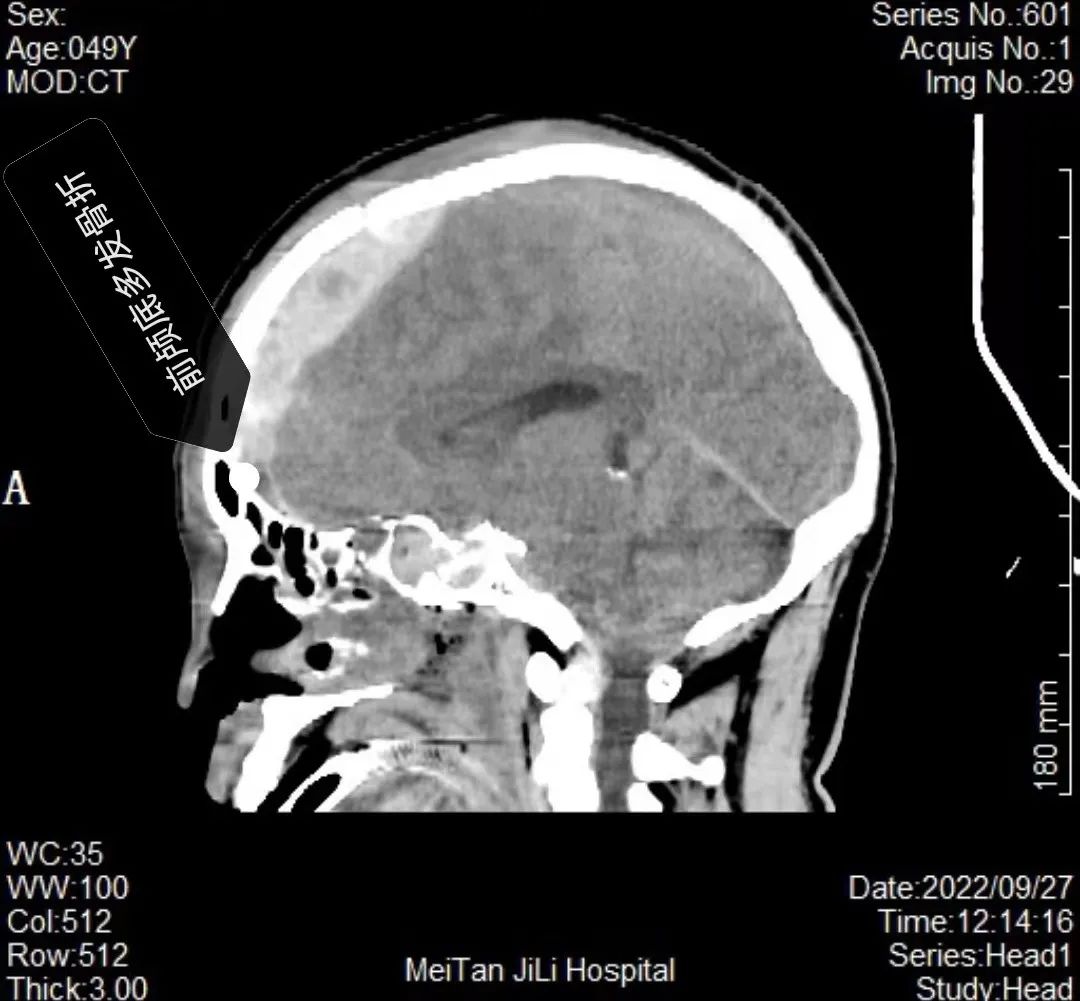
诊断:1. 脑疝 ;2. 左侧额颞顶部硬膜外血肿 ;3. 右侧额颞部硬膜外血肿 ;4. 右侧额叶脑挫裂伤并血肿形成 ;5. 颅底骨折并脑脊漏液 ;6. 创伤性蛛网膜下腔出血; 7. 颅骨多发骨折 ;8. 矢状窦破裂出血 ;9. 创伤性颅内积气; 10. 头皮血肿 ;11. 头皮裂伤
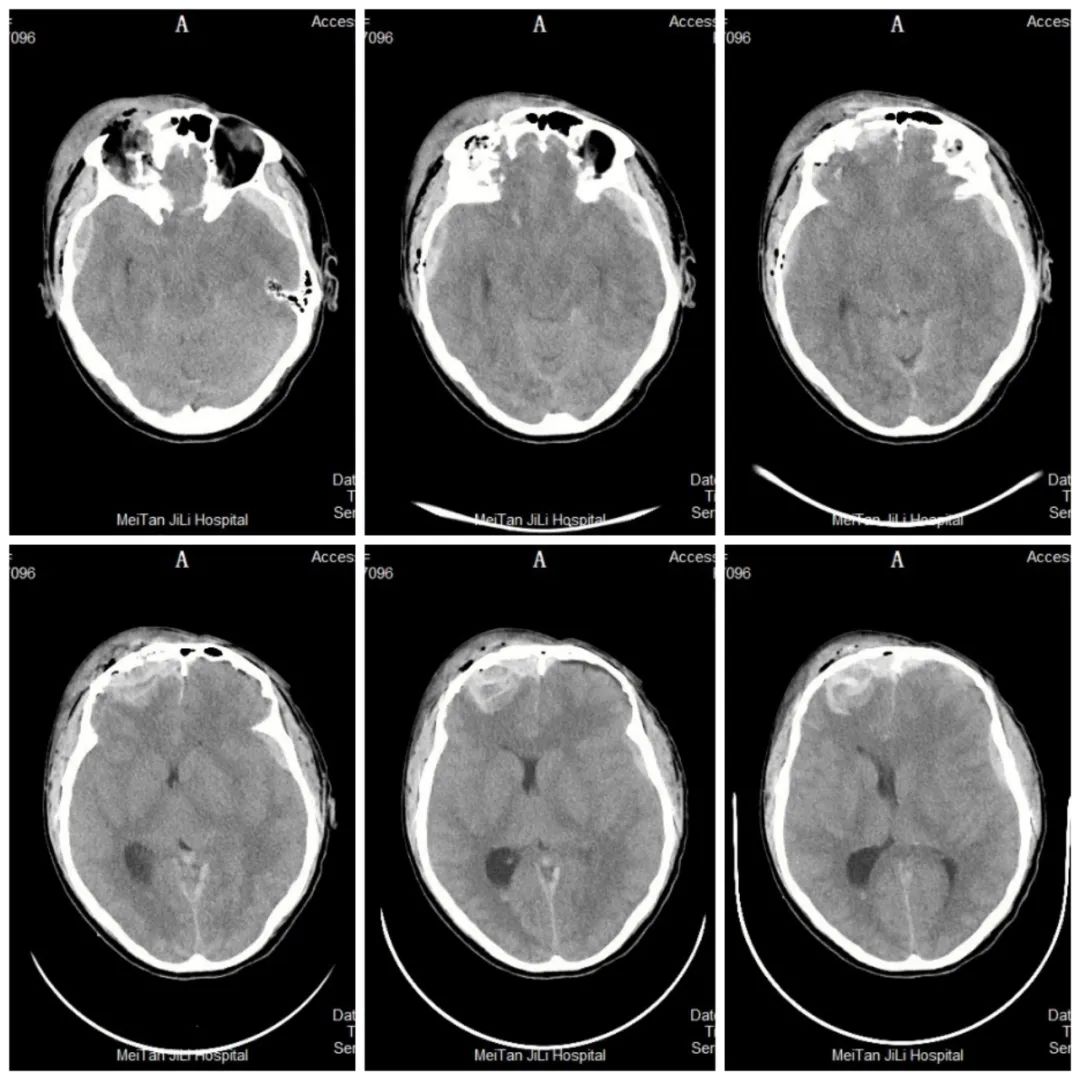
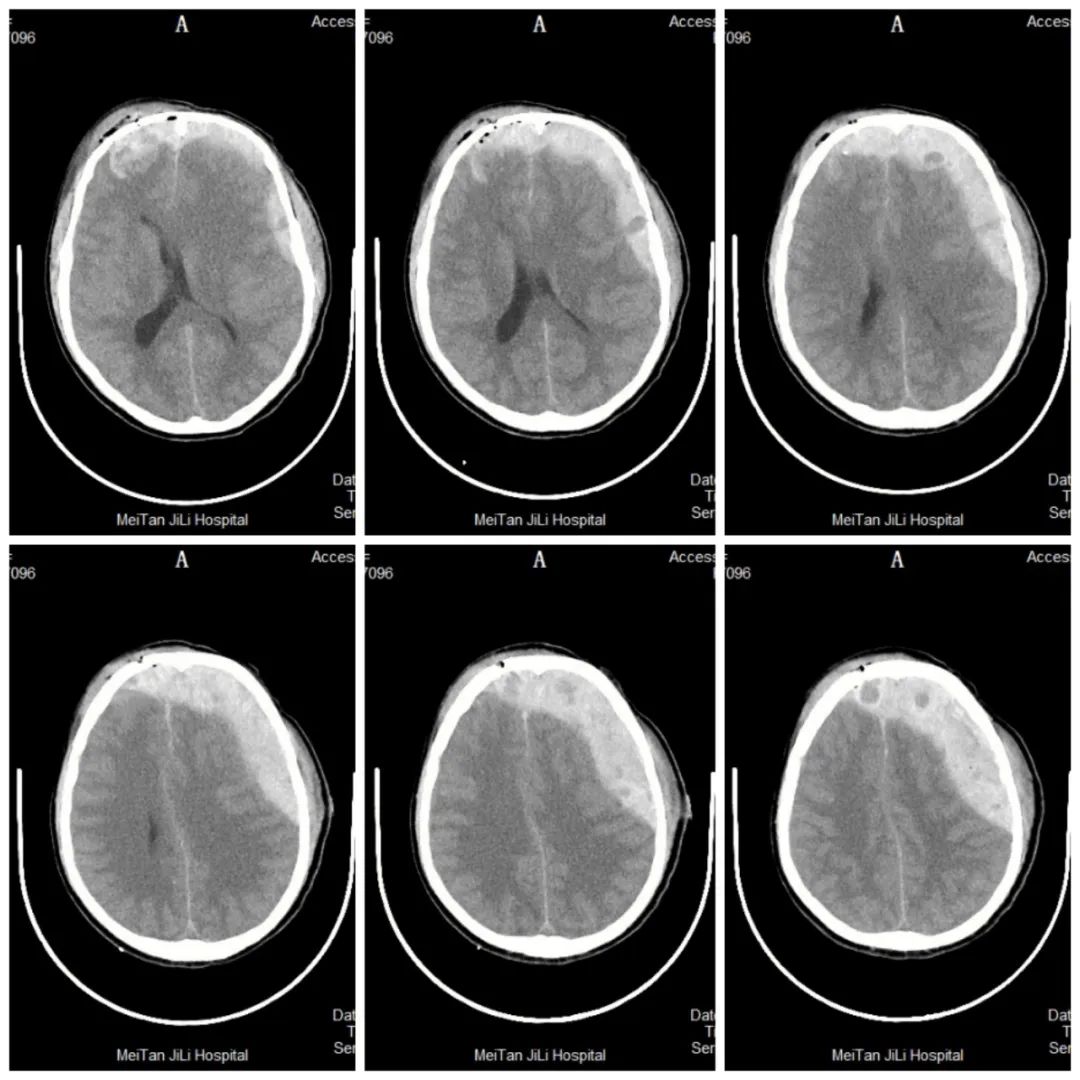
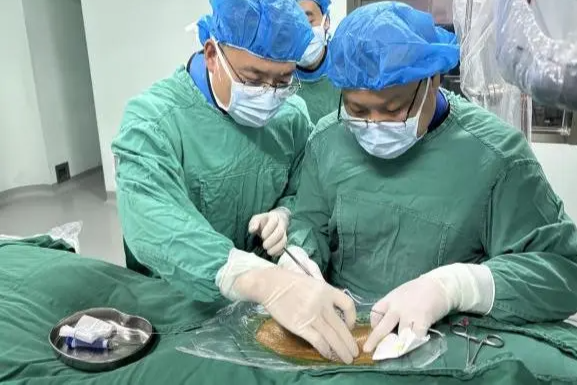
入院后,我院 ICU、麻醉科、检验科、神经外科多学科制定手术计划及围手术管理计划。患者病情危重,时间就是生命,在周建阳主任带领的神经外科团队下,紧张有序的实施手术抢救。
术中矢状窦多个破口出血、双侧前颅底及颞底活动性出血、前颅底硬膜破裂缺损、前颅底多发骨折并部分骨质缺失。周建阳主任决定立即对其行双侧开颅血肿清除+去骨瓣减压+额骨骨折固定+脑脊液漏膜性颅底重建。
手术顺利。术后患者双侧瞳孔 3.0 mm,对光反射迟钝,复查头部颅内血肿基本清除、环池较术前清楚,鼻腔及口腔活动性出血停止。
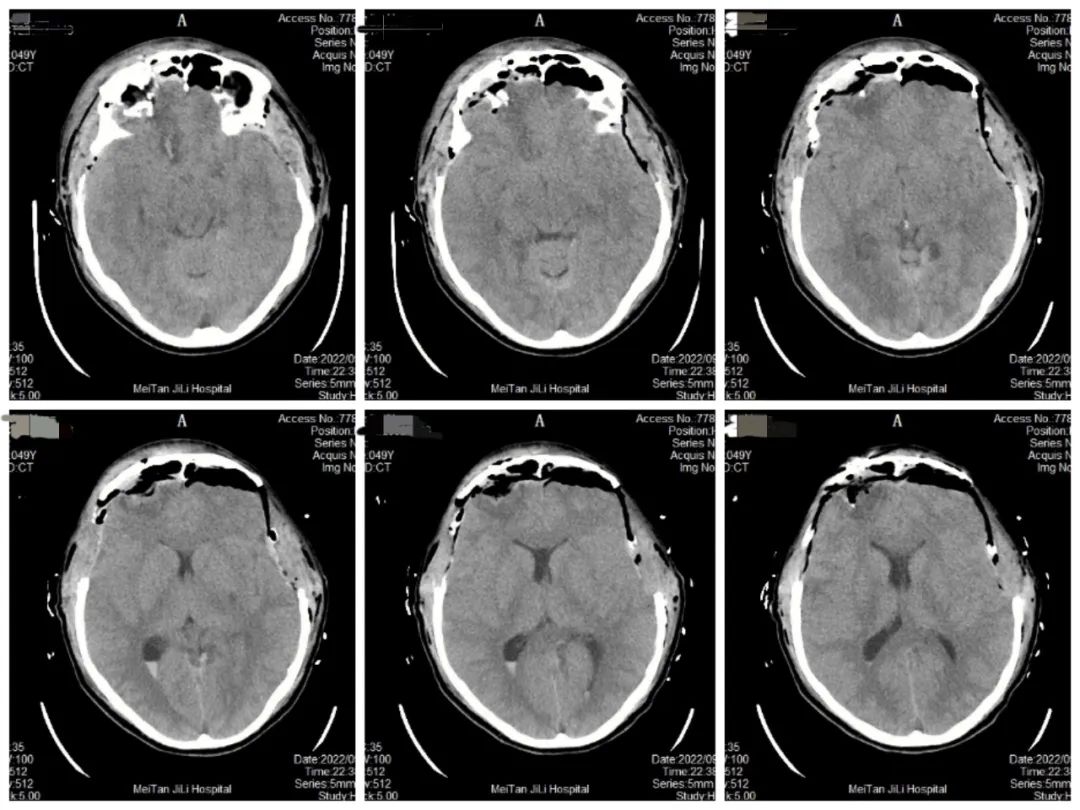
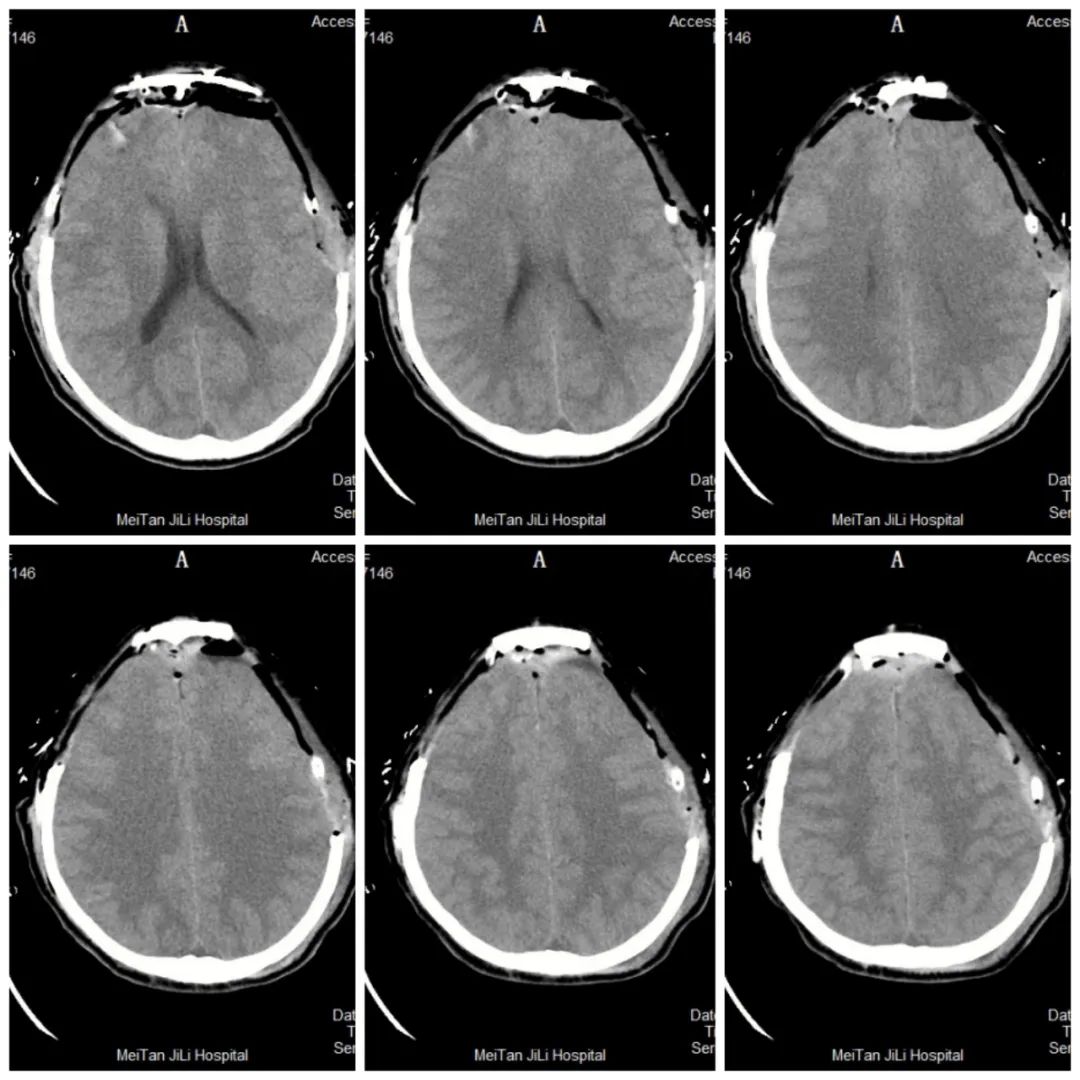
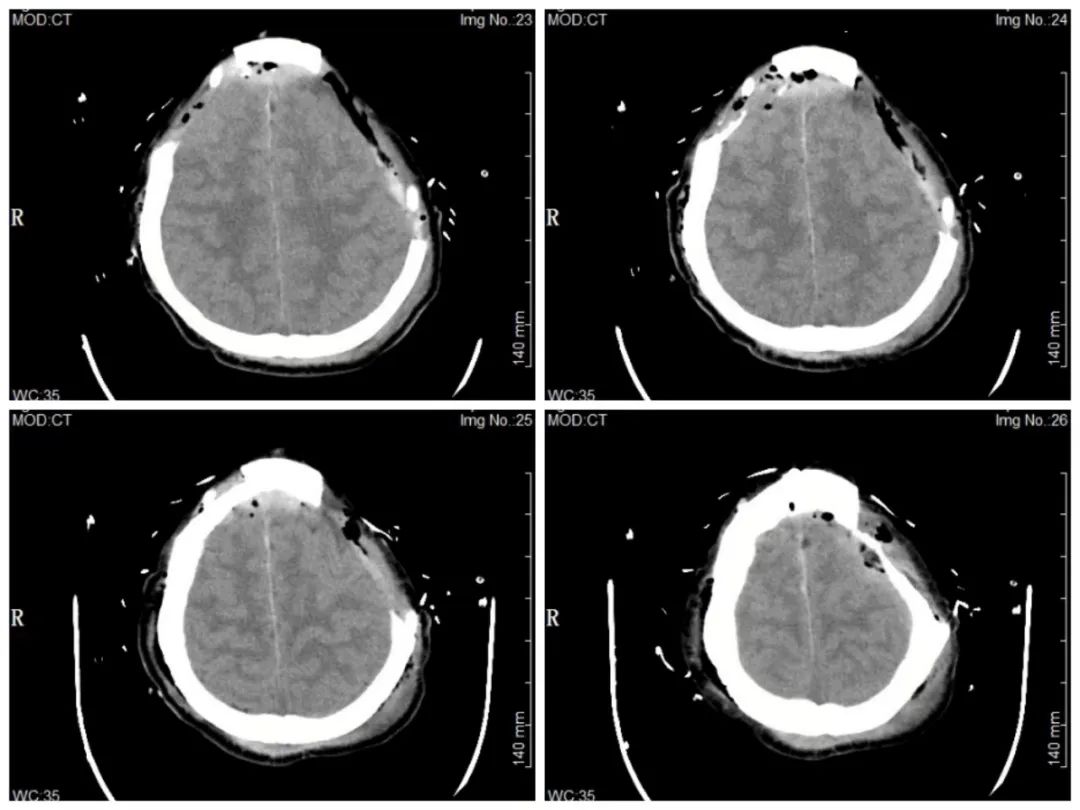
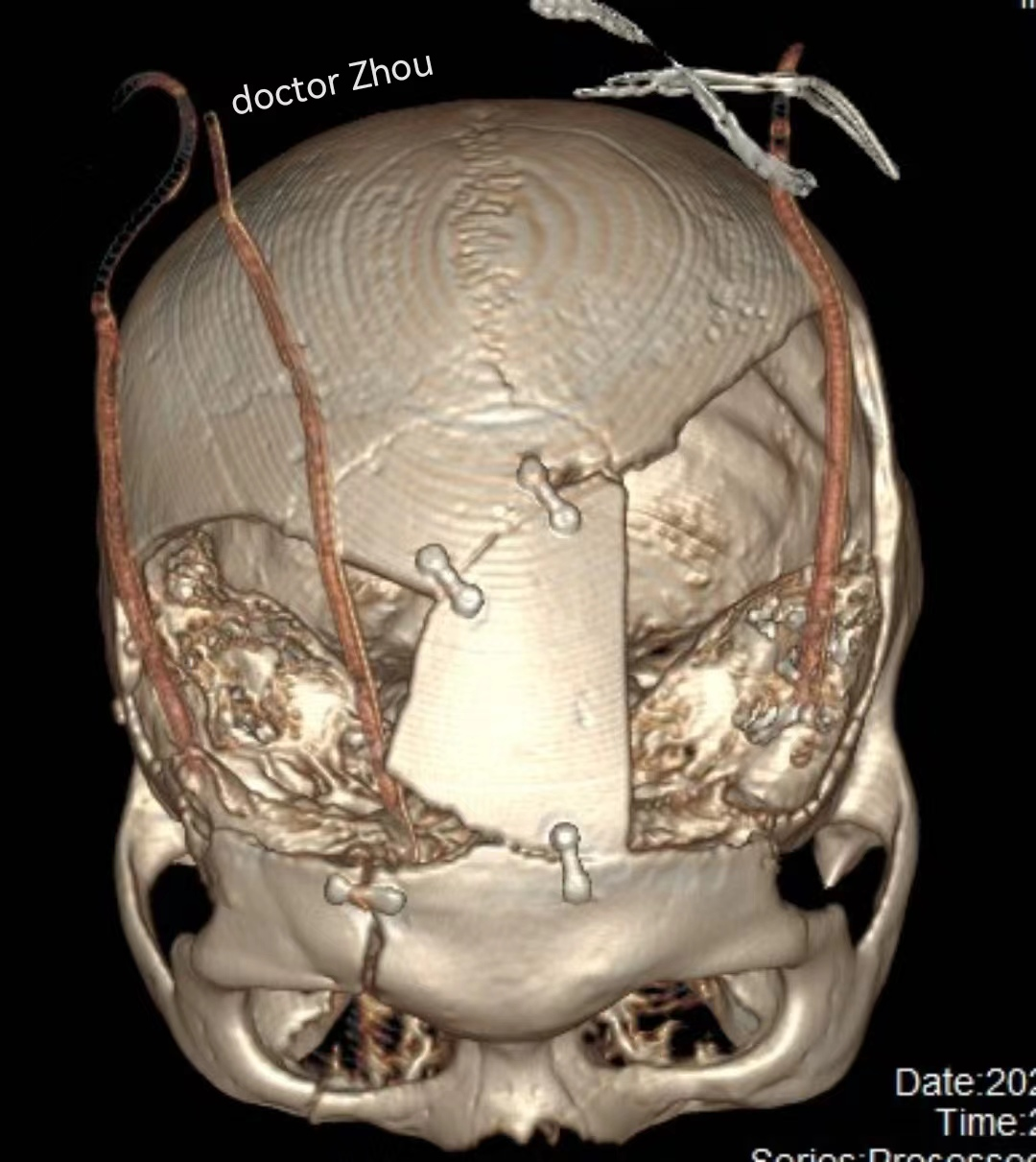
自手术过后,患者因脑干损伤、下丘脑垂体功能受损,导致出现昏迷及低血压状况,在 ICU 经过半个月后转回神经外科病房,通过激素替代治疗 45 天后,患者逐渐苏醒,苏醒半月后意识完全清醒,并于今日好转出院。
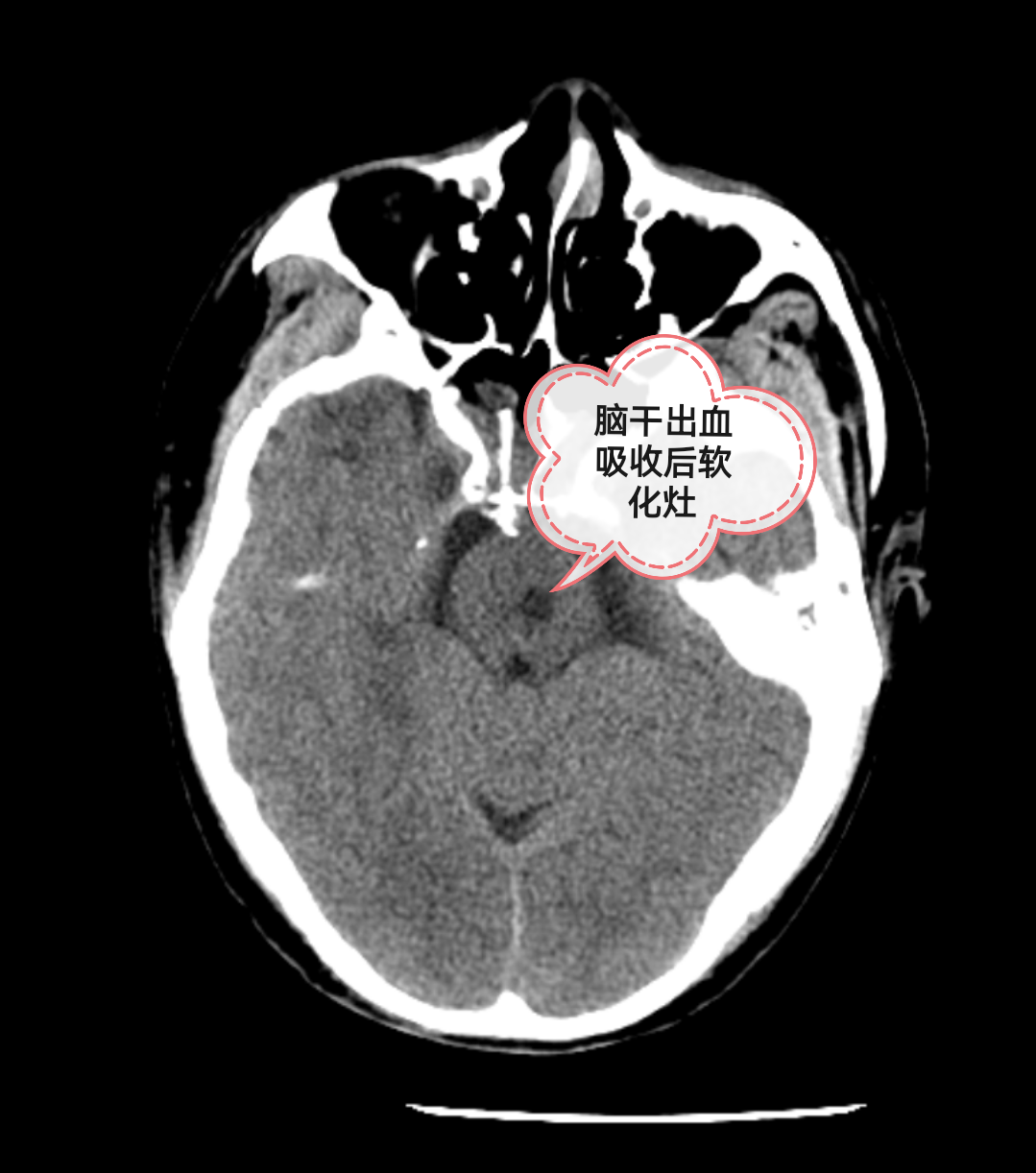
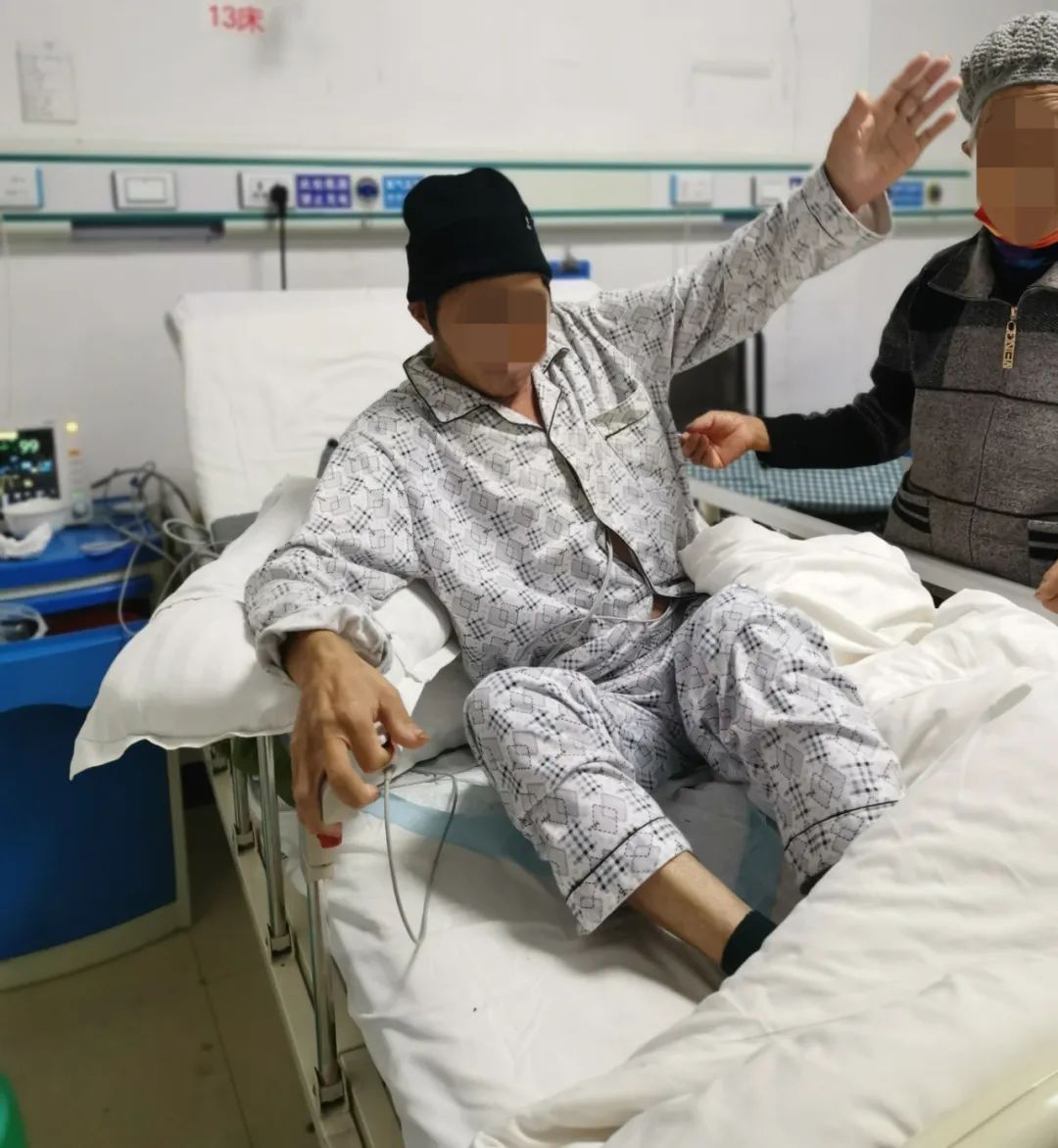
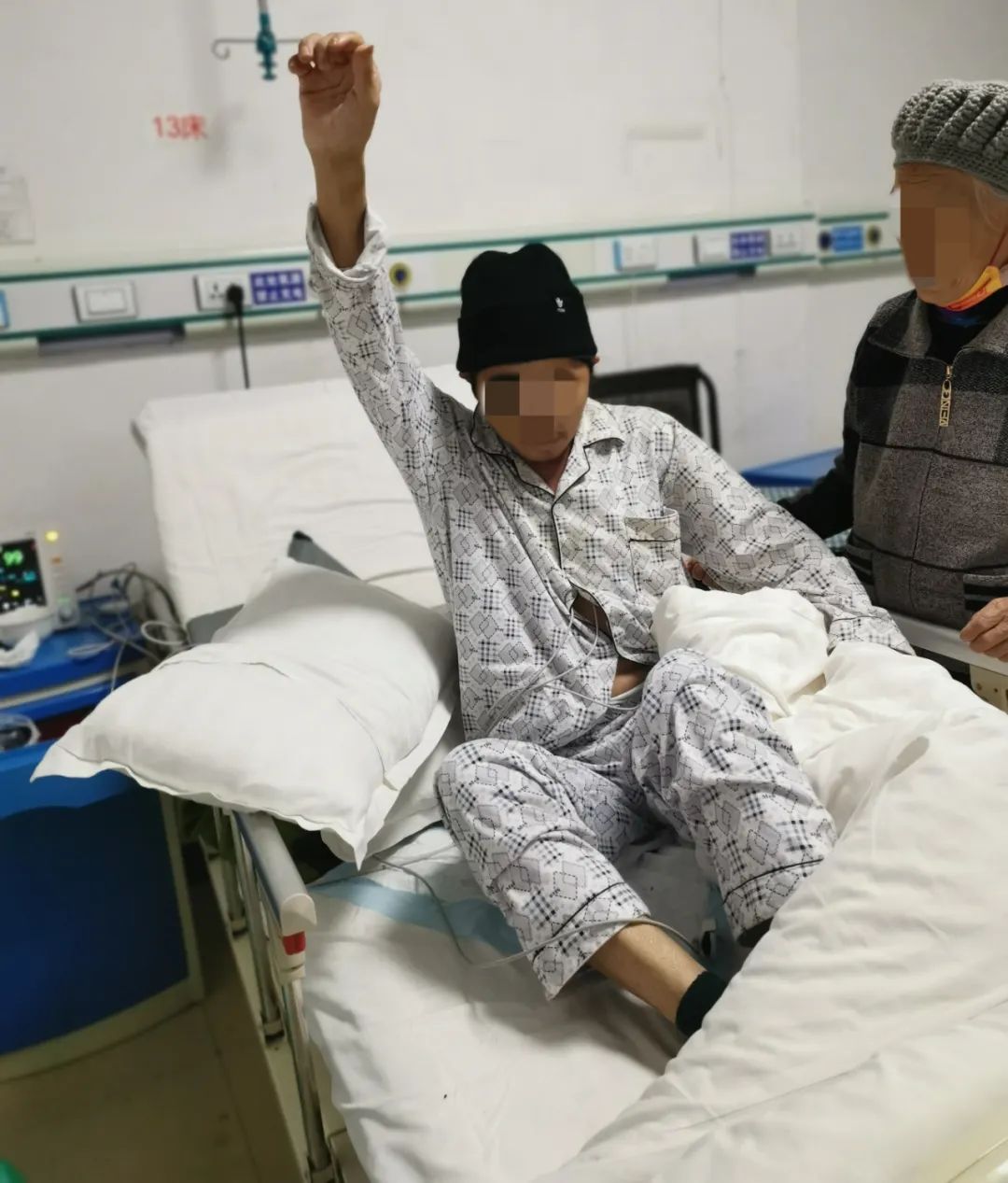
此次双侧开颅血肿清除+去骨瓣减压+额骨骨折固定+脑脊液漏膜性颅底重建的成功开展,标志着我院神经外科在颅脑创伤领域又上了一个新台阶,充分体现我院创伤中心团队「快」且「行之有效」的作战能力。
(本文专业内容经周建阳副主任医师审核。)

以上内容(如有图片或视频亦包括在内)为自媒体平台“丁香号”用户上传并发布,该文观点仅代表作者本人,本平台仅提供信息存储服务。
0
好文章,需要你的鼓励