病例一
病史摘要
女,23 岁,头痛一月余;无发热。
MR 影像图
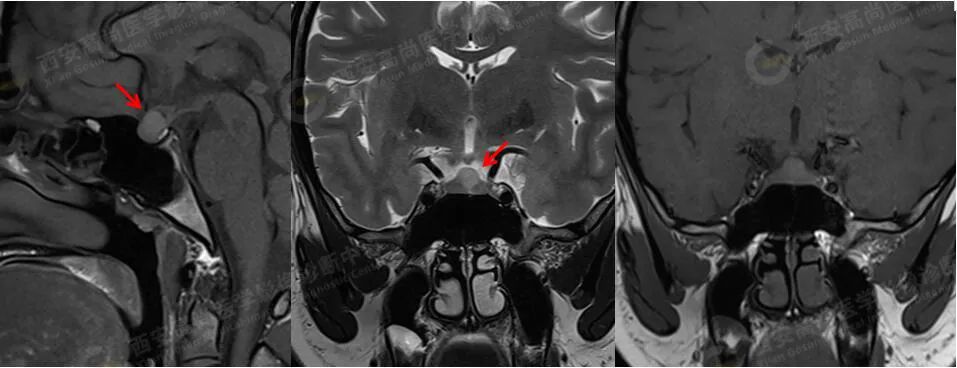
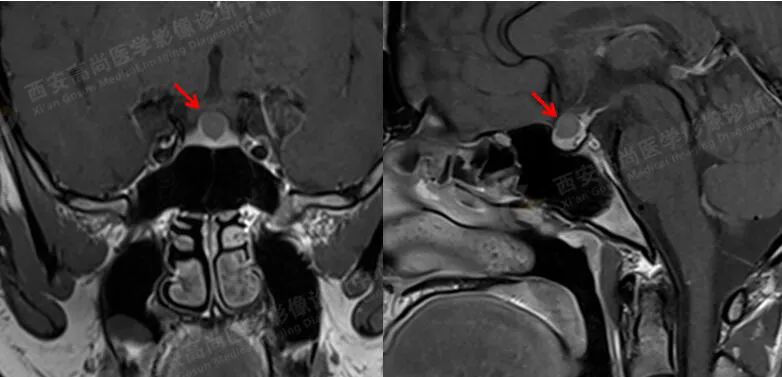
MRI 平扫+增强:垂体前叶上缘见大小约 8 mmX7 mmX7 mm 的类圆形稍短 T1 稍长 T2 信号,边缘欠清晰,视交叉轻度受压,垂体前叶上缘病灶延迟期呈稍低信号,边缘清晰;
诊断:垂体前叶上缘类圆形病灶,考虑 Rathke 囊肿,建议定期复查。
病例二
病史摘要
女,16 岁,癫痫一年;外院 MRI 平扫:垂体形态增大、信号异常。
MR 影像图
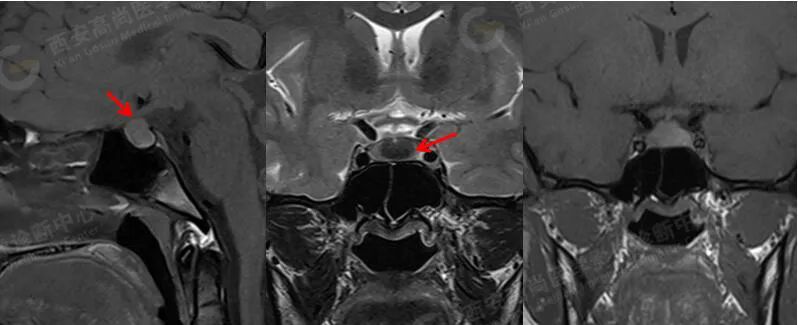

MRI 增强:垂体增大,最大高度约 1.1 cm,左右侧较对称,延迟期垂体前后叶之间中央区见大小约 0.8 cmX0.5 cm 的椭圆形低信号,边缘清晰。
诊断:垂体前后叶之间中央区椭圆形病灶,考虑 Rathke 囊肿。
病例三
病史摘要
女,27 岁,体检。
MR 影像图
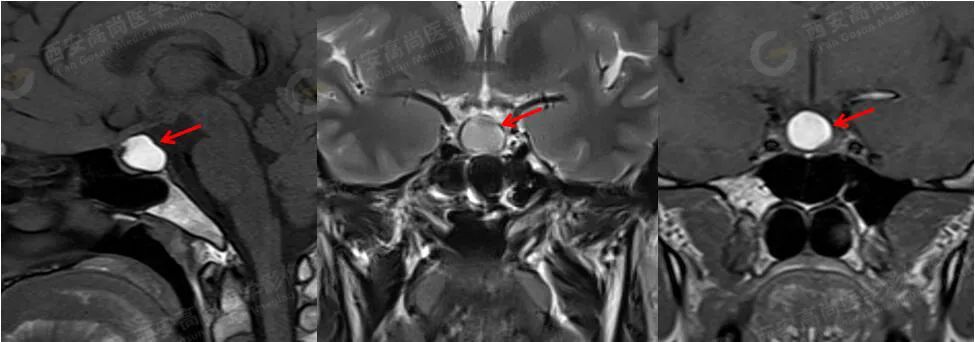

MRI 平扫+增强:垂体前后叶之间见大小约 1.6 cmX1.4 cmX1.3 cm 的囊状短 T1 长 T2 信号,边缘清晰,视交叉受压,垂体柄受压显示不清,垂体前叶变薄,垂体前后叶之间囊状病灶未见明显强化,边缘清晰。
诊断:垂体前后叶之间囊状病灶,考虑 Rathke 囊肿。
Rathke 囊肿 (Rathke cleft cyst,RCC)
概述
Rathke 囊肿比较常见。1913 年由 Goldzieher 首先报告,1943 年 Frazier 和 Alpers 首次提出其起源于 Rathke 囊。人胚胎第 4 周时,原口外胚层上皮向背侧突出 1 囊,称 Rathke 囊。
此囊迅速扩大,并与漏斗相连,囊前壁的上皮细胞分化成垂体前叶,后壁与后叶相连,生长较慢,形成中间部,囊腔为前叶细胞充满而逐渐退化,但在幼年仍有 1 裂隙存在于其间,至成年才完全消失。少数人该裂隙终生存在。
当此裂隙内出现液体聚积时,则形成 Rathke cleft 囊肿,通常简称 Rathke 囊肿。组织学上,Rathke 囊肿的壁为单层柱状上皮、纤毛柱状上皮或立方上皮,上皮内可含有纤毛上皮细胞、杯状细胞、鳞状细胞和基底细胞,少数囊壁混有假复层鳞状上皮。
当囊肿合并炎症时,单层上皮可转变为复层上皮,并常伴有鳞状上皮化生,上皮下方为一层结缔组织。囊内的液体可为黏液、浆液、胶样物质或血清,常含有黏多糖、胆固醇、坏死的细胞碎片和含铁血黄素。Rathke 囊肿很常见,常规尸检发现率 13%~ 22%。绝大多数 Rathke 囊肿患者无临床症状,有症状的 Rathke 囊肿仅占颅内肿瘤样病变的 1%。女性多见,发病年龄常在 20~40 岁。
临床症状多为囊肿压迫周围结构 (视交叉、下丘脑、垂体、垂体柄等) 所产生,常表现为视力障碍、垂体功能不全及头痛、尿崩症等,Rathke 囊肿直径多在 3~10 mm 之间,境界清楚,圆滑,绝大多数完全位于垂体窝内,直径>10 mm 的 Rathke 囊肿可向鞍上发展,同时累及鞍内和鞍上,但 Rathke 囊肿完全位于鞍上罕见,偶见于个案报告。
影像表现
CT 平扫时多数鞍内 Rathke 囊肿呈脑脊液样低密度。所以,脑池造影 CT 扫描最容易显示,表现为低密度充盈缺损。Rathke 囊肿的 MR 信号变化呈多样化,在 MR T1 加权图可表现为与脑实质信号相比的低信号、等信号或高信号,T2 加权图多表现为高信号,也可呈低信号或者等信号。
最常见的表现为囊肿在 T1 加权图呈低信号,在 T2 加权图呈高信号,即长 T1 长 T2 信号,其次是短 T1 长 T2 信号,其他信号变化包括等 T1 等 T2 信号、等 T1 短 T2 信号、等 T1 长 T2 信号、短 T1 短 T2 信号号等,囊肿内也可同时呈多种信号变化。
Rathke 囊肿 MR 信号的多样化主要与囊内容物有关,囊内黏多糖含量高是造成 T1 加权图高信号的主要原因。增强扫描囊肿本身不强化,囊肿周围正常的垂体腺组织强化,囊壁及囊内不钙化。
有认为 Rathke 囊肿内有与囊液信号不同的小结节,简称漂浮结节,是 Rathke 囊肿的特征性表现,但这种小结节常难以显示和辨认。
鉴别诊断
较小的 Rathke 囊肿完全位于鞍内,呈长 T1 长 T2 信号变化者需要与垂体泌乳素瘤区别。通常 Rathke 囊肿边缘更圆滑更锐利,T1 加权图信号较垂体瘤更低。
在 MR T1 加权图呈高信号的 Rathke 囊肿,与垂体微腺瘤内出血鉴别较困难,两者在 MRT1 加权图和 T2 加权图均可表现为高信号。通常 Rathke 囊肿的 T1 高信号非常均匀。而垂体瘤出血可以不均匀,但最可靠的区别办法是定期 MR 复查,如果在数月后仍然表现为高信号,可认为是 Rathke 囊肿。
在矢状位 T1 加权图小的高信号 Rathke 囊肿与垂体后叶高信号紧密相连时,需要确定是否有 Rathke 囊肿存在,简单的办法是行脂肪抑制序列扫描,脂肪抑制时原 T1 高信号呈低信号说明为垂体后叶,仍然呈高信号说明为 Rathke 囊肿,向鞍上发展的 Rathke 囊肿需要与颅咽管瘤鉴别。
鉴别的要点包括:①颅咽管瘤钙化率很高,而 Rathke 囊肿通常不钙化;②颅咽管瘤常同时有一定量的肿瘤实质存在,增强扫描时实质部分强化,而 Rathke 囊肿没有实质存在;③向鞍上发展的 Rathke 囊肿,其主体仍然在鞍内,而颅咽管瘤主体在鞍上,常向更上方发展,压迫三脑室底部。
Rathke 囊肿与蛛网膜囊肿通常容易区别. 因为 Rathke 囊肿信号多与蛛网膜囊肿不同,在 T1 加权图呈低信号、T2 加权图呈高信号的 Rathke 囊肿,其 T1 加权图信号也常较脑脊液信号稍高,而蛛网膜囊肿呈脑脊液信号。
好文章,需要你的鼓励