临床路漫漫,每个人在疾病面前都是小学生,我们没有什么可骄傲自持的,唯有不断学习努力,尽量让我们的每一个病人,能够转危为安。
今晚不是个 ICU 的好日子,刚接班就碰见一个挑战。上级医师说 9 床呼吸还不大好,需要重点关注一下。
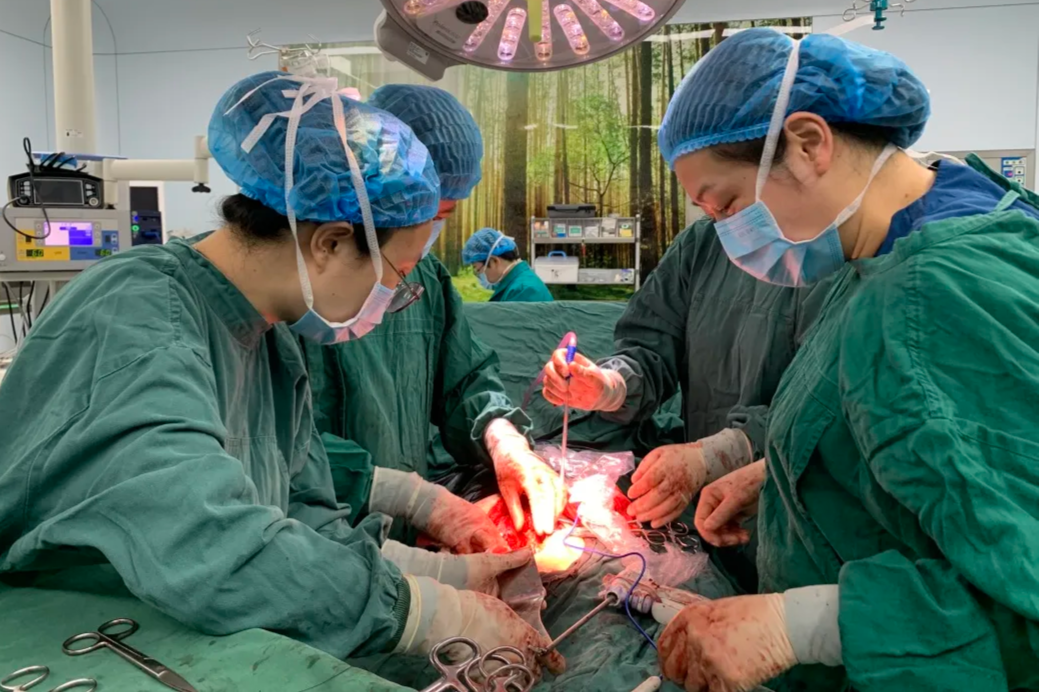
9 床是个老年男性,5 天前收进来的,体型肥胖脖子短。他给我的第一印象就是插管困难(气管插管),事实上我第一次给他行气管插管时是失败了,看到会厌但挑不起来,看不到声门,所以插管滑到了食管。
作为一名年轻的 ICU 医生,我对自己的气管插管能力不十分满意。当初为了学这门技术还专门去麻醉科晃悠了 1 个月时间,每天早上去插几个全麻的然后再回来干活,一个月下来也能插上 30~40 例,应该说基本操作方法是已经比较熟练的了。
为什么说对自己不满意呢,因为工作上碰到危及情况需要气管插管时,容易插的能插上,不好插的则容易出问题,这肯定是不行的。
因为一个成熟的 ICU 医师,在面对气管插管时应该始终能游刃有余,而不管病人有多胖、脖子有多短,事实上我的上级医师们就做到了。
转了一圈病房,其他病人情况还可以,准备去睡觉。
ICU 惊魂夜
就在这时候,美小护跑过来跟我说
9 床气管插管不大好哦,吸痰管进去很不顺畅,是不是堵了?
一听到这话我就犯愁,因为 4 个小时前就已经有护士跟我反映过这个问题了,当时吸痰管还勉强能伸进去,气道压也还不是很高。
我琢磨着,这家伙是个困难插管体型,假如我现在给他更换气管导管,我能顺利把新的气管导管放到气管里面去么,我有点犹豫了。
走过去一看,哎呀,气道压较前明显升高了,而且波形很不好看,病人在持续镇静下还显得烦躁,亲自尝试了一下给他吸痰,吸痰管进入一半就进不去了,十有八九是痰痂堵了导管了。这么耗下去肯定不是办法,必须得更换气管导管!
打定了注意,接下来该考虑如何进行。由于我不确定自己能插管成功(因为 5 天前失败了一次),所以想着能不能通过导丝引导更换新的导管,但很快我就否定了这个办法,一来怕导丝把痰痂都捅入气道了,二来导丝弯弯曲曲的,着实不好引导。唯有作罢。
来吧,重新拔管重新插管吧!
如何下这个临床决策
我做这个决定的时候,内心是忐忑的。
因为我怕自己插不上,夜班独自一人,没有上级没有领导,万一出意外就闯大祸了。但同时另外一句话萦绕耳旁:病人不会因为插不上管而死亡,只会因为缺氧而死亡。
说得好有道理,这也是我这 1 年多来最痛彻的领悟!吩咐护士准备好球囊,准备好吸痰管,准备好一切工作。另外,我跟美小护说,找到麻醉科电话,等下我插不上你就打电话给麻醉科,请他们过来帮忙。这下该万无一失了吧。
先拔管!拔出来一看,果不其然,大量黑褐色痰痂严重堵塞了导管,别说吸痰管,似乎穿刺针都未必能通过,这种情况病人通气肯定受到严重影响,我这个决定是正确的。成功了第一步,接下来进入关键环节。
重新插管!我单膝跪在床头(一点都不浪漫),左手持喉镜置入患者口腔,拨开舌体,大量痰液涌出,赶紧吸干净,暴露了会厌,再用力提喉镜,隐约看到了一丁点声门,此时心中窃喜,这次插管比上次顺利啊,上次只能看到会厌,声门影都没瞧着。
我试图更好地暴露声门,但未果,于是右手持导管进入(进入前已经塑形),对着视野前的一点声门影匍匐前进,途中不断有痰液涌出,吸干净痰再继续前行,美小护提醒我说 SpO₂ 只有 88% 了,我沉住气,嗯了一声,哎呀!进去了!
迅速判断导管位于气管还是食管。听气流声、按压胸廓、听诊器听双肺及胃部等,管子应该在肺内,接上呼吸机,我看到了熟悉的压力时间曲线波形。
但由于患者有呛咳,所以有些波形非常难看,而我并不放在心上。因为插管后 SpO₂ 迅速上升至 94% 了,还有什么比这个更靠谱呢。
但是,我开心过早了。
鬼门关上走了一圈
SpO₂ 短暂好转后随即下降!跌至 85%, 82%...... 病人异常躁动,美小护提醒我是不是肯定在气管内。老实说,那一瞬间我是自信的,因为我看到了声门(即使是一点),而且呼吸机的波形也提示是在气管里面,否则不会有这么明显的起伏波形的。
但病人实实在在是氧合不好,而且有持续往下走趋势。如果导管在气管内,那么只能用气道里面痰液堵塞来解释氧合转差,但这很快被推翻了,因为吸痰时并无明显痰液吸出。而如果导管是在食管里面….. 后果不堪设想!
这眼前的一切在一年多前就发生了一次了,那一个夜班,我把导管插到了病人的食管上,虽后面发现并处理,但由于惊慌失措而耽搁了数分钟时间,已经造成了不可挽回的损失。这件事在我身上刻下了烙印,每当想起这件事我都悔恨、懊恼不已,我一辈子都忘不了那个夜班。
今晚,会历史重演么?
虽然有紧张,但我暗暗鼓励自己,一定要镇定!先看清楚情况再说!
看了一下 SpO₂ 还有 84%,病人自主呼吸很强烈,我赶紧叫另外一个护士拿来纤维支气管镜!
这是我的终极法宝。从拿到镜子到进入导管,不超过 20 秒。这 20 秒 我可是如坐针毡,真心希望导管是在气管内,但患者血氧不好是铁定的事实。
一接过纤支镜,我赶紧进入导管,进去一看,没看到熟悉的气管壁、气管环,反而看到一条狭长的管腔,此时我屏住了呼吸,甚至能听到自己的心跳声,我倏地一声抽出了纤支镜,说:把导管拔掉,不在气管内!同时冲到床头。
亡羊补牢,犹未晚矣
此时患者 SpO₂ 已经降至 60%,心率也开始减慢了,只有 70 次/分,我赶紧吩咐美小护推一支肾上腺素,同时三两下拔除了导管,抓起球囊面罩紧扣着患者口鼻,另一个护士飞速赶来捏球囊!
虽然紧急,但大家并不混乱。因为此刻上帝的话再次在耳旁响起:病人不会因为插不上管而死亡,只会因为缺氧而死亡。
我跪在床头,双手死死扣着面罩,眼看着 SpO₂ 维持在 65% 左右,老实说,那时候我并不十分紧张,我坚信这个患者能活过来,因为我比 1 年前更早发现了错误,而且尽了最快的速度来处理!但同时我还是担忧,因为血氧饱和度还是上不去。
打电话给麻醉科,就说小李插管遇到问题了,请他们过来帮忙。
我转头对另外一个护士说。由于插管前我们已经准备好了可能会有这么一出,所以电话很顺利就打出去了。
电话刚打出,病人 SpO₂ 就开始往上走了,70%,80%,90%..... 这下我是真的放下心了。我不会再重蹈那次覆辙了,肯定不会!
2 分钟后,麻醉科救兵到位,SpO₂ 已经升至 96% 了。他带来了可视喉镜,跟我说要不你自己来试试吧。我看了一下患者生命体征已经基本稳定,于是接过可视喉镜,
那我再试试吧,不行大哥你再上。
由于刚刚用力扣面罩的时间比较长,双手都有点发抖了,当然了,不排除有紧张因素在。
可视喉镜进入见到大量白痰,吸干净,视野很清晰,暴露了会厌,此时美小护提醒说 SpO₂ 降至 80% 了,我心里咯噔了一下,一旁的麻醉科大哥说没关系,继续走。
我定了定神,再继续往前走,这该死的声门此刻光着屁股,一览无遗。我小心翼翼将导管送入,对准声门轻轻顶上,「噗」一声,气流进入导管一涌而出,这熟悉的声音异常美妙,导管进入气管!
接上呼吸机再看,压力时间波形也出来了,这时候的波形比刚刚的要完美、正宗地多! SpO₂ 迅速升至 96% 以上,此时导管位于气管已经确定无疑。
病人终于脱离险境! 我也在鬼门关前走了一回!
临床经验教训总结
我在鬼门关不止走了一回,每一次都是跌跌撞撞,鼻青脸肿,而这一回,虽然走的并不好看,甚至可以说异常狼狈,但我内心是欢喜的。
犯错不可怕,可怕的是接二连三地犯同样的错误,而我一直在尽我最大的努力不去犯同样的错误。
在鬼门关把病人拉回来,还有几位贵人相助。一是有丰富经验的美小护,及时有效的监测处理给我争取了时间;二是麻醉大哥的及时联系、保驾护航,使得第二次插管成功;第三就是自己,一个临床医生,最关键的就是自己对患者整个情况的把握,而这中间,体现的就是每个医生的临床决断能力。
临床路漫漫,每个人在疾病面前都是小学生,我们没有什么可骄傲自持的,唯有不断学习努力,尽量让我们的每一个病人,能够转危为安。
好文章,需要你的鼓励