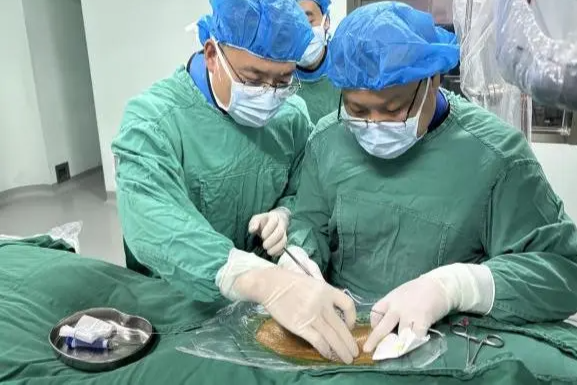
「谢谢医护人员!给了我们两个生命!」几天前,从衡阳百公里转运,到诞下胎儿,再到完成换瓣手术,再到安全苏醒,姚女士经历了惊心动魄的 24 小时。
「谢谢医护人员!给了我们两个生命!」9 月 15 日,已经从中南大学湘雅二医院心外 ICU 转到普通病房的姚女士一边看着襁褓中的孩子,一边对医护人员连连感谢。几天前,从衡阳百公里转运,到诞下胎儿,再到完成换瓣手术,再到安全苏醒,姚女士经历了惊心动魄的 24 小时。
衡阳一孕妇情况危急,200 公里深夜紧急转诊
9 月 9 日晚 19 点,中南大学湘雅二医院医务部接到来自南华大学附属第一医院产科的电话:「我们收治了一位妊娠合并急性感染性心内膜炎的患者,会诊后评估手术风险极大,请求转诊到贵院进一步治疗。」
作为省级危重孕产妇救治中心,湘雅二医院立刻为其开启「急危重症孕产妇绿色通道」;分管医疗工作的徐军美副院长迅速组织相关科室对病情进行分析并布置收治工作,医务部全面协调患者救治工作。
姚女士此次妊娠刚满 31 周,远未到足月,但突如其来的感染性心内膜炎正逐步蚕食着她的心脏,摧毁她的心功能。在转诊患者的同时,湘雅二医院多学科联动,做好接收准备。
多学科联合诊治,明确治疗方案
这是一次生命与时间的赛跑,容不得迟疑和拖延。当晚 22 点 15 分,衡阳市医疗急救中心的救护车到达医院外科楼下,心血管外科、重症医学科、产科医师早已在楼下等候。患者立即转至重症医学科(ICU),心血管外科超声诊断专科主任吴勤紧急行床旁彩超发现:患者心内膜炎诊断明确,瓣膜功能基本丧失。由于两瓣膜严重返流,已出现明显心衰症状,病情危重。同时产科医师评估该患者的情况已不适合继续妊娠,应行剖宫产术,这也意味着必须面对早产的残酷现实。
23 点 45 分,由医务部副主任吴斯杰、心血管外科主任刘立明、产科主任黄健、新生儿科主任贺晓日、重症医学科主任李金秀、麻醉科主任戴茹萍、心血管外科超声诊断专科主任吴勤等组成专家团队对患者紧急主任会诊,专家团队经商讨后一致认为:患者感染性心内膜炎诊断明确,合并宫内妊娠 31 周余,目前存在急性心衰,宫内胎儿生长很可能受限,瓣膜上赘生物较大,存在赘生物脱落导致脑梗、感染扩散等风险,为避免病情进一步恶化及宫内胎儿窘迫的出现,应稳定生命体征后尽早手术治疗。

胎儿深夜顺利分娩,换瓣手术成功实施
9 月 10 日凌晨 1:40,患者出现腹痛,有分娩征兆。产科医师、助产士、新生儿医师立刻赶往 ICU,经详细评估且与家属沟通后,决定让姚女士在严密监护下在床旁尝试经阴道分娩。由于是经产妇,很快一个不足 2 千克、有些轻度窒息的宝宝降生了。新生儿科医师立即对新生命予以复苏插管抢救后转入新生儿重症监护室继续治疗。顺利的阴道分娩,也为之后实施心脏瓣膜手术创造了更好的条件。
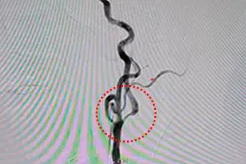
9 月 10 日上午 8 时,心血管外科心瓣膜急诊手术开始。术中见心肌水肿明显,全心扩大,各心腔饱胀;主动脉瓣及二尖瓣上大量赘生物形成,尤以主动脉瓣显著,瓣叶严重损坏,两瓣膜功能已完全丧失;三尖瓣膈瓣下部分腱索及室间隔膜部右室面也可见赘生物附着,且感染病灶累及右侧冠脉开口,部分冠脉开口内膜已破损撕脱。如未尽早手术治疗,不仅心衰会进一步恶化,还会出现赘生物脱入、阻塞右侧冠脉,进而导致心肌梗死的风险。若感染灶进一步侵蚀冠脉周围组织,甚至可能出现血管破裂、大出血,进而导致猝死的可能。
手术艰难,经过多个小时的奋战,手术顺利完成,术中心血管外科联合产科及手术室医护人员严密观察有无产后出血征兆。9 月 10 日下午 18 时,孕妇已完全清醒,生命体征及内环境均平稳。
截至目前,姚女士已拔除气管插管,恢复进食、起床活动,各项指标平稳正常,基本脱离生命危险。
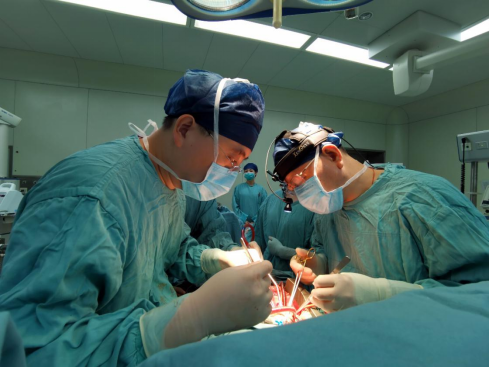
「危重孕产妇绿色通道」,为母婴安全保驾护航
湘雅二医院是湖南省危重孕产妇救治中心挂靠单位,由医务部全面协调组织危重孕产妇转诊抢救工作,确保患者及时收治入院。有效的组织不仅保障了辖区内的下级医疗机构转诊的患者能得到积极收治,还能杜绝了非辖区医疗机构的转诊病例的拒收现象。湘雅二医院危重孕产妇救治的高成功率为急危重症孕产妇开辟一条快速生命通道。
近年来,国家非常重视危重孕产妇的管理,严格控制孕产妇及五岁以下儿童死亡率。我院危重孕产妇救治中心在多学科诊疗模式的指导下,屡创佳绩,特别是在妊娠合并主动脉夹层等心血管方面的疾病不断创造奇迹,赢得了社会的认可,也得到了上级领导的肯定。
据了解,近年来随着医疗技术的提高,孕产妇的死亡率有明显下降,但妊娠合并心脏病的发生率仍为 0.5%-3.0%,是导致孕产妇死亡的前 3 位因素之一。妊娠合并感染性心内膜炎多起病突然,高热寒战、贫血、全身毒血症状明显,常见于原有心瓣膜病或先天性心血管病史的孕妇,或发病前有上呼吸道感染、拨牙、扁桃体摘除、侵入性器械检查等诱因。妊娠合并感染性心内膜炎严重危及孕妇及胎儿生命,是妊娠期感染最严重的并发症,孕妇及胎儿的死亡率分别为 11.2% 和 10.8%。由于孕妇的瓣膜和腱索急剧损害,在短期内出现高调的杂音或原有杂音质迅速改变;脱落的带菌栓子可引起多发性栓塞和转移性脓肿,尤以心肌脓肿、脑脓肿和化脑为凶险。发生妊娠合并急性感染性心内膜炎后,孕妇和胎儿的并发症发生率都很高,需要心血管外科、产科、新生儿科、麻醉科等多科室协作,针对孕妇和胎儿进行详细的围术期风险评估、制订预防和治疗方案,才能有效改善孕妇和胎儿的预后。
好文章,需要你的鼓励