文章来源:健嘉医疗
根据中国卒中学会发布的流行病学调查数据表明,我国现有中风患者 1494 万人,每年新发病例 330 万人,存活者中 80% 左右留有不同程度的功能障碍,其中吞咽障碍发生率为 37%-45%。
什么是吞咽障碍
吞咽障碍:由于下颌、双唇、舌、软腭、咽喉、食管等器官结构和 (或) 功能受损,不能安全有效地把食物由口送到胃的一种临床表现。吞咽障碍可能导致患者饮水呛咳、难以下咽、胃口转差、体重减轻营养不良、发烧、吸入性肺炎,严重的吸入性肺炎或食物误进气管造成窒息可致死亡。
其中环咽肌功能障碍是导致吞咽困难的原因之一。
主要表现:
- 食物无法下咽
- 咽喉部有异物感,食物存在喉咙、食道
- 进食呛咳、误吸
- 口、鼻返流
除了传统的手法治疗外,我们可以通过球囊扩张技术来牵拉环咽肌,提高咽部感觉及肌肉收缩,改善吞咽功能,提高进食成功率。
球囊扩张发展过程
导管球囊扩张术是 20 世纪 80 年代中期发展起来的介入技术,对先天性食管狭窄、食管术后吻合口狭窄、肿瘤放疗后单纯瘢痕性狭窄、消化性狭窄、贲门失弛缓症等治疗效果肯定。
2005 年中山大学的窦祖林教授团队率先在临床使用该技术治疗脑干损伤后环咽肌不开放或开放不完全的患者,在脑卒中、脑外伤、放射性脑病的患者中均取得了良好的效果,超过 90% 的患者恢复了经口进食功能。
球囊扩张概念
将导管经鼻孔或口腔插入食管,用分级注水的方式改变球囊直径来牵拉环咽肌,激活脑干与大脑的神经网络调控,恢复吞咽功能,可分为主动扩张和被动扩张
球囊扩张适应症
神经源性环咽肌完全不开放或开放不完全导致的吞咽障碍(主);头颈癌症术后或放疗后导致的食道良性狭窄(瘢痕增生)(被)。
球囊扩张禁忌症
- 严重认知障碍、心脏病、高血压
- 呼吸功能衰竭
- 重度反流食管炎
- 放疗水肿期
- 鼻咽部粘膜破损或结构不完整
球囊扩张作用
- 诱发吞咽动作
- 训练吞咽动作的协调性(主)
- 强化吞咽肌群的力量(主)
- 刺激咽喉部及环咽肌的感觉
- 扩大环咽肌直径(被)
球囊扩张注意事项
| 喉镜检查 | 确认舌、软腭、咽喉无器质性病变、结构异常、水肿等 |
| 气切患者 | 扩张时球囊注水量不能过大 |
| 敏感患者 | 扩张前使用丁卡因或利多卡因凝胶进行鼻黏膜表面麻醉 |
| 生命体征监测 | 使用指脉氧夹进行血氧、心跳监测,以防因植物神经兴奋导致昏厥等意外 |
| 终止扩张治疗标准 | 引出吞咽动作,吞咽功能改善,进食改善,可经口进食满足身体所需 |
| 扩张后粘膜水肿 | 可用地塞米松+α-糜蛋白酶雾化吸入 |
案例
患者于 6 月 5 日于脚手架坠落,脑部着地,当即出现意识障碍,嗜睡二便失禁,子 120 急诊送至瑞金北院,完善头颅 CT 检查发现左侧额颞硬膜外及硬膜下血肿当时血肿无明显压迫占位效应,1 小时后复查头颅 CT 可见颅内出血较前明显增多,遂收治神经外科,急诊行左侧额颞部血肿清除及去骨瓣减压术,术后带管转入 ICU 科。经治后,患者生命体征平稳,气管切开,鼻饲饮食,转至上海慈源康复医院治疗。
头颅 CT 平扫+三维重建:颅骨多处骨折,去颅瓣减压术后改变,术区帽状腱膜下积液。左侧额叶出血灶吸收期,周围水肿区部分趋陈旧,左侧颞叶脑挫裂伤。
吞咽功能评估
患者吞咽功能障碍,口腔期减弱,咽期障碍, MASA57 分,痰多,黄绿痰,可在指令下完成吞咽、咳嗽动作。洼田饮水 5 级,FOIS1 级,染色实验阳性。
患者气切套管拔除,MASA76 分,舌运动改善,痰减少,进食少量流质/半流质声音改变,时可咳出。洼田饮水 3 级,FOIS2 级。
喉镜可见:患者左侧声带内收位固定,咽壁收缩减弱、舌根后缩减弱,梨状窦重度分泌物。高稠存在提前溢出,进食中高稠食物会厌谷和梨状窦有重度残留,进食 5 ml 高稠和 10 ml 水时有误吸,PAS6 级,可清除气道
患者梨状窦残留明显,环咽肌失弛缓,9 月 25 日开始介入球囊扩张治疗。
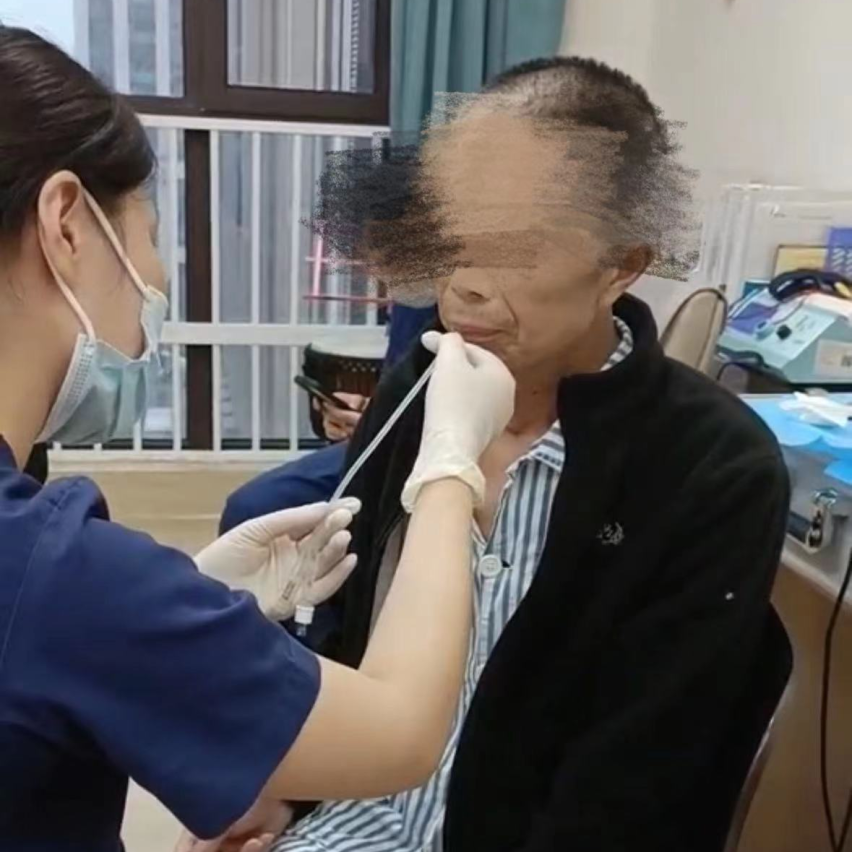
选择经口扩张的方式为主,方案为助力球囊扩张:被动-主动的方式 (咽部力量不足的 UES 失弛缓),扩张基数为 5 ml,逐级扩张 0.5 ml-1 ml 并逐步增加,现可达到 6 ml-6.5 ml 冰水扩张,治疗次数共计 30 次。现患者可正常经口进食中、高稠增稠剂调制水,无呛咳,几乎无残留,继续介入球囊扩张治疗,方案同前 10.14 患者鼻饲管拔除,经口进食半流质和软食食物,无呛咳,MASA89 分,洼田饮水 2 级。
喉镜检查示:患者左侧声带内收位固定,咽壁收缩减弱改善、舌根后缩减弱改善,进食中、低、高、软食食物残留明显减少,多次吞咽和交互吞咽可改善,进食无误吸。
导管球囊扩张术可以诱发患者吞咽动作,训练患者吞咽动作的协调性,强化患者吞咽肌群的力量,刺激咽喉部及环咽肌的感觉,扩大环咽肌的直径。
好文章,需要你的鼓励
















