近年来,随着人们生活方式的改变,胃肠道疾病的发病率越来越高。结直肠癌已成为我国常见的恶性肿癌之一,严重危害人民健康。
目前,已有大量研究和实践表明,有 80%-95% 的结直肠癌是由腺瘤性息肉演变而来,一般经历:正常粘膜-增生-腺瘤形成-腺瘤癌变 4 个阶段 [1]。从癌前病变进展到癌一般需要 5~10 年的时间,这为疾病的早期诊断和临床干预提供了重要时间窗口 [2]。
相关病例
王先生(化名),有肿瘤家族史,近期感觉身体莫名消瘦,多方检查均未找到原因,于是来做了 PET/CT 检查。
PET/CT 检查图像:
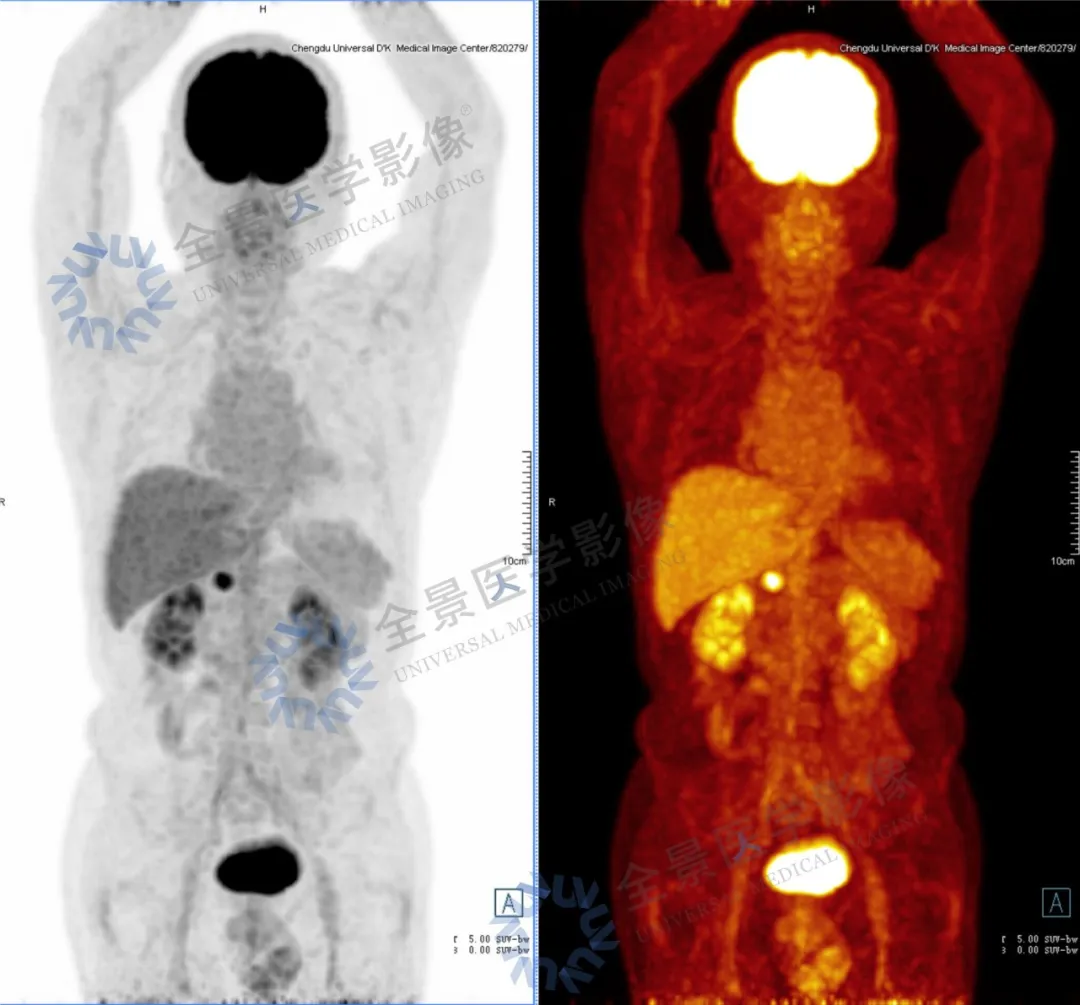
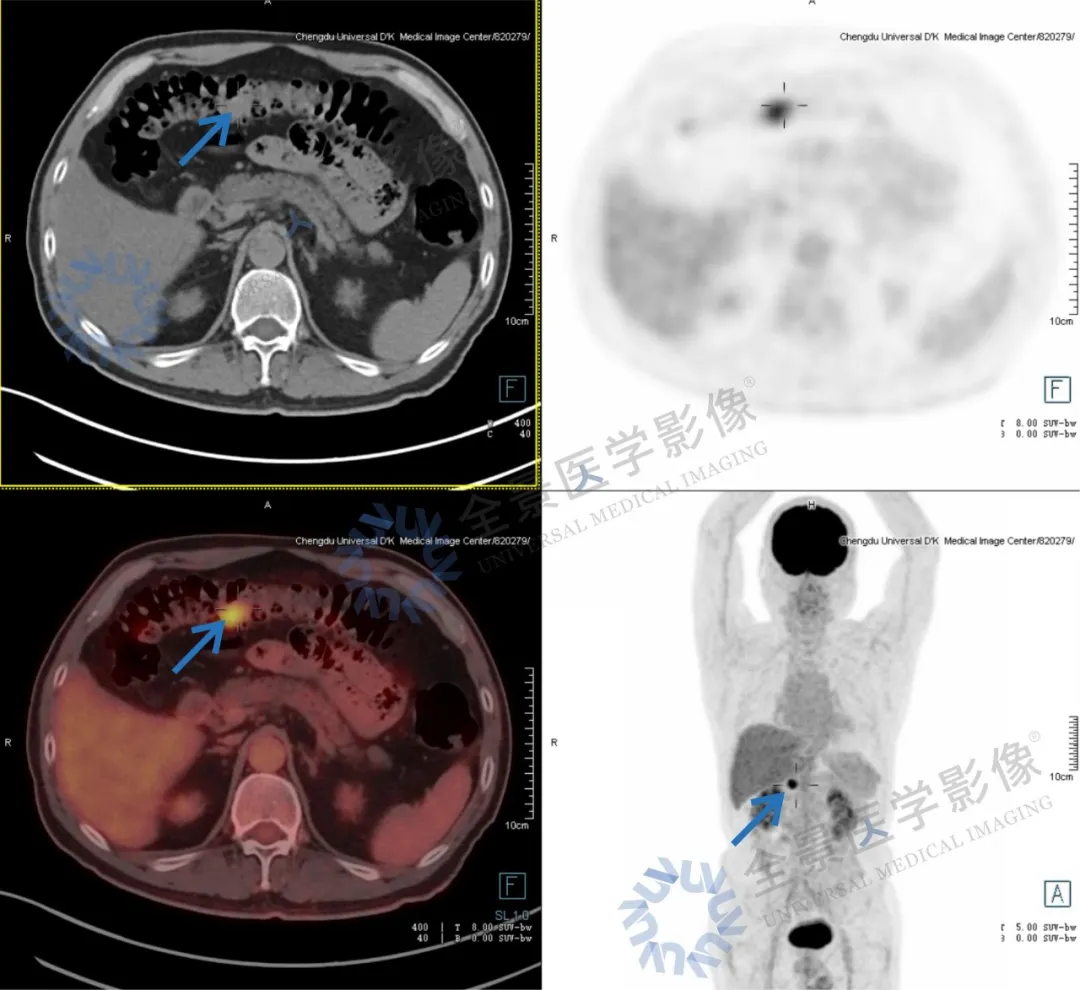
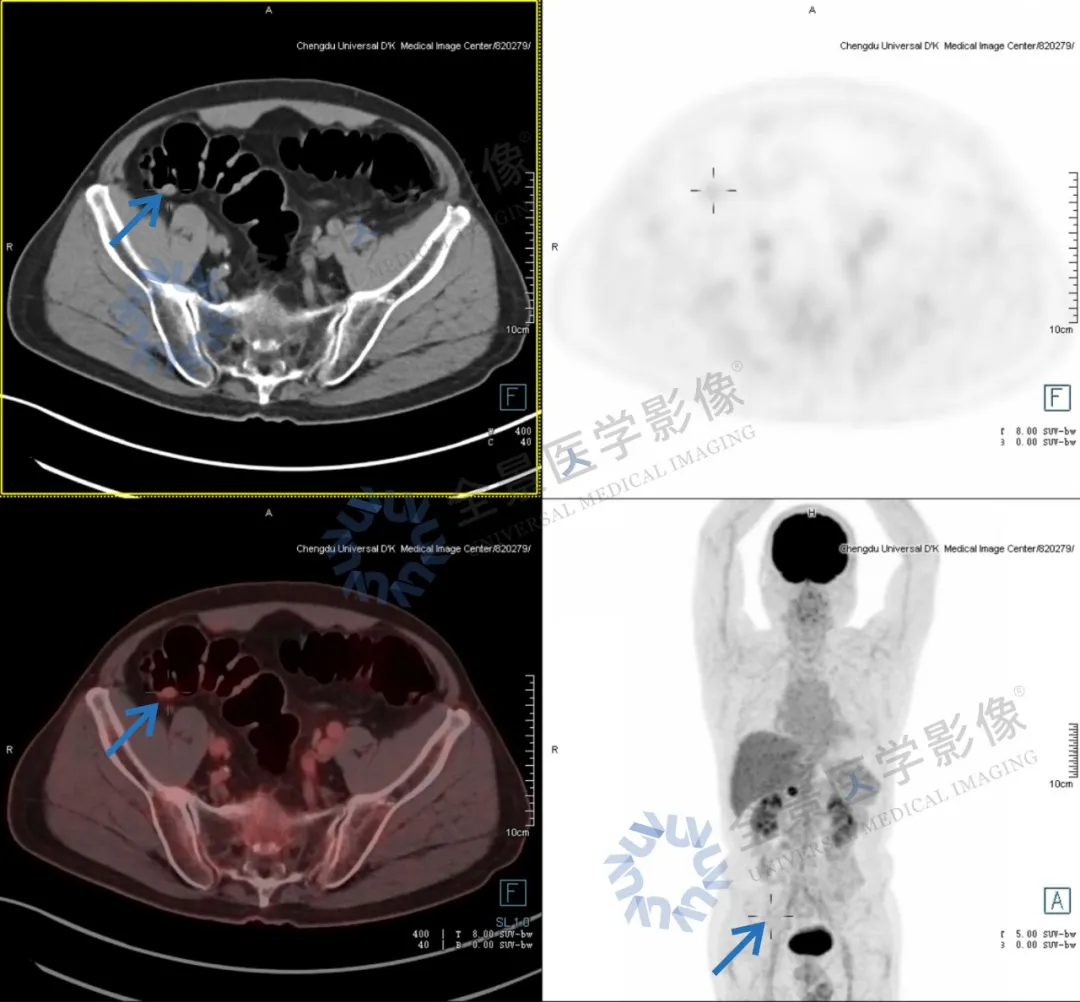
PET/CT 检查结果:
横结肠结节(直径约 1.6 cm)、乙状结肠结节(直径约 0.7 cm),FDG 代谢不同程度活跃,多为息肉样病变,建议肠镜检查。
病理结果:

王先生虽然发现了两枚息肉,但幸运的是发现非常及时,两枚息肉均属于管状腺瘤,横结肠息肉目前处于癌前病变阶段(部分已发生癌变),现两枚息肉均已在肠镜下切除。

景哥提醒
什么是肠息肉?
肠息肉是指肠腔黏膜表面向肠腔突出的一类赘生物的统称。通俗地讲,就是长在肠管里的「肉疙瘩」,可单个发生,也可呈多发。发生率随年龄增加而上升。我国 50 岁而无症状并具备平均风险的人群中,结直肠息肉的发生率超过 25%[3]。
根据组织病理学,息肉可分为肿瘤性息肉和非肿瘤性息肉,肿瘤性息肉又可分为腺瘤性息肉和锯齿状病变两大类。
腺瘤性息肉是结直肠最常见的良性肿瘤,由异型增生的腺上皮构成,会进展为癌,分为管状、绒毛状和绒毛管状。腺瘤性息肉体积越大,越容易发生癌变。
结直肠息肉、肠癌的早期筛查及诊断
鉴于结直肠息肉是结直肠癌的癌前病变,早期发现结直肠息肉显得至关重要。结直肠癌前病变包括直径 ≥ l0 mm 的腺瘤,绒毛结构 ≥ 25% 的腺瘤(即绒毛状腺瘤或混合性腺瘤),伴高级别上皮内瘤变的其他病变 [4]。
结直肠癌高风险人群,无结直肠癌病史,推荐筛查起止年龄在 40~74 岁之间。建议每 5~10 年进行 1 次结肠镜检查 [4]。组织病理学是诊断结直肠肿瘤的金标准,应尽可能获取组织病理学诊断。临床分期诊断方法包括胸、腹、盆部增强 CT,依据医疗条件还可选择超声检查、染色放大内镜、超声内镜(EUS)、MRI 及 PET/CT 等影像学评估方法。
18F-FDG PET/CT 在结直肠癌的早期诊断中发挥着重要作用。它可以帮助医生评估肿瘤的生物学特性,如代谢活性,这对于早期诊断和临床分期至关重要。而且 PET/CT 能够反应全身病灶的代谢状况,有助于发现隐匿的转移灶,也有助于治疗后的疗效评估。另外,对于一些特殊病例,如肠癌伴肠梗阻者,由于肠镜无法通过病灶部位,因此 PET/CT 对这类疾病的诊断及分期评估非常重要。
参考文献
[1] 家族性腺瘤性息肉病,中华胃肠外科杂志,2000(003)002
[2] 国家癌症中心中国结直肠癌筛查与早诊早治指南制定专家组《2020 中国结直肠癌筛查与早诊早治指南》
[3] 叶倩云, 刘凤斌. 大肠息肉发病相关风险因素及方法学研究 [J]. 中华中医药杂志, 2018,33(3):4.
[4] 国家卫生健康委《结直肠癌筛查与早诊早治方案(2024 年版)》
好文章,需要你的鼓励
















