来源:《临床儿科杂志》
作者:龙小慧 廖英蓝 贾金荣
作者单位: 广州市白云区第二人民医院儿科
通信作者:龙小慧 电子信箱:13828466792@139.com
推荐引用格式:
龙小慧, 廖英蓝, 贾金荣.65 例儿童基孔肯雅热临床分析 [J]. 临床儿科杂志, 2026, 44(4): 296-301 DOI:10.12372/jcp.2026. 25e1660
LONG Xiaohui, LIAO Yinglan, JIA Jinrong.Clinical study of 65 cases of Chikungunya fever in children[J].Journal of Clinical Pediatrics, 2026, 44(4): 296-301 DOI:10.12372/ jcp.2026.25e1660
摘要
目的 通过总结基孔肯雅热在我国部分地区暴发流行中儿童基孔肯雅热患者的临床特点、治疗和预后,旨在提供应对该病的临床经验。方法 选取 2025 年 8 月—2025 年 10 月儿科收治的 65 例基孔肯雅热患儿临床资料进行回顾性分析。结果 儿童基孔肯雅热占同期全院住院基孔肯雅热患者的 15.9%(65/408),男女比例 1∶0.80,0~3 岁 8 例(12.3%),~6 岁 11 例(16.9%),~11 岁 36 例(55.4%),>11 岁 10 例(15.4%),起病平均年龄(7.9±3.4)岁,均轻症。主要临床表现:发热 58 例(89.2%),热峰(38.8±0.67)℃,热程(3.5±2.2)天。皮疹 59 例(90.8%),其中为全身皮疹 38 例(64.4%),出现皮肤瘙痒 35 例(59.3%),皮疹(5.5±2.0)天消退。关节痛 32 例(49.2%),其中疼痛部位主要在踝关节 24 例(75.0%)和膝关节 11 例(34.3%),持续时间(3.19±1.65)天,其中 2 例(6.2%)出现关节肿胀。29 例(44.6%)同时存在发热、皮疹、关节痛。其他临床表现包括头痛、头晕、咳嗽、咳痰、咽痛、食欲下降等,并发肺炎 1 例(1.5%)。所有患儿登革热抗原 DEVN-NS 1 均阴性,小部分患儿有炎症指标升高,2 例(3.1%)丙氨酸氨基转移酶升高,19 例(29.2%)肌酸激酶同工酶升高。大多数患儿接受对症治疗,药物对症状持续时间无明显影响。全部病例均在隔离期内好转或痊愈出院。结论 大部分的基孔肯雅病毒感染患儿临床症状不典型,重症病例发生率极低。
关键词
基孔肯雅热; 临床分析; 儿童
引言
基孔肯雅热(Chikungunya fever)是于 2025 年部分地区流行的通过蚊媒传播的急性传染病,由基孔肯雅病毒(Chikungunya virus,CHIKV)引起,以发热、皮疹及关节疼痛为主要临床表现 [1]。2008 年我国首次报告出现输入病例,2025 年 7 月广东佛山因输入病例暴发基孔肯雅热流行,尽管最初报道病例均为轻症,但仍对公共卫生仍造成一定威胁 [2-3]。近年有研究数据显示儿童感染呈现增多趋势 [4],在基孔肯雅热疫苗尚未普及的情况下,研究儿童基孔肯雅热病例的流行特征对防治儿童基孔肯雅热,减轻公共卫生压力有着积极意义。此外,关于儿童基孔肯雅热的临床特征分析较少,本研究通过回顾 2025 年 8 月-10 月收治的 65 例儿童基孔肯雅热临床资料,分析儿童基孔肯雅热的临床特点、实验室特点、并发症、治疗及预后等,旨在提高临床医师对儿童基孔肯雅热的认知,为诊治儿童基孔肯雅热提供临床参考。
1 方法
1.1 资料收集
通过医院的电子病历系统收集患儿一般情况、临床表现、实验室结果、治疗转归等资料。选取 2025 年 8 月至 2025 年 10 月白云区第二人民医院儿科收治的基孔肯雅热患儿进行回顾性分析。入选标准:(1)发病日龄 0~7d。(2)符合《基孔肯雅热诊疗方案(2025 年版)》的诊断标准 [1],疑似病例或临床诊断病例,具有以下任一项者。①CHIKV 核酸阳性;②临床标本培养分离到 CHIKV;③血清 CHIKV IgG 抗体阳转或恢复期较急性期抗体滴度呈 4 倍及以上升高。(3)年龄>28 天且 ≤ 14 岁。排除标准:(1)年龄>14 岁。(2)临床资料不全及自动出院终止治疗者。
儿童基孔肯雅热诊断标准参照《基孔肯雅热诊疗方案 ( 2025 年版)》[1]。①居住在基孔肯雅热流行地区;②临床表现:发热,关节痛、皮疹、头痛、咽痛、鼻塞、流涕等;③病原体检测:CHIKV 核酸阳性。符合①和②为疑似病例,具备③可确诊。
临床观察指标定义,①关节痛:家长观察到或患儿自诉关节部位拒触、拒动、肿胀或活动受限。②好转:指主要临床症状(发热、关节痛、皮疹)改善,但未完全消失。③痊愈:指主要临床症状(发热、关节痛、皮疹)完全消失。
1.2 实验室检查
所有患儿均于出现发热、皮疹、关节痛等临床表现后并经 CHIKV 核酸检测阳性后收入我院儿科病房进行隔离。入院当天所有患儿均完善血常规 [包括淋巴细胞比率(lymphocyte ratio,LY%)、血红蛋白、血小板(platelet,PLT)]、C 反应蛋白(C-reactive protein,CRP)、降钙素原(procalcitonin,PCT)、丙氨酸氨基转移酶(alanine aminotransferase,ALT)、肌酸激酶同工酶(creatine kinase isoenzyme,CK-MB)、上呼吸道感染病原体检测等。
1.3 统计学分析
应用 SPSS 29.0 统计软件进行数据分析,计量资料采用 Kolmogorov-Smirnov 方法进行正态性检验。符合正态分布的计量资料以 x±s 表示,多组间比较采用单因素方差分析。计数资料以例(%)表示,P<0.05 为差异有统计学意义。
2 结果
2.1 患儿一般资料
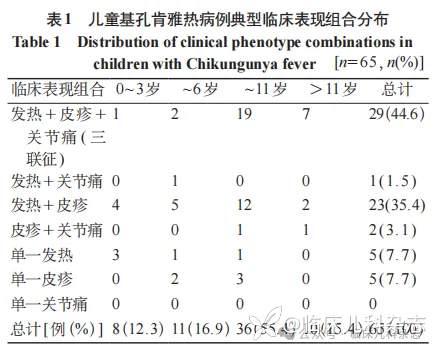
研究期间全院病房共收治基孔肯雅热患者 408 例,≤ 14 岁(不含新生儿)儿童有 65 例,占 15.9%,CHIKV 核酸检测均为阳性。其中男 36 例(55.4%),女 29 例(44.6%),男女比例 1∶0.80。最小年龄 6 月龄,最大年龄 13 岁,平均年龄(7.9±3.4)岁。其中 7 例有鼻炎病史,1 例有蚕豆病史,1 例有毛囊炎病史,2 例有地中海贫血病史,1 例处于淋巴瘤恢复期。6 例为家庭聚集性感染(每户家庭感染者 ≥ 2 人)。65 例患儿,0~3 岁 8 例(12.3%),~6 岁 11 例(16.9%),~11 岁 36 例(55.4%),>11 岁 10 例(15.4%),其中以学龄期儿童居多(见表 1)。
2.2 临床表现
65 例患儿中,发热 58 例(89.2%),热峰为(38.8±0.67)℃,热程为(3.5±2.2)天,热型多为不规则热。皮疹 59 例(90.8%),均为红色丘疹,其中皮疹位置为全身皮疹 38 例(64.4%),累及双下肢 12 例(20.3%),颜面部 10 例(16.9%),躯干部 4 例(6.8%),四肢 3 例(5.1%),头颈部 2 例(3.4%),双上肢 1 例(1.7%),背部 1 例(1.7%),出现皮肤瘙痒 35 例(59.3%),皮疹(5.5±2.0)天消退。关节痛 32 例(49.2%),均无活动受限,疼痛部位为全身关节 1 例(3.1%),踝关节 24 例(75.0%),膝关节 11 例(34.3%),腕关节 7 例(21.9%),指关节 7 例(21.9%),足跟 1 例(3.1%),持续时间(3.19±1.65)天,其中 2 例(6.2%)出现关节肿胀。仅 29 例(44.6%)同时存在发热、皮疹、关节痛。部分患儿伴有其他不同程度的临床症状,其中头痛 7 例(10.8%),头晕 7 例(10.8%),咳嗽 13 例(20%),咳痰 9 例(13.8%),咽痛 8 例(12.3%),鼻塞 16 例(24.6%),流涕 14 例(21.5%),呕吐 3 例(4.6%),腹痛 1 例(1.5%),腹泻 1 例(1.5%),食欲下降 9 例(13.8%),并发肺炎 1 例(1.5%)。
2.3 实验室检查
血常规中:对于白细胞计数,14 例(21.5%)降低(<4×109/L),1 例(1.6%)升高(>10×109/L);淋巴细胞比率升高 22 例(33.8%)(>40%),19 例(29.3%)降低(<20%);PLT 正常 48 例 ( 73.8%),升高 17 例(26.2%),未见 PLT 降低(<100×109/L);血红蛋白正常 57 例(87.7%),降低 8 例(12.3%)。CRP 升高 12 例(20.0%);PCT 升高 1 例(1.5%);ALT 升高 2 例(3.1%);CK-MB 升高 19 例(29.2%)。
2.4 病原学检查
所有患儿血液 CHIKV 核酸均阳性,登革热抗原 DEVN-NS1 均阴性,仅 1 例 DV-IgM 阳性,上呼吸道感染病原体检测均未检测出其他传染病病原体。
2.5 治疗
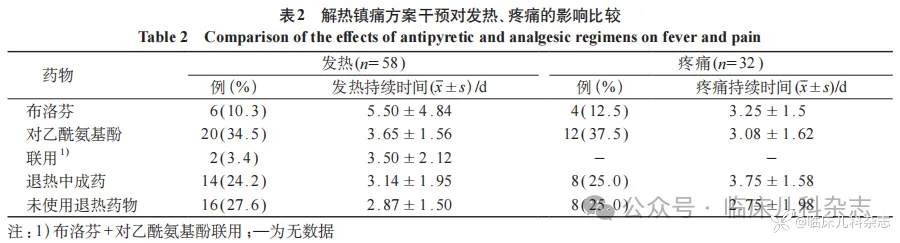
有 2 例使用抗生素治疗,其他均为对症处理。58 例发热患儿中,使用布洛芬、对乙酰氨基酚、联用布洛芬+对乙酰氨基酚、退热中成药及未使用退热药物的发热热程对比,差异无统计学意义(P>0.05),见表 2。使用布洛芬、对乙酰氨基酚、退热中成药及未使用退热药物对 32 例关节痛患儿疼痛持续时间影响对比,差异无统计学意义(P>0.05),见表 2。
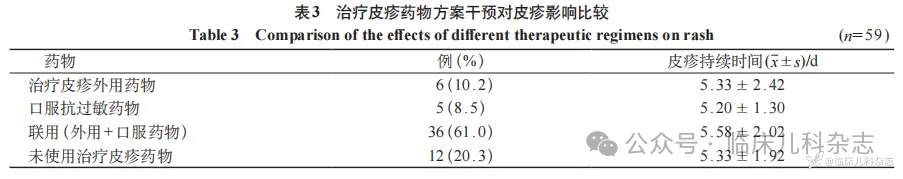
59 例皮疹患儿中,使用治疗皮疹外用药物、口服抗过敏药物、联用治疗皮疹外用药物+口服抗过敏药物、未使用治疗皮疹药物对皮疹持续时间影响对比,差异无统计学意义(P>0.05),见表 3。
2.6 转归
65 例患儿隔离到期后均好转或痊愈出院,其中好转 32 例(49%),痊愈 33 例(50.8%)。
3 讨论
基孔肯雅热是一种由 CHIKV 引起的急性传染病,主要通过蚊子传播,以高热、皮疹和关节疼痛为主要临床特征。1952 年首次在坦桑尼亚从发热患者中分离 [5],自 2008 年我国首次报告输入病例以来,基孔肯雅热的传播范围逐渐扩大,2025 年 7 月在广东省佛山市暴发疫情后,基孔肯雅热成为公共卫生的关注焦点。2025 年 8 月至 10 月,我院病房共收治基孔肯雅热患者 408 例,≤ 14 岁(不含新生儿)儿童有 65 例,占同期该病住院的 15.9%,相较于成人,儿童基孔肯雅热临床研究并不多,通过分析 65 例患儿临床资料,对提高儿童群体基孔肯雅热的认识和管理有积极作用。
相较于 Naik 等 [6] 关注儿童基孔肯雅热临床病程、并发症与病死率,以及 Tavares 等 [4] 强调不同年龄组临床表现差异,本研究更侧重于总结儿童基孔肯雅热的临床特征,尤其是其症状组合的规律与表现。本研究 65 例患儿主要表现为中、高热,发热率(89%)低于白珺等 [7] 报道的 96%,这可能与我们的样本量较小有关。
本研究皮疹发生率高达 95%,均为红色丘疹,以全身皮疹为主(64.4%),其次主要累及双下肢(20.3%)、颜面部(16.9%),极少患儿出现局部皮疹;发生皮疹的患儿中,59% 患儿出现皮肤瘙痒。
本研究显示,儿童关节痛的发生率较高(47%),多呈对称性分布,主要见于踝关节、膝关节等大关节,多为轻微疼痛,无活动受限,与成人主要累及小关节疼痛不同,这与 Ward 等 [8] 观点相一致。此外,44.6% 患儿同时出现发热、皮疹和关节痛,主要集中在 6 岁以上儿童。超过 50% 患儿临床症状相对不典型,其中婴幼儿主要表现为发热、皮疹,这可能与年龄小,不会表达关节痛有关,这些结果提示发热伴皮疹的症状组合可能是首诊医师关注的关键线索。指南中强调,关节痛是基孔肯雅热的显著症状 [1]。本研究观察到的 65 例患儿关节痛均以其他两个或三个临床症状出现,未见单一关节痛病例。虽然有研究指出,CHIKV 感染期间的致命并发症少见,但其导致的关节痛和肌肉痛可能发展为慢性炎症性风湿病 [9]。Edington 等 [10] 研究数据显示基孔肯雅热导致的慢性炎症性风湿病的发生率高达 52%。本研究结果显示,绝大多数关节痛患儿(31/32)在发病 1 周内未见后遗症,仅 1 例出现短暂性关节肿胀并可自行消退。这些结果表明,相较于成人,儿童感染后发生慢性关节炎的风险相对较轻,但鉴于后遗症对生活质量的潜在影响,儿科医师仍需高度重视并重视远期随访,且这一结论需未来扩大临床样本和前瞻性研究。
有研究报道基孔肯雅热可以并发神经系统损害 [11-13],Kelli 等 [14] 在综述中描述了近十年来全球不同地区越来越多报告新生儿和婴儿 CHIKV 感染后出现脑炎、癫痫、脑出血等,本研究结果显示,神经系统症状总体发生率为 21.5%,主要表现为头痛(10.8%)、头晕(10.8%),但多与发热同时出现,体温正常后症状消失,提示这些症状可能与发热有关,表明儿童感染 CHIKV 后重症发生率极低,可能与不同地理感染病毒株谱系不同有关,但这一观点仍需更大样本量以及病毒学与免疫学机制研究来支持。除典型的表现外,少数患儿还伴随有咽痛、流涕、咳嗽的非特异性临床表现,这为早期诊断该病提高一定难度。
基孔肯雅热与登革热症状相似,文献综述报道亚洲儿童感染更容易出现出血热 [14],本研究未发现 PLT 减少病例,与白珺等 [7] 报道一致,此外,少部分患儿存在白细胞计数减低,区别于登革热的典型白细胞和 PLT 同时减少,提示在我国疾病流行地区,对于发热伴关节痛的患者,如果白细胞降低,但 PLT 正常,需高度怀疑基孔肯雅热。我们还发现仅 2 例患儿出现 CRP 大于 30 mg/L,且仅有 1 例患儿出现 PCT 升高,提示轻症者极少合并细菌感染。此外,由于基孔肯雅热的症状与其他蚊媒传播疾病有一定相似性,学者 Castellanos 等 [15] 在 2018—2019 年研究的重症登革热病例中提出存在 CHIKV-DENV 双重感染风险,2025 年 Polanía-Espinosa 等 [16] 研究数据显示儿童登革热和 CHIKV 重叠感染率可达 22%。我们研究的 65 例基孔肯雅热患儿中,仅 1 例合并 DV-IgM 阳性,提示不同地理位置患儿的双重感染率具有较大差异性。
至今尚无针对基孔肯雅热的特效药物,临床上主要以对症支持治疗。目前我国有关于中成药对儿童基孔肯雅热的研究报道 [17]。本研究中,针对发热,主要口服退热药物及物理降温。我们发现,使用布洛芬、对乙酰氨基酚、中成药如热速清颗粒、小儿柴桂退热颗粒等药物干预与无药物干预者比较,两者对改善发热疗效无明显差别。同时,有无镇痛药物(对乙酰氨基酚或布洛芬)干预并不影响关节痛的持续时间。此外,皮疹患者主要使用炉甘石、中药洗剂及口服抗组胺药物,我们发现,与单药物干预,联合使用并不能缩短皮疹持续时间,但可以在一定程度上改善皮疹引起的不适感。所有患儿中,仅 1 例患儿皮疹消退后复现,7 天内完全消退者达 50.8%,且皮疹消退后均无色素沉着。49.2% 患儿病情好转出院,隔离期内(7 天)临床治愈率可达 50.8%。另外,本研究中仅 9.2% 出现家庭聚集感染,有 87% 为幼托和学龄期儿童(>6 岁),提示我们在控制疾病传播方面,应加强学校管理,做好防蚊措施与宣教,一旦出现疑似或确诊患者,尽早隔离。
本研究总结了我院收治的儿童基孔肯雅热的临床特征、诊疗和预后,发现儿童感染 CHIKV 后重症发生率极低,关节痛通常在发病 1 周内消失,而皮疹痊愈率仅 49.2%,超过 50% 患儿临床症状相对不典型,婴幼儿主要表现为发热、皮疹,治疗上以对症支持治疗为主,无重症病例,预后良好,但儿童感染后发生慢性关节炎后遗症风险仍需长期随访。对于仅以发热、皮疹为表现的患儿,仍应高度警惕此病,且大部分为学校聚集病例,在疾病传播高发季节,应加强学校防蚊管理,早防范、早发现、早隔离,以降低疾病暴发流行的概率。然而,本研究局限于单中心,样本量少,需要扩大样本量。此外,本研究未纳入重症病例,未能评估重症患儿的临床特征及长期生存质量,限制了对该疾病的全面理解。
好文章,需要你的鼓励
















