来源:雨露肝霖
任丹凤 西安交通大学第一附属医院
指导专家:何英利 教授、陈天艳 教授

编者按:2025 年 11 月 15 日,由《中华医学杂志》社有限责任公司、《中华肝脏病杂志》编辑委员会主办,《中华肝脏病杂志》编辑部承办的「愈见乙肝-2025 慢乙肝临床治愈病例赛」全国总决赛在北京圆满收官!该活动通过典型病例竞赛促进临床思维淬炼和实战经验分享,推动慢乙肝诊疗方案优化,进而为患者提供全病程管理的精准且个性化治疗,最终助力我国乙肝防治事业的高质量发展。
我国 HBV 感染以母婴传播为主,呈现家族聚集性,相关肝硬化、肝癌的发生也具有家族聚集性、低龄化和高发性的特点。不良结局家族聚集性 HBV 感染家系是指连续两代血亲均有 HBV 感染者,且其中至少两代出现肝硬化或肝癌。前期西安交通大学第一附属医院赵英仁团队的研究发现,此类家系中 HBV 相关肝硬化、肝癌的风险与危害均显著高于普通人群。此外,多项研究表明,对于肝癌中高风险人群,相较于核苷(酸)类似物(NAs)单药治疗,基于聚乙二醇干扰素α(PEG IFNα)的治疗在降低肝癌发生率和促进 HBsAg 清除方面具有显著优势。目前由西安交通大学第一附属医院牵头的「评估 PEG IFNα-2b 治疗不良结局家族聚集性慢性 HBV 感染者远期结局的真实世界研究(家系无忧)」项目已正式启动,旨在优化临床决策、改善远期结局、为全球提供可推广的临床数据。
本期该团队与大家分享一对具有不良结局家族聚集性 HBV 感染家系的慢乙肝母子同治的病例,母亲前期曾接受干扰素治疗,尚未获得 HBsAg 清除;儿子于 17 岁诊断代偿期乙肝肝硬化,经核苷治疗后成为临床治愈优势人群,考虑两者是不良结局家系人群,为降低肝癌风险,因此选择联合 PEG IFNα-2b 治疗,最终均实现了 HBsAg 血清学转换,大大降低了不良结局风险。
病例一:干扰素经治慢乙肝母亲经 PEG IFNα-2b 间歇治疗获 HBsAg 血清学转换
病历简介
患者姓名:周 X
性别:女
年龄:39 岁
家族史:母亲因慢性肝病去世
既往史:18 岁时发现 HBsAg、HBeAb 和 HBcAb 阳性,HBV DNA 不详,未抗病毒治疗
治疗前检查结果:
病毒学:
HBV DNA:1.1 × 103 IU/mL;
血清学:
HBsAg:1160.44 IU/mL;HBsAb:2.26 mIU/mL;
HBeAg:0.362 S/CO;HBeAb:0.02 S/CO;
HBcAb:11.21 S/CO;
生化学:
ALT:27.6 U/L;AST:13.8 U/L;
TBIL:2.5 μmol/L;ALB:46.4 g/L;
AFP:6.73 ng/mL;
血常规:
WBC、RBC 和 PLT 未见异常;
其他检查:
腹部超声:肝光点增多增粗,门静脉不宽;
胆囊继发改变,胰腺、脾脏未见明显异常;
诊断:HBeAg 阴性慢性乙型肝炎
开始治疗时间:2013 年 7 月
治疗方案
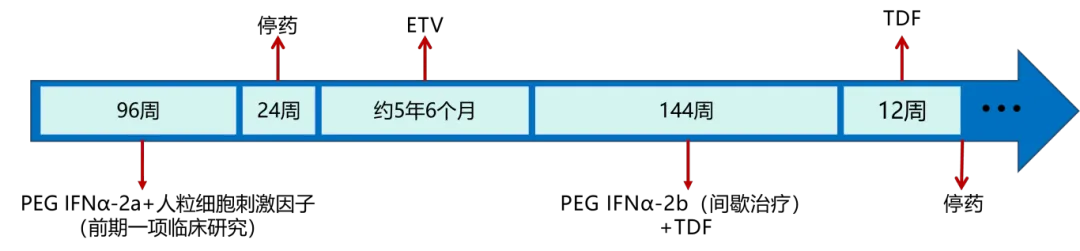
注:
ETV:恩替卡韦,0.5 mg QN;
TDF:替诺福韦酯,300 mg QD PO;
PEG IFNα-2a:聚乙二醇干扰素α-2a,135 μg/周,共 96 周;
PEG IFNα-2b:聚乙二醇干扰素α-2b,90 µg/周,间歇治疗(治疗 8 周+停 4 周),共 12 个周期。
治疗过程
前期治疗
2013 年 7 月参加一项临床研究,开始接受 PEG IFNα-2a 135 μg/周,联合人粒细胞刺激因子 100 μg/周治疗,根据研究方案,PEG IFNα-2a 共治疗 96 周,停止时 HBV DNA < 100 IU/mL,HBsAg 由 1160.44 IU/mL 降至 593.21 IU/mL,尚未实现 HBsAg 清除。
2016 年 1 月(停止 PEG IFNα-2a 治疗 24 周时)HBV DNA 复阳(2.83 × 103 IU/mL),开始口服 ETV 治疗,于 2016 年 4 月 HBV DNA 转阴(< 20 IU/mL),后续维持 ETV 单药治疗并定期门诊随访。
2021 年 8 月复诊,上腹部 CT 显示肝脏表面光滑,肝裂未见增宽。由于有 HBV 相关肝硬化或肝癌家族史、高龄均是疾病进展与肝癌发生的两个独立危险因素。结合该患者的年龄较大(> 40 岁),有不良结局家族史等因素,其后期发生肝硬化或肝癌等肝病不良结局事件的风险明显高于普通人群,而实现 HBsAg 清除将降低远期不良结局风险,于是将方案调整为联合 PEG IFNα-2b 间歇治疗。
联合 PEG IFNα-2b 的间歇治疗过程
PEG IFNα-2b 间歇治疗方案:90 µg/周,治疗 8 周+停 4 周为 1 个周期,共 12 个周期,共计 144 周。
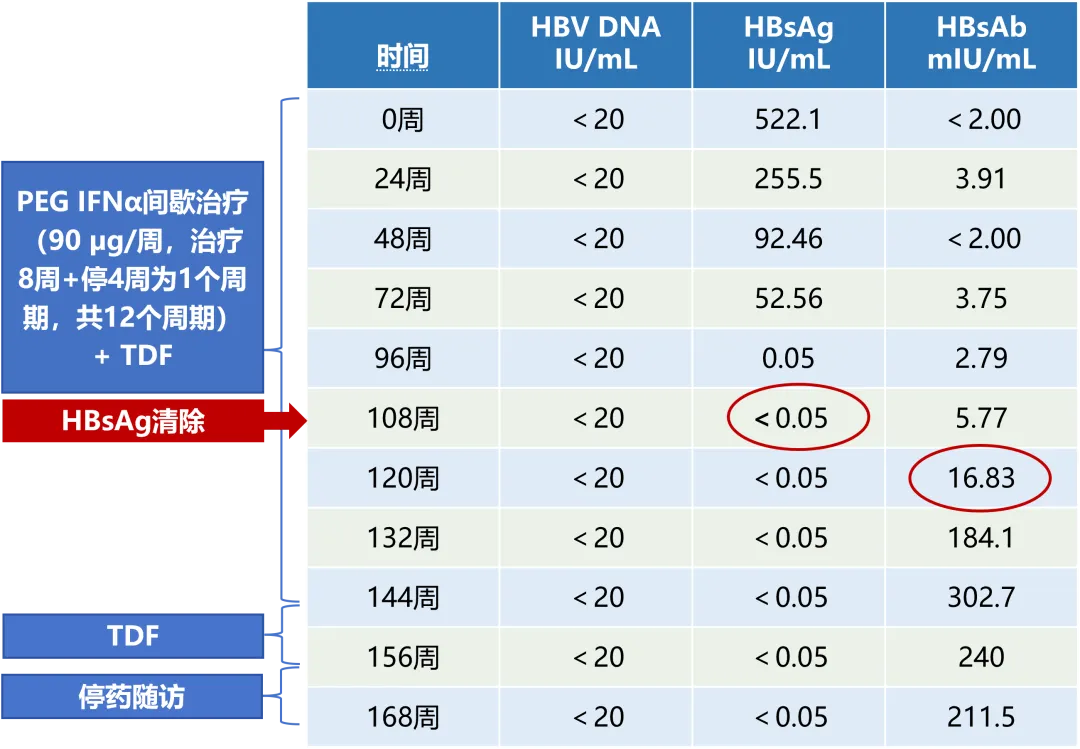
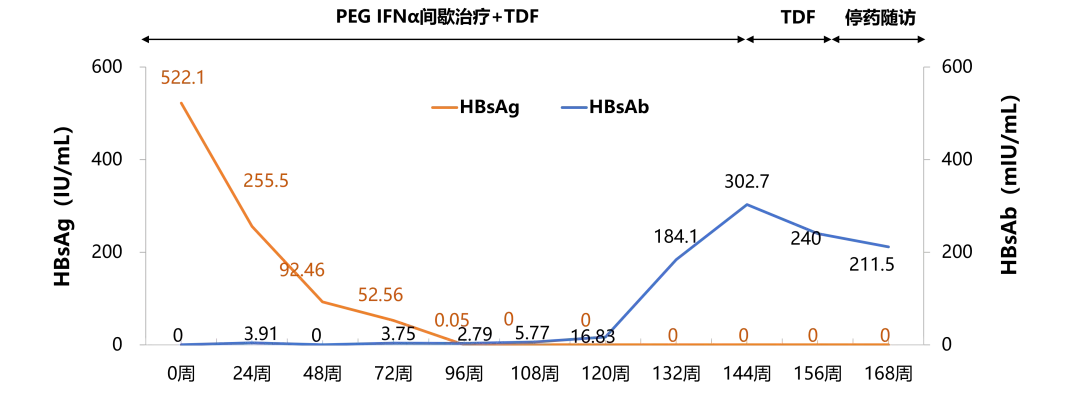
以 PEG IFNα-2b + TDF 联合治疗为起始周数开始计算(0 周)
HBV DNA < 20 IU/mL;
HBsAg:522.1 IU/mL;
HBeAb:0.157 S/CO;
HBcAb:7.2 S/CO;
ALT:14 U/L;AST:12 U/L;
TBIL:10.1 μmol/L;ALB 46 g/L;
24 周,HBsAg 有所下降
HBsAg:255.5 IU/mL;
HBsAb:3.91 mIU/mL;
72 周,HBsAg 持续稳步下降
HBsAg:52.56 IU/mL;
HBsAb:3.75 mIU/mL;
108 周,实现 HBsAg 清除
HBsAg < 0.05 IU/mL;
HBsAb:5.77 mIU/mL;
120 周,实现 HBsAg 血清学转换,继续 TDF 联合 PEG IFNα-2b 巩固治疗
HBsAg < 0.05 IU/mL;
HBsAb:16.83 mIU/mL;
144 周,HBsAb 水平显著升高,停用 PEG IFNα-2b,TDF 维持治疗
HBsAg < 0.05 IU/mL;
HBsAb:302.7 mIU/mL;
156 周,维持 HBsAg 血清学转换,停用 TDF 随访
HBsAg < 0.05 IU/mL;
HBsAb:240 mIU/mL;
随访至 168 周,HBsAb 仍处于较高水平,后续定期复诊
HBV DNA < 20 IU/mL;
HBsAg < 0.05 IU/mL;
HBsAb:211.5 mIU/mL;
后期定期随访各项指标变化
指标变化
联合 PEG IFNα-2b 治疗过程中血清学相关指标变化
病例二:核苷经治慢乙肝儿子联合 PEG IFNα-2b 治疗获 HBsAg 血清学转换
病历简介
患者姓名:赵 X
性别:男
年龄:17 岁
现病史:2 岁时发现 HBsAg 阳性,系母婴传播,HBV DNA 水平不详,未抗病毒治疗
治疗前检查结果:
病毒学:
HBV DNA: 5.1 × 103 IU/mL;
血清学:
HBsAg:2538.04 IU/mL;HBsAb:0.14 mIU/mL;
HBeAg:28.422 S/CO;HBeAb:3.03 S/CO;
HBcAb:12.29 S/CO;
生化学:
ALT:34.2 U/L;AST:22.0 U/L;
TBIL:19.8 μmol/L;ALB:43.5 g/L;
AFP:6.73 ng/mL
血常规:
WBC:5.54×109/L;PLT:160×109/L;
其他检查:
上腹部 CT:肝左叶增大,门静脉增宽 16 mm,脾大;
诊断:代偿期乙肝肝硬化
开始治疗时间:2013 年 7 月
治疗方案
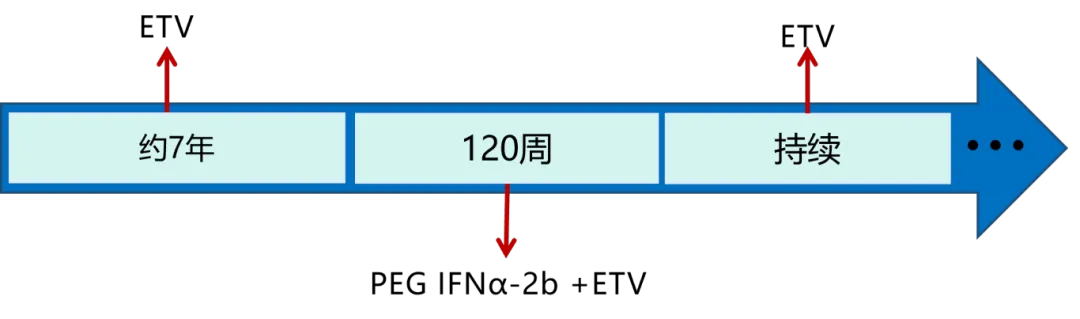
注:ETV:恩替卡韦 0.5 mg QN;
PEG IFNα-2b:聚乙二醇干扰素α-2b,初始 135 μg/周,后因肝功能异常及乏力等症状调整为 90 μg 每 10 天一次。
治疗过程
前期治疗
2013 年 7 月诊断为代偿期乙肝肝硬化,开始口服 ETV 抗病毒治疗约 7 年,于 2016 年 1 月实现 HBV DNA 转阴(< 20 IU/mL)。
2021 年 8 月 19 日复诊,腹部超声仍显示脾大,门静脉增宽 14 mm,肝组织学改善不明显,但患者已实现 HBV DNA 转阴(< 10 IU/mL)和 HBeAg 清除,且 HBsAg 水平已从最初的 2538.04 IU/mL 降至 246.11 IU/mL,成为临床治愈优势人群。前期研究也表明,家族聚集性人群中随着血亲级的疏远,发病年龄逐代提前,HBsAg 阳性男性患者发生肝癌的年龄早于普通人群,因此,为获得 HBsAg 清除以降低该肝硬化患者的肝癌风险,于是将治疗方案调整为联合 PEG IFNα-2b 治疗。
联合 PEG IFNα-2b 治疗过程
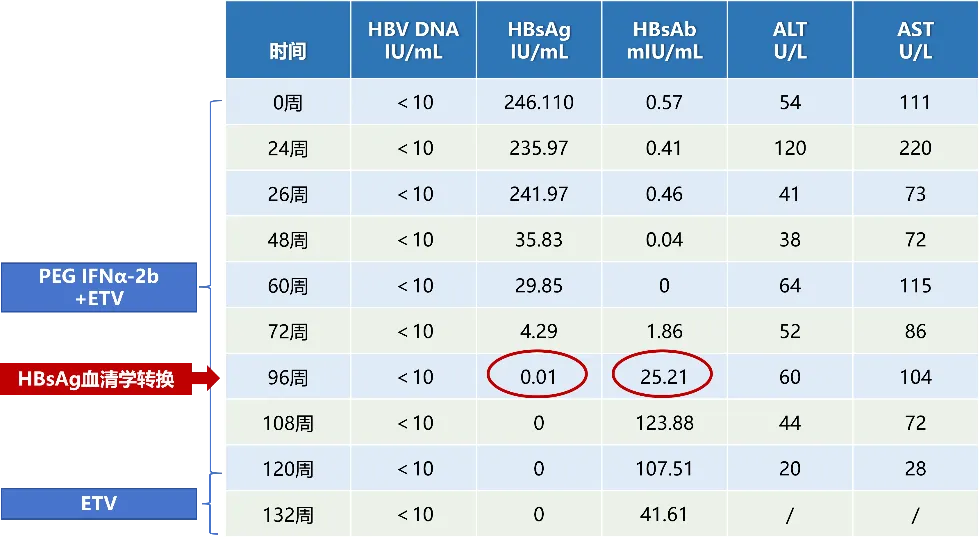
以 PEG IFNα-2b + ETV 联合治疗为起始周数计算(0 周)
HBV DNA < 10 IU/mL;
HBsAg:246.1 IU/mL;
HBeAg(-);HBeAb(+);
HBcAb(+);
ALT:54 U/L;AST:111 U/L;
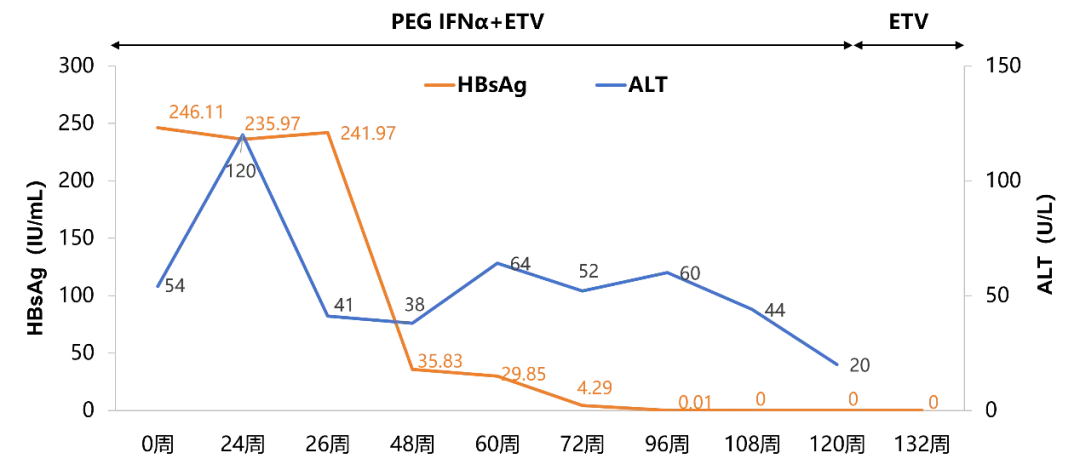
24 周,肝功能异常明显,暂停 PEG IFNα-2b,ETV 维持治疗并口服保肝药物
HBsAg:235.97 IU/mL;
HBsAb:0.41 mIU/mL;
ALT:120 U/L;AST:220 U/L;
待肝功好转后下调 PEG IFNα-2b 剂量,继续联合治疗,后续随患者适应能力调整 PEG IFNα-2b 给药时间;
48 周,HBsAg 水平明显下降
HBsAg:35.83 IU/mL;
HBsAb:0.04 mIU/mL;
ALT:38 U/L;AST:72 U/L;
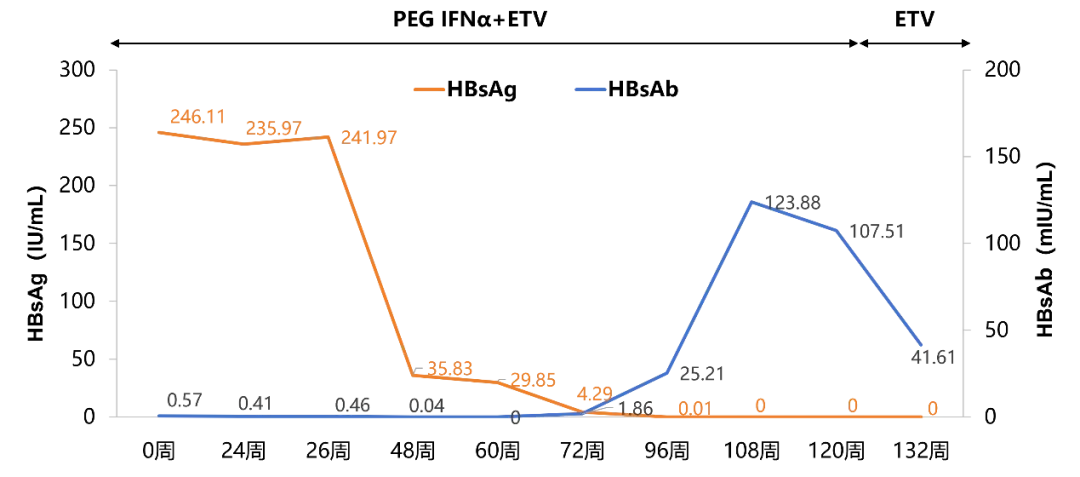
96 周,实现 HBsAg 血清学转换,继续 PEG IFNα-2b 巩固治疗
HBsAg:0.01 IU/mL;
HBsAb:25.21 mIU/mL;
ALT:60 U/L;AST:104 U/L;
120 周,维持 HBsAg 血清学转换,ALT 复常,停用 PEG IFNα-2b,ETV 维持治疗
HBsAg:0 IU/mL;
HBsAb:107.51 mIU/mL;
ALT:20 U/L;AST:28 U/L;
132 周,持续 HBsAg 血清学转换,ETV 单药维持治疗
HBsAg:0 IU/mL;
HBsAb:41.61 mIU/mL;
门静脉增宽有所改善,但仍为肝硬化,因此继续 ETV 维持治疗;
后期定期随访各项指标变化
指标变化
联合 PEG IFNα-2b 治疗过程中血清学相关指标变化
联合 PEG IFNα-2b 治疗过程中 ALT 和 AST 的变化
病例总结
该病例是一对有不良结局家族史、经前期治疗获得完全病毒学抑制的慢乙肝母子:
母亲曾接受干扰素治疗,但未实现 HBsAg 清除,停药一段时间后,考虑其有不良结局家族史,为降低远期肝硬化、肝癌等不良结局事件发生,再次启动 PEG IFNα-2b 间歇治疗策略,以期实现乙肝临床治愈。第 2 轮 PEG IFNα-2b 间歇治疗 120 周实现了 HBsAg 血清学转换,目前定期于门诊复诊,HBsAb 持续阳性,HBV DNA 低于检测下限,肝脏影像学未见明显异常,降低了远期不良结局风险。
儿子 17 岁即诊断为代偿期乙肝肝硬化,开始口服 ETV 治疗,实现完全病毒学应答、HBeAg 清除,且 HBsAg 水平明显下降(< 500 IU/mL)后,为抑制肝纤维化进一步进展,预防肝癌等不良结局事件,与患者沟通后加用 PEG IFNα-2b 治疗,经联合治疗 96 周后实现 HBsAg 血清学转换,巩固 24 周后停用干扰素,由于尚未获得组织学缓解,因此根据指南建议,目前仍继续口服 ETV 抗病毒治疗,以巩固疗效、降低疾病进展。
总结几点:
1、对于慢乙肝患者的治疗策略应遵循个体化原则,并根据病情变化及实验室检查进行动态调整。
2、高危家系需重点关注,因子代发生肝硬化/肝癌的风险高于普通人群,且年龄逐代提前,男性更为明显,故应早期介入筛查和干预。
3、要早预防、早治疗,通过干扰素等药物降低肝硬化/肝癌的发生风险,助力临床治愈。
好文章,需要你的鼓励















