来源:《临床儿科杂志》
张镱馨, 洪思琦. 儿童发作性睡病药物治疗及进展 [J]. 临床儿科杂志, 2025, 43(6): 475-482 DOI:10.12372/jcp.2025. 24e1345
ZHANG Yixin, HONG Siqi. Pharmacologic and upcoming treatment of pediatric narcolepsy[J]. Journal of Clinical Pediatrics, 2025, 43(6): 475-482 DOI:10.12372/jcp.2025. 24e1345
本文作者:张镱馨 洪思琦
作者单位:重庆医科大学附属儿童医院神经内科 国家儿童健康与疾病临床医学研究中心 儿童发育疾病研究教育部 重点实验室 儿童神经发育与认知障碍重庆市重点实验室
摘要:发作性睡病是一种以日间过度思睡、猝倒、夜间睡眠紊乱、睡眠瘫痪及睡眠幻觉为主要表现的神经系统罕见病,通常起病于儿童或青少年时期。其治疗以改善临床症状为主,包括缓解日间过度思睡和猝倒等症状的药物治疗。尽管食欲素替代疗法、食欲素受体激动剂正处于研究阶段,但发作性睡病的药物在儿童中大多数属于超说明书用药,因此,仍需开展更多的临床研究以证实其在儿童中的安全性及有效性。
关键词:儿童;发作性睡病;药物治疗
发作性睡病是一种慢性睡眠 - 觉醒障碍疾病,由法国医生 Gélineau 在 1880 年首次提出,临床上以日间过度思睡(excessive daytime sleepiness,EDS)、猝倒以及夜间睡眠紊乱为主要特征,其患病率在 0.00023%~0.05% 不等 [1]。发作性睡病通常起病于儿童和青少年。根据睡眠障碍国际分类(International Classification of Sleep Disorders,3 rd edition text revision,ICSD-3-TR),发作性睡病分为 1 型和 2 型 [2]。1 型发作性睡病的发病机制目前认为由遗传易感性(HLA-DQB 1*06:02 等位基因、T 细胞受体基因等)、环境触发因素(如接种 Pandemrix 疫苗)及自身免疫引起特异性 T 细胞形成介导食欲素,又称下丘脑分泌素(orexin/hypocretin,OX/Hcrt)神经元的选择性破坏,导致脑脊液 Hcrt 降低 [3]。EDS 通常是最主要和致残的症状,猝倒(清醒期肌张力突然丧失)是该型的特征性症状,还可出现与快速眼动期(rapid eye movement,REM)睡眠失调的相关症状,睡眠幻觉、睡眠瘫痪及夜间睡眠障碍。发作性睡病 2 型与 1 型相比没有猝倒发作, 其余临床症状基本类似。Hcrt 神经元在发作性睡病 2 型中是完整或部分缺失的,脑脊液中 Hcrt 无明显降低,其病理生理学机制尚不清楚。
发作性睡病是一种持续终生的慢性疾病,目前尚无治愈方法, 亦无针对病因的治疗,主要是对症治疗。目标是减少临床症状,改善生活质量。药物治疗主要针对 EDS 和猝倒症状。目前大多数药物对于儿童发作性睡病都属于超说明书用药。本文主要介绍儿童发作性睡病的药物治疗及相关进展。
1 日间过度思睡
1.1 替洛利生
替洛利生是全球首个非精神管控、发作性睡病的一线治疗药物,属于新型组胺 H3 受体拮抗剂/反向激动剂,通过抑制突触前自身抑制性组胺 H3 受体促进组胺释放、抑制组胺再摄取,调节大脑中其他促觉醒神经递质如多巴胺、去甲肾上腺素和乙酰胆碱的释放,改善 EDS 和猝倒。替洛利生口服后吸收迅速,约 3.5 小时达最大血浆浓度,吸收率约为 90%,7 天达到稳态血药浓度 [4]。有短期随机对照试验研究表明,替洛利生可显著改善发作性睡病成人患者 EDS、猝倒症状 [5-6]。替洛利生的长期研究(12 个月)证实其具有长期疗效和安全性,Epworth 思睡量表(Epworth Sleepiness Scale,ESS) 评分下降 4.6±0.6 分,平均每日猝倒发作次数减少 68%,睡眠幻觉、睡眠瘫痪的平均每日发作频率分别下降 54%、63%,耐受性良好 [7]。
替洛利生在儿童中使用具有有效性和安全性。Dauvilliers 等 [8] 研究表明在 6 岁及以上发作性睡病儿童患者中,每天 5~40 mg 的替洛利生在减少 EDS 和猝倒方面表现出显著疗效,从基线至双盲期结束,替洛利生组 Ullanlinna 发作性睡病量表总分的平均差异为-6.3,安慰剂组为-2.6,两组统计学有显著差异。真实世界研究表明长期使用替洛利生对改善儿童发作性睡病的 EDS 和猝倒有效,儿科 Epworth 嗜睡量表评分从 19 分下降至 13.5 分,每周猝倒频率降低 34.3%,耐受性良好,不良反应轻微且大多是短期的 [9]。替洛利生常见不良反应包括失眠、头痛、恶心、焦虑等。替洛利生不影响伏隔核中多巴胺的释放,没有药物滥用性。欧洲及中国指南推荐替洛利生作为一线药物用于治疗发作性睡病 EDS、猝倒、睡眠幻觉及睡眠瘫痪 [1, 10]。美国睡眠医学学会指南推荐替洛利生可显著改善 EDS、猝倒和疾病严重程度 [11]。目前已在中国获批用于 6 岁及以上儿童发作性睡病的治疗。
1.2 莫达非尼/阿莫达非尼
莫达非尼是一种弱的多巴胺再摄取抑制剂 [12]。通过结合多巴胺转运蛋白阻断多巴胺再摄取,增加中枢多巴胺水平,可促进纹状体和海马体中细胞外谷氨酸浓度增加,以及降低各个大脑区域γ-氨基丁酸(GABA)的浓度,促进清醒,改善 EDS。口服 2~4 天后达到稳态血药浓度 [13]。莫达非尼能显著改善 EDS、疾病严重程度和生活质量 [11],获欧洲药品管理局及美国食品药品监督管理局批准为 EDS 的一线治疗药物。研究表明,200 或 400 mg/d 莫达非尼显著改善发作性睡病患者主观思睡(ESS 评分下降)、客观嗜睡(平均睡眠潜伏期延长、觉醒维持能力增强)和疾病严重程度临床整体变化(clinician global impression of change,CGI-C),在长达 40 周的开放标签治疗中表现出良好的安全性,长期使用不会产生耐受性 [14]。
阿莫达非尼是莫达非尼的活性 R-对映异构体,具有更长的半衰期(10~15 小时),同样具有良好疗效和耐受性,被美国食品药品监督管理局批准为 EDS 的一线治疗药物。研究显示,阿莫达非尼显著提高发作性睡病患者全天维持清醒的能力,改善整体临床状况、记忆力、注意力和疲劳度 [15]。
儿童使用莫达非尼和阿莫达非尼的安全性和有效性均尚不明确。目前阿莫达非尼在儿童患者中的临床应用数据极为有限,尚无指南推荐用于儿童。欧洲及美国指南虽推荐莫达非尼可用于儿童,但有效性和安全性证据等级较低,且未获得美国食品药品监督管理局(FDA)的儿童使用批准。临床经验表明,莫达非尼在儿童中可能有效且安全 [16]。一项发作性睡病和特发性睡眠过度儿童队列研究显示,儿童患者使用莫达非尼日平均剂量(346±119)mg 治疗(15.6±7.8)月后,90% 监护人报告 EDS 改善,多次睡眠潜伏期试验的平均睡眠潜伏期从(6.6±3.7)分钟增至(10.2±4.8)分钟 [17]。莫达非尼常见不良反应包括头痛、恶心、腹泻、失眠,停药后无戒断性 EDS 反弹。需注意的是,该药在儿科患者中可能引起严重皮疹(包括 Stevens-Johnson 综合征和重症多形性红斑),并存在中枢兴奋剂相关的滥用风险,可能导致欣快感、思维、情绪和感知的改变。
1.3 羟丁酸钠
羟丁酸钠是γ-羟基丁酸(GHB)的钠盐,作为 GABA-B 受体的部分激动剂增加慢波睡眠、δ波功率,减少睡眠碎片化、改善夜间睡眠质量。GABA-B 受体激活引起丘脑皮质神经元超极化与慢波睡眠的发生密切相关 [18]。羟丁酸钠还通过 GABA-B 对多巴胺能、去甲肾上腺素能和丘脑皮质神经元的作用改善 EDS、猝倒。羟丁酸钠口服后迅速吸收,0.5~1.25 小时达到最大血浆浓度,平均半衰期为 0.5~1 小时 [19]。羟丁酸钠已获美国和欧洲批准用于 7 岁及以上发作性睡病患者的猝倒或 EDS 的治疗。研究显示与安慰剂组相比,羟丁酸钠组平均睡眠潜伏期更长、ESS 评分显著降低、每周睡眠发作次数明显减少,临床症状总体严重程度改善 [20]。每晚给予总剂量 4.5~9 g 的羟丁酸钠在 8 周内每周猝倒发作频率显著降低,疗效取决于治疗持续时间和剂量 [21]。
一项儿童前瞻性双盲对照研究表明,羟丁酸钠治疗 EDS 和猝倒具有临床疗效,但其不良反应通常是遗尿、恶心、呕吐、头痛、体重减轻、食欲下降等,严重不良事件包括急性精神症状和自杀意念 [22]。此外,大剂量使用羟丁酸钠可能引发呼吸抑制。尽管如此,羟丁酸钠在儿童发作性睡病伴猝倒的治疗中仍显示出良好的长期疗效 [23]。
新型羟丁酸钠剂型的出现解决了传统制剂高钠含量和半衰期短的问题。低钠型羟丁酸盐(JZP-258)的钠含量比传统羟丁酸钠低 92%,且服用后达到最大血浆浓度的时间更长 [19]。这种新型剂型能有效减少发作性睡病患者的 EDS 和猝倒频率,长期使用安全性良好,并已获得美国食品药品监督管理局的批准,可用于治疗 7 岁及以上发作性睡病患者的猝倒或 EDS[24-25]。控释型羟丁酸钠 (FT218) 包含羟丁酸钠的速释和控释微粒的混合物,达到最大血浆浓度时间比速释型制剂更长。3 期临床研究证实单次 FT218 睡前给药能改善发作性睡病患者的 EDS、猝倒和夜间睡眠中断,解决了传统制剂需夜间服用第二剂而扰乱睡眠的问题,具有更高的临床实用价值 [26-27]。
1.4 索安非妥
索安非妥是一种苯丙氨酸衍生物,通过抑制多巴胺和去甲肾上腺素转运蛋白,阻止这两种神经递质的再摄取,从而发挥促进觉醒的作用。索安非妥口服后吸收迅速,2~3 小时达到最大血浆浓度,平均半衰期约为 7 小时 [28]。
欧洲、美国及中国指南推荐索安非妥用于成人发作性睡病 [1,10-11]。并已获欧洲药品管理局(EMA)和美国食品药品监督管理局(FDA)的批准,用于治疗发作性睡病的日间过度思睡(EDS)。目前,该药物正在中国申请上市。Thorpy 等 [29] 研究发现,与安慰剂相比,索安非妥剂量 150 mg 和 300 mg 时,能显著增加清醒维持实验中的睡眠潜伏期,并显著改善思睡量表(ESS)评分。针对发作性睡病和阻塞性睡眠呼吸暂停患者的长期研究证实了索安非妥的长期有效性和安全性 [30]。索安非妥治疗发作性睡病的真实世界研究表明平均 ESS 评分从 17.6 分下降至 13.6 分,超过 90% 的患者认为 EDS 有改善 [31]。该药物的常见不良反应包括头痛、食欲下降、失眠和恶心,但总体安全性良好,能显著改善 EDS。然而,对于儿童发作性睡病患者,索安非妥的使用证据尚不充分,需要进一步的临床研究来评估其在儿童中的疗效和安全性。
1.5 哌甲酯
通过抑制去甲肾上腺素和多巴胺转运蛋白,阻断这两种神经递质在突触前神经元中的再摄取,从而增加突触间隙中的浓度,发挥中枢神经系统的兴奋剂作用,促进觉醒进而改善日间过度思睡(EDS)。普通哌甲酯片剂在服用后 1~3 小时达到血浆峰浓度,半衰期为 1.5~2.5 小时 [32]。而缓释片的达峰时间延长至 6~8 小时,半衰期为 3.5 小时。
美国及中国指南将哌甲酯作为成人发作性睡病 EDS 的二线用药,欧洲指南推荐哌甲酯用于儿童发作性睡病。研究表明,哌甲酯显著提高患者保持清醒的能力 [33]。常见不良反应包括失眠、紧张、头痛和食欲减退,患有心脏病的儿童需避免使用哌甲酯。另外,哌甲酯显著增强伏隔核中的多巴胺能传递,具有滥用风险,可能导致心理或身体依赖 [34]。在神经和精神疾病结局方面,哌甲酯可能引发精神病或躁狂等症状,且高剂量使用可能增加这些风险 [35]。长期使用哌甲酯可能会产生耐受性,但临床研究显示长期使用对儿童生长没有影响,动物实验表明长期使用后停药对脑代谢及纹状体中的多巴胺能系统无明显损害 [36-37]。哌甲酯在改善发作性睡病患者的 EDS 方面具有显著疗效,但其在儿童中的使用需谨慎评估,特别是在考虑其潜在的滥用风险和精神副作用时。
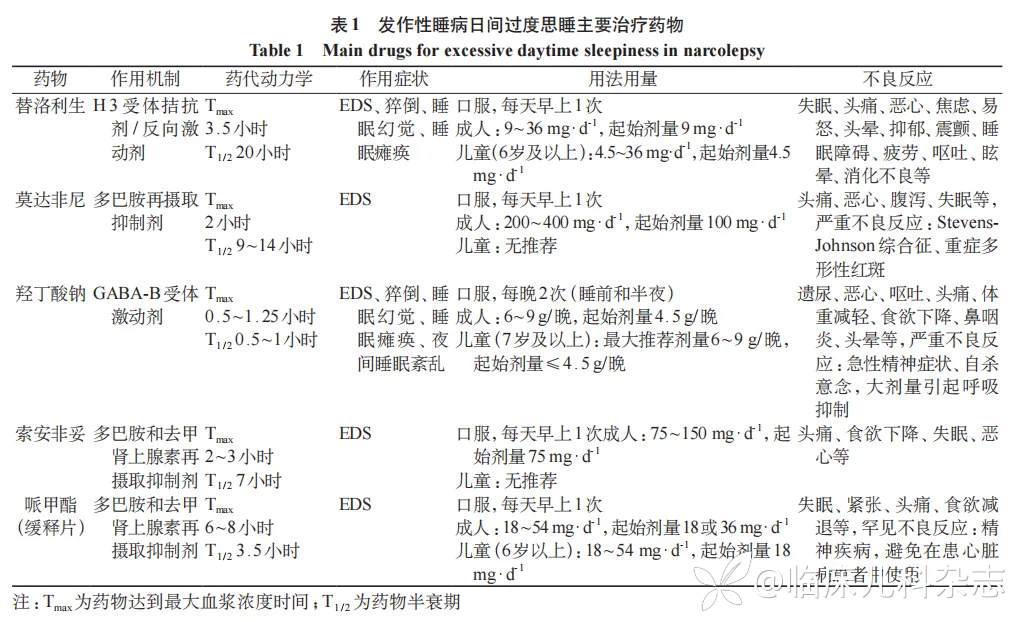
日间过度思睡的主要治疗药物见表 1。
2 猝倒
除 H3 受体反向激动剂、羟丁酸钠外,抗抑郁剂也可用于治疗猝倒。猝倒的发生与食欲素不足有关,这会导致睡眠-觉醒稳定性受损,去甲肾上腺素能和 5-羟色胺能活性降低,从而使 REM 睡眠期的张力障碍现象侵入清醒状态。基于这一机制,可使用单胺能再摄取抑制剂治疗猝倒 [34]。
2.1 选择性 5-羟色胺和去甲肾上腺素再摄取抑制剂
文拉法辛是选择性去甲肾上腺素和 5-羟色胺再摄取抑制剂(selective serotonin and norepinephrine reuptake inhibitors,SNRIs),通过抑制 5-羟色胺和去甲肾上腺素转运蛋白增加细胞外去甲肾上腺素和 5-羟色胺水平,进而抑制 REM 睡眠启动神经元,减少猝倒发作,并改善与 REM 睡眠失调相关的睡眠幻觉和睡眠瘫痪症状。
欧洲指南推荐文拉法辛可与促醒药物联合用药控制儿童患者的 EDS 和猝倒症状。在美国和欧洲,文拉法辛用于发作性睡病的治疗属于超说明书使用。在中国北方 148 例发作性睡病患者(年龄 3~54 岁)的前瞻性研究中,使用文拉法辛后,平均睡眠潜伏期、入睡期快速眼球运动睡眠(sleep onset REM periods,SOREMPs)、Epworth 思睡量表评分、猝倒发作均显著改善 [38]。一项 3 岁儿童的猝倒病例报告显示,文拉法辛在长达 2 年的随访中疗效稳定且耐受性良好 [39]。此外,6 例发作性睡病患儿的病例报告也表明,文拉法辛对猝倒和睡眠幻觉有良好的治疗反应,且无严重不良反应 [40]。
2.2 三环类抗抑郁剂
氯米帕明是一种三环类抗抑郁剂(tricyclic antidepressants,TCAs),通过阻断去甲肾上腺素、5-羟色胺和多巴胺的转运蛋白发挥作用,同时具有抗胆碱能特性 [34]。与大多 REM 睡眠抑制药物类似,TCAs 除治疗猝倒外,还能减轻睡眠瘫痪和睡眠幻觉的严重程度。一项关于氯米帕明和氟伏沙明治疗猝倒的临床试验显示,氯米帕明可有效减少猝倒和睡眠瘫痪的发生,但对日间过度思睡(EDS)的改善效果不明显 [41]。其他常见 TCAs 还包括丙咪嗪和去甲阿米替林。相关副作用包括口干、便秘、尿潴留、心动过速、体位性低血压、多汗、恶心、体重增加等。此外,突然停用氯米帕明可能会导致头晕、易怒、头痛、生动梦境等戒断症状,甚至可能加重猝倒,引发猝倒持续状态。因此,在停药时必须注意逐渐减量。
2.3 选择性去甲肾上腺素再摄取抑制剂
瑞波西汀是一种选择性去甲肾上腺素再摄取抑制剂(selective noradrenaline reuptake inhibitors,NaRIs),对去甲肾上腺素转运蛋白具有高亲和力和选择性,它不仅能减少发作性睡病患者的猝倒发作,还能改善日间过度思睡(EDS)。一项初步临床研究显示,瑞波西汀可显著改善猝倒和 EDS 症状,猝倒发作频率降低,Epworth 思睡量表评分平均下降 48.6%,多次睡眠潜伏期试验中的平均睡眠潜伏期增加 54.7%,并减少了快速眼动(REM)睡眠 [42]。瑞波西汀的常见不良反应包括口干、多汗、便秘和烦躁不安等。但不推荐用于 18 岁以下儿童。
2.4 选择性 5-羟色胺再摄取抑制剂
氟西汀是选择性 5-羟色胺再摄取抑制剂(selective serotonin reuptake inhibitors,SSRIs),抗猝倒疗效较 TCAs 和 SNRIs 弱。相关病例系列报道表明氟西汀可以安全有效地抑制猝倒,患者平均猝倒减少 92%(每周平均发作频率下降 1.7 至 21.7 次)[43]。SSRIs 还包括西酞普兰、舍曲林。病例报告显示西酞普兰可有效控制猝倒,不良反应轻微 [44]。西酞普兰在 18 岁以下儿童及青少年用药安全有效性尚未明确。舍曲林可用于 6~17 岁儿童及青少年强迫症、抑郁症患者,尚无相关研究证实其在治疗猝倒中的作用。
3 其他症状及共患病
研究显示替洛利生和羟丁酸钠可有效治疗睡眠幻觉和睡眠瘫痪,降低其发作频率 [7, 10]。这些症状与快速眼动(REM)睡眠期失调有关,通过抑制 REM 睡眠的抗抑郁剂如 TCAs、SSRIs、SNRIs 也可改善这些症状。对于夜间睡眠紊乱的治疗,羟丁酸钠可以增加慢波睡眠、稳定睡眠结构,减少夜间觉醒次数。研究表明 GABA-B 受体激动剂巴氯芬对夜间睡眠紊乱有效,可增加总睡眠时间和慢波睡眠百分比,改善夜间睡眠,且适用于儿童 [45]。其他治疗夜间睡眠紊乱的药物还包括唑吡坦和佐匹克隆,这些药物可增加夜间睡眠持续时间,减少入睡后清醒时间和觉醒次数,但不推荐用于 18 岁以下儿童。
儿童发作性睡病常伴有精神障碍、肥胖和性早熟。发作性睡病合并精神障碍(如焦虑、抑郁)时,在认知行为治疗的基础上,推荐使用抗抑郁剂如 SSRIs、SNRIs 治疗 [1]。有研究显示,发作性睡病与精神分裂症之间可能存在关联,且在儿童中更为常见。发作性睡病合并精神病需谨慎用药,可使用镇静作用较弱的抗精神病药和促进觉醒的药物(如莫达非尼、替洛利生)。1 型发作性睡病儿童的肥胖患病率高于普通儿科人群,其确切机制尚不明确。发作性睡病伴肥胖的治疗除饮食调节和体育锻炼外,研究发现羟丁酸钠和赖右苯丙胺可促进患者体重减轻 [46]。1 型发作性睡病儿童性早熟的患病率较高,可能与食欲素丢失导致青春期前促性腺激素释放激素分泌的早期再激活有关,食欲素替代疗法可能是潜在的治疗方法 [47]。发作性睡病儿童需定期评估可能合并的精神、内分泌等系统疾病。在非药物治疗(如认知行为治疗、饮食调节)的基础上,应根据具体病情进行专科治疗和针对性用药。
4 免疫调节治疗
免疫性因素在发作性睡病的发病机制中扮演着重要角色。目前,免疫疗法在发作性睡病治疗中的应用尚处于探索阶段,主要集中在静脉注射免疫球蛋白(IVIG)、皮质类固醇、血浆置换和免疫吸附等方面,然而,这些治疗方法的临床证据大多来自病例报告,且研究结果存在差异,尚无明确的有效结论 [48]。
部分研究表明,静脉注射免疫球蛋白(IVIG)治疗后,患者的临床症状可能得到短暂改善,尽管脑脊液中的食欲素水平未见明显变化 [48]。一项观察性研究纳入 56 例发作性睡病患儿,结果显示 IVIG 对发作性睡病症状没有显著改善,但在基线症状较重的患者中,部分接受 IVIG 治疗的患者比对照组更快地获得缓解 [49]。在一些皮质类固醇单药或联合免疫调节疗法治疗 1 型发作性睡病的病例报告中,结果并不一致,仅部分研究显示对日间过度思睡(EDS)和猝倒有积极影响。血浆置换在 1 例 1 型发作性睡病患者中仅观察到短暂的症状缓解,而免疫吸附对 1 型发作性睡病的症状无显著改善 [50-51]。
5 食欲素替代及选择性食欲素受体激动剂治疗
食欲素替代治疗及食欲素受体激动剂是发作性睡病研究中的新兴方向,具有显著的潜力。目前的研究主要集中在鼻内给药和口服食欲素受体激动剂上。鼻内 Hcrt-1(食欲素-1)能够显著减少 REM 睡眠的碎片化,减少觉醒到 REM 睡眠的转换次数,并提高发作性睡病伴猝倒患者的注意力 [52]。尽管鼻内 Hcrt-1 替代疗法在初步研究中显示出积极效果,但目前临床数据仍然有限,存在较大争议。
食欲素 2 受体选择性激动剂是治疗发作性睡病的一种有前途的治疗方法。临床前研究显示,在 1 型发作性睡病小鼠模型中,选择性食欲素 2 受体激动剂(如 danavorexton,TAK-925)能够显著促进觉醒 [53]。在人类中,静脉注射 danavorexton(TAK-925)耐受性良好,并显著改善 1 型和 2 型发作性睡病的睡眠潜伏期,改善 EDS[54]。口服食欲素 2 受体选择性激动剂 TAK-994 在猴子中显示出良好的促醒效果,且不影响脑脊液中食欲素水平 [55]。在一项 1 型发作性睡病患者的 2 期试验中,口服 TAK-994 在治疗在治疗 8 周内显著改善了患者的睡眠潜伏期、思睡和猝倒症状 [56]。与 TAK- 994 类似,新型食欲素 2 受体激动剂 TAK- 861 在 1 型发作性睡病小鼠模型中显著改善了觉醒碎片化和猝倒样发作,作用效力比 TAK- 994 高 10 倍,且有效剂量更低 [57]。在第 38 届美国睡眠医学会上,TAK-861 治疗 1 型发作性睡病的Ⅱ b 期试验(NCT 05687903)结果显示,所有剂量组在清醒维持试验中的睡眠潜伏期显著延长,Epworth 思睡量表评分和每周猝倒率显著改善,且疗效持续超过 8 周,食欲素受体激动剂在发作性睡病的治疗中显示出显著的潜力,尤其是在改善日间过度思睡和猝倒方面。鼻内给药和口服食欲素受体激动剂均显示出良好的疗效和耐受性。然而,目前的研究仍处于早期阶段,临床数据有限,需要更多的研究来进一步验证其安全性和有效性。
6 总结与展望
发作性睡病主要的药物治疗方式为对症治疗。促觉醒药物(如哌甲酯、莫达非尼、索安非妥)主要用于改善 EDS,而替洛利生和羟丁酸钠可治疗多种临床症状,包括猝倒、睡眠幻觉和睡眠瘫痪。抗抑郁剂常用于控制猝倒,并可改善睡眠幻觉和睡眠瘫痪。然而,大多数药物在儿童中的使用证据不足,需要进一步评估其疗效和安全性。发作性睡病常伴有其他疾病,需要早期识别和干预。免疫因素可能参与发作性睡病的发病机制,尽管免疫调节治疗在理论上可能改善临床症状,但目前的研究尚未显示明确疗效,仍需更多临床研究。食欲素替代治疗和食欲素受体激动剂等基于食欲素的治疗方法正在研发中,有望成为未来的潜在治疗选择。此外,神经元移植、干细胞和基因治疗等新兴策略也在探索中,但尚需进一步研究。未来的研究应重点关注长期疗效、潜在不良反应以及在儿童患者中的应用前景。
好文章,需要你的鼓励
















