12 月 1 日下午
31 岁的李先生(化名)
被紧急送入苏州京东方医院急诊科
急诊医生迅速检查,结果令人心惊:血糖高达 36 mmol/L(正常空腹血糖<6.1),多项关键指标亮起「红灯」!
血检显示:严重 低钾、低氯、低钠、低蛋白、高乳酸,C 反应蛋白高达 125.49 mg/L,白细胞计数飙升到 35.98×10⁹/L,血压仅 92/65 mmHg。
生命体征极不稳定
一场与时间的赛跑就此展开
多学科协作,启动生命保卫战
急诊科敏锐识别危机,第一时间将患者转入内分泌科进行紧急处置。内分泌迅速下达病重通知、启动心电监护、吸氧、积极补液、胰岛素强化降糖、纠正电解质紊乱。
面对严重感染指标,医生加急检查了降钙素原——结果显示:>100ng/ml!(正常情况下人体含量极低,如此高值提示严重全身性感染),内分泌科迅速判断,是 高血糖危象合并重症感染!
一个恶性循环已经形成——
失控的血糖为细菌提供了绝佳繁殖环境,加重了感染;
而严重的感染应激又导致血糖进一步飙升。
医生立即完善胸腹 CT 检查。结果证实了最坏的担忧:左肾输尿管周围渗出,肾盂扩张积水。 泌尿系统严重感染 正是引发这次血糖危象的「引爆点」。
重症医学科 紧急会诊,精准指导抗感染方案;内分泌科 继续严密调控血糖;泌尿外科 评估认为必须手术解除梗阻,但患者血糖过高、感染严重、内环境紊乱,麻醉风险极高。介入科 加入评估。四科专家达成共识:必须创造手术窗口——先快速降糖、稳定生命体征。
精准治疗,打开生命通道
在多学科团队的严密监护下,李先生的血糖被稳步控制。当晚,当血糖降至 14 mmol/L 时,手术条件终于成熟。
20:00,手术室灯火通明。泌尿外科徐斌先主任主刀,成功实施"尿道输尿管支架植入术"。梗阻解除,感染源得到控制,生命通道重新打开。
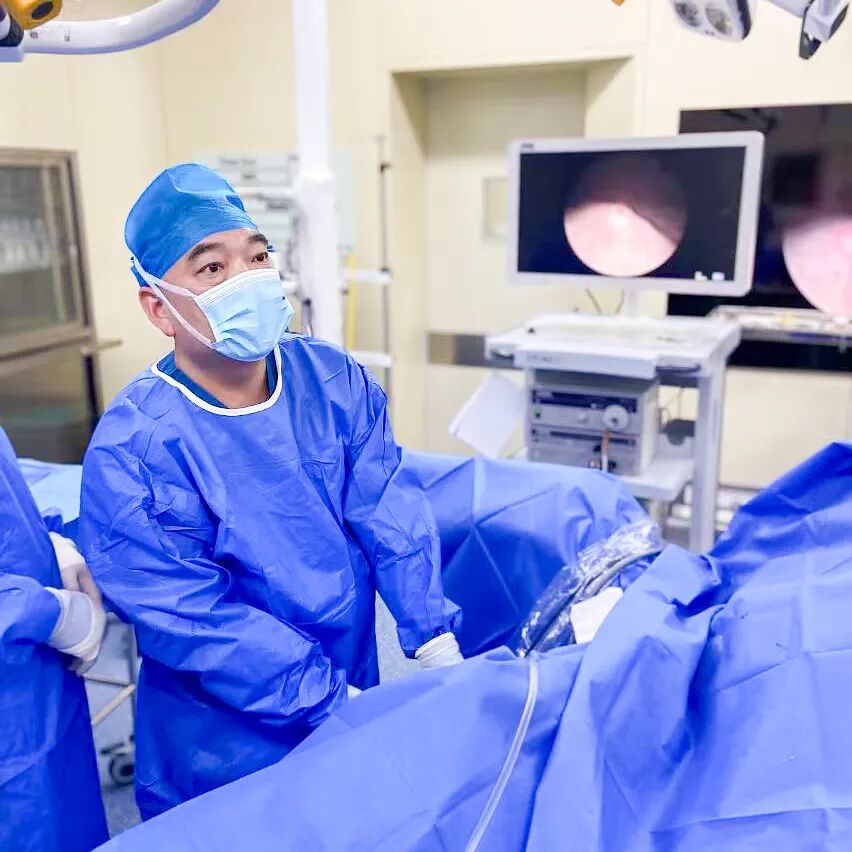
术后,李先生生命体征渐趋平稳。这场由血糖「爆表」引发的多系统危机,在多学科无缝协作下被成功化解。
医生提醒:别让「没症状」欺骗了你
抢救成功后,我们了解到一个关键的细节:李先生 3 年前已确诊糖尿病,却因:「感觉没症状」而自行停药。

内分泌科郑重警示:
糖尿病最危险的,正是这种「沉默的破坏」。 没有症状≠没有伤害。长期失控的血糖会悄无声息地侵蚀血管、神经,削弱免疫力,使一次普通感染都可能演变为致命危机。
请记住:
✔ 定期监测比「感觉」更可靠。
✔ 出现任何感染迹象(发热、咳嗽、尿痛等)需立即就医并告知糖尿病史。
✔ 年轻不是健康的「保险箱」。 高血糖早已不是中老年人的「专利」,其在年轻人中的发病率正逐年攀升,且因症状隐匿而更具危险性。
编辑 | 鞠娜
责编 | 张晶
审核 | 徐斌先(泌尿外科)胡玉苓(内分泌科) 曹晓磊
好文章,需要你的鼓励
















