病史摘要
患者女,59 岁,呕血十天,余无特殊。就诊于消化内科,胃镜病理及免疫组化结果提示:胃 MALT 淋巴瘤;影像检查提示胃体壁增厚,无其余辅助检查报告。暂未开始任何治疗。
检查所见
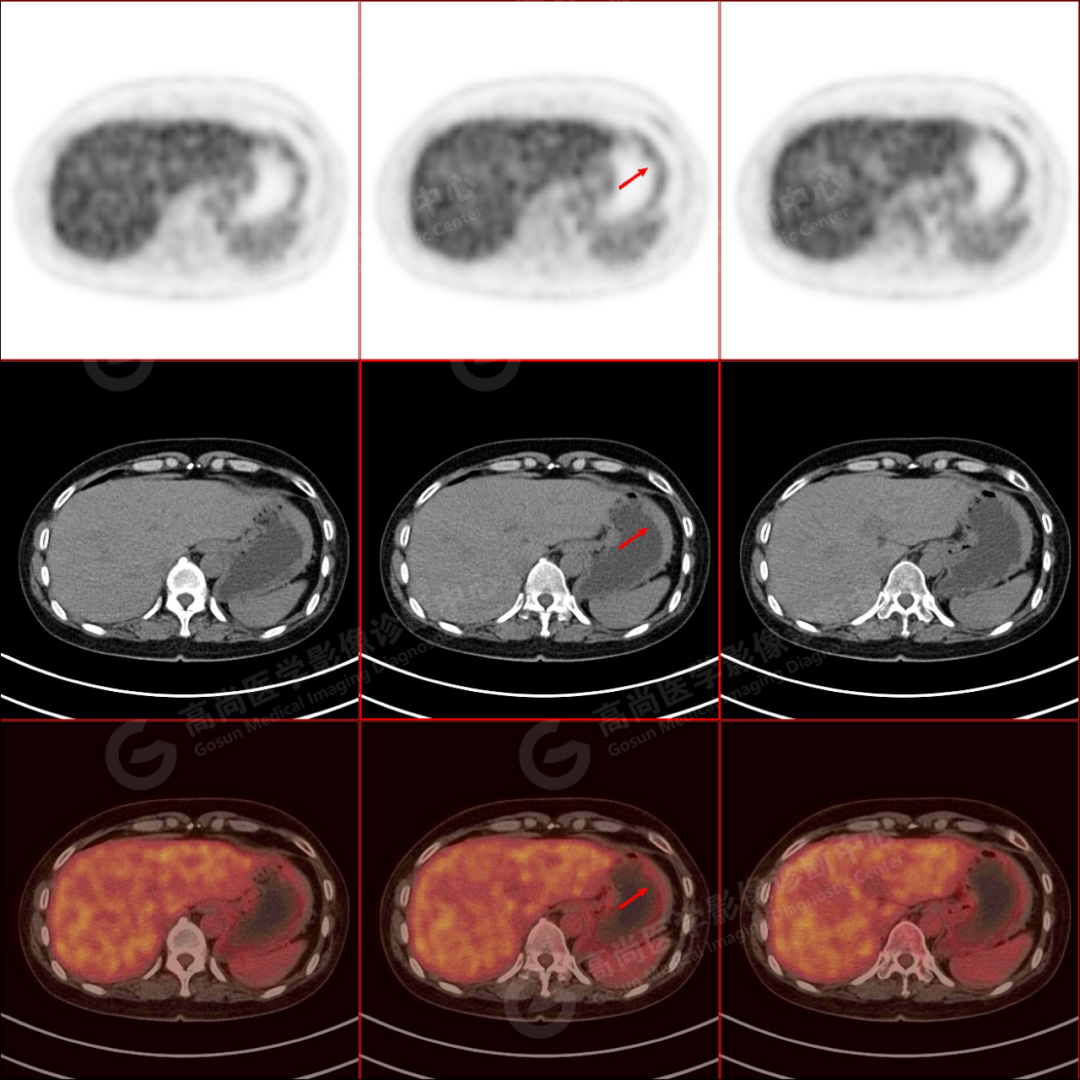
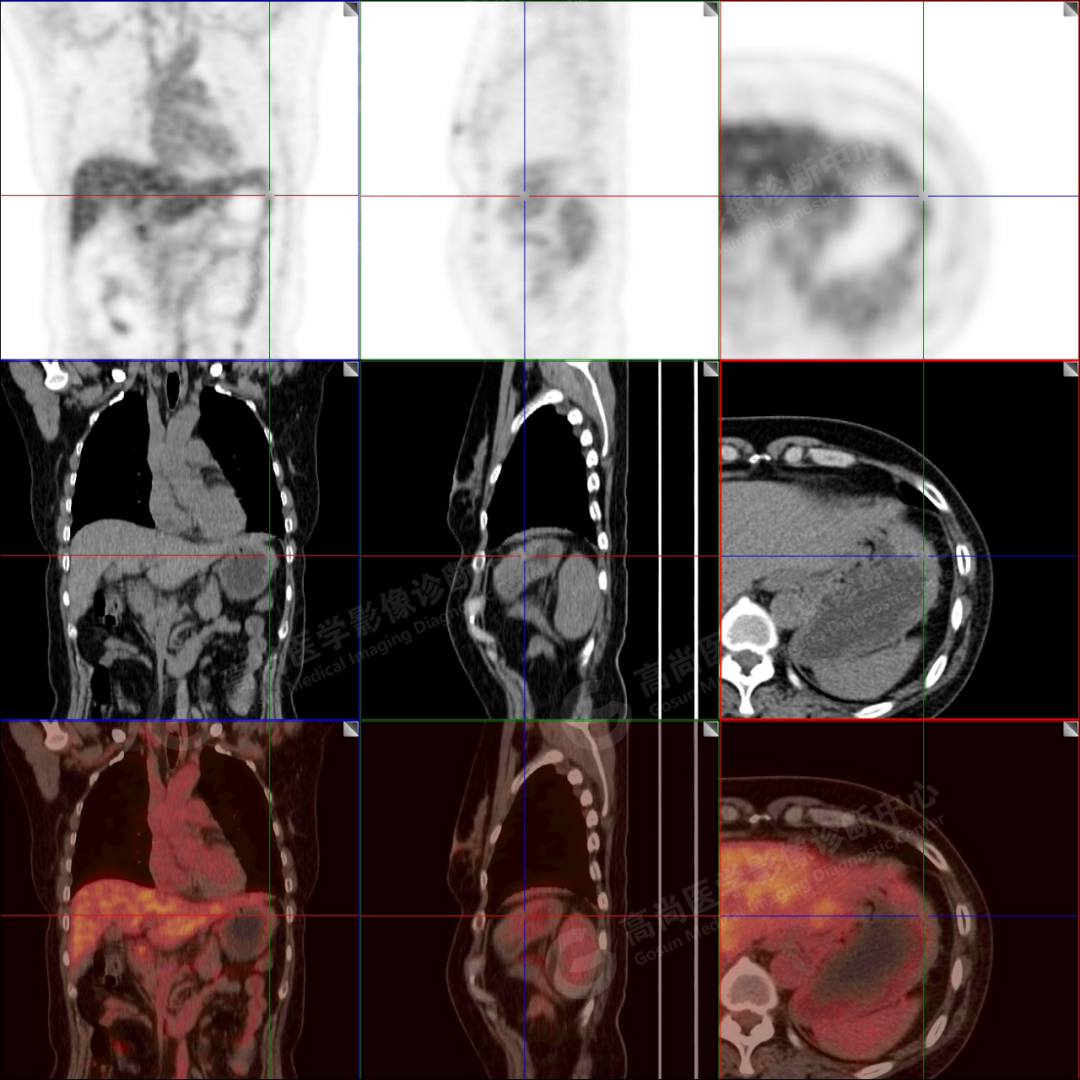
胃体大弯侧局部胃壁不均匀轻度增厚(较厚处约 1.2 cm),密度尚均匀,早期显像 18F-FDG 代谢轻度增高(SUV 最大值约 2.7、SUV 平均值约 2.4),邻近胃周脂肪间隙尚清晰。
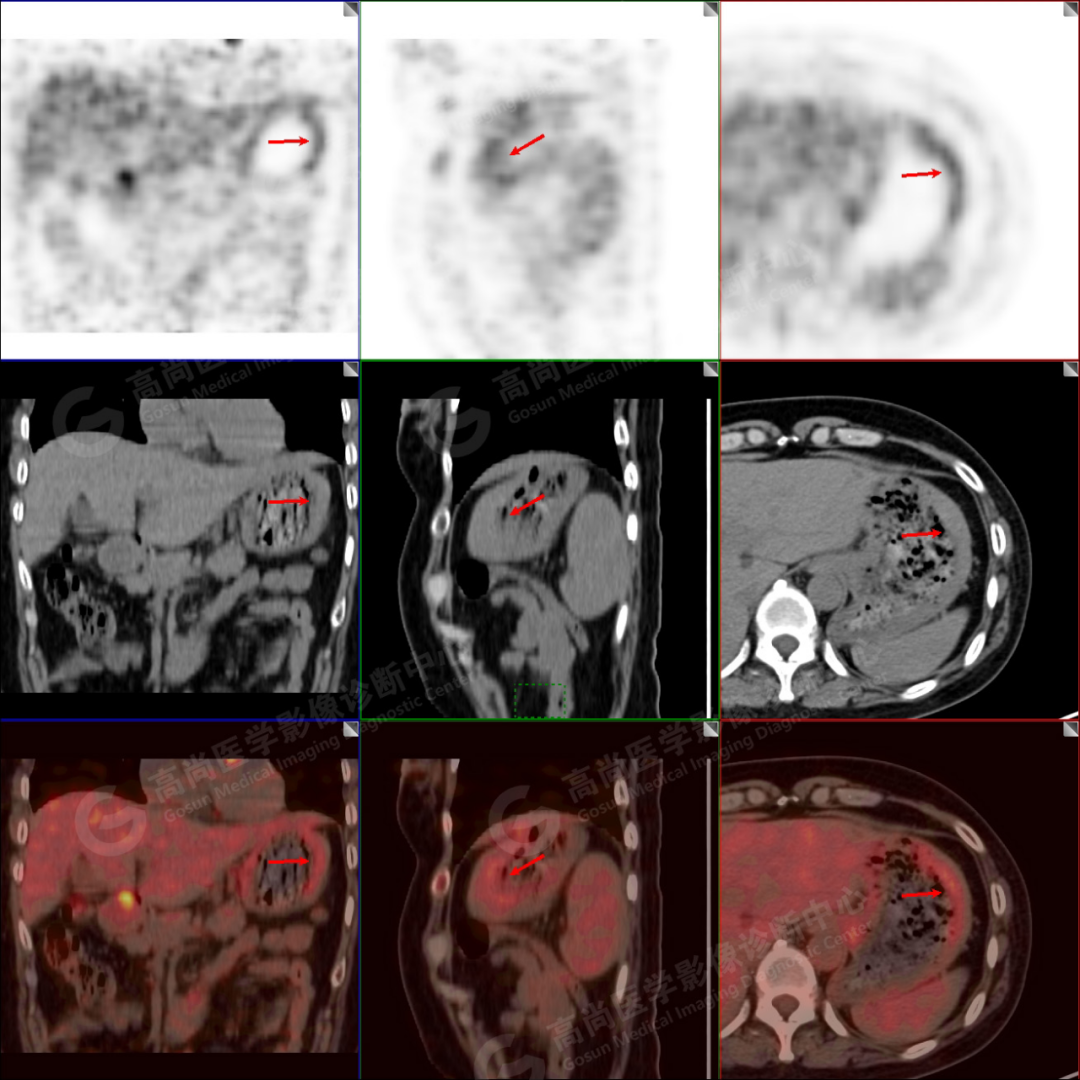
18F-FDG 摄取进一步升高(SUV 最大值约 3.1、SUV 平均值约 2.8)。
病理结果

MALT 淋巴瘤
粘膜相关淋巴组织(Mucosa associated lymphoid tissuem,MALT)淋巴瘤,来源于粘膜相关淋巴组织边缘带的低度恶性非霍奇金 B 细胞淋巴瘤,属于 PGL(胃原发淋巴瘤)。约占非霍奇金淋巴瘤的 8% 左右,根据发病部位,临床分为胃和非胃 MALT 淋巴瘤,最常见于胃,其次为肺、眼眶、腮腺等,淋巴结侵犯少见;其中胃 MALT 淋巴瘤约占 50% 左右。
胃 MALT 淋巴瘤其特点
恶性程度低、进展缓慢、与 HP(幽门螺杆菌)感染密切相关,HP 可诱导反应性免疫应答,促使胃黏膜中淋巴滤泡形成,从而诱发胃 MALT 淋巴瘤产生,并且随着感染环境持续存在。
流行病学及临床表现
临床少见,发生率约占胃恶性肿瘤的 1-5%。以成人多见,男女比例相近,约为 1:1.2。常有非特异性的消化道症状,如腹胀、腹痛、恶心、呕吐、体重下降,合并并发症时,可能发生消化道出血、胃肠穿孔、肠梗阻等表现。病变常侵犯胃窦部。
胃 MALT 淋巴瘤的 PET/CT 表现
胃 MALT 淋巴瘤的诊断主要通过內镜和 PET-CT 检查。18F-FDG PET/CT 显像表现为不均匀轻-中度代谢增高,延迟显像 FDG 代谢不同程度升高,代谢程度的高低与病灶的 Ki-67 指数存在相关性;CT 常表现为胃壁局限性或弥漫性轻度不均匀增厚,周围脂肪间隙常较清晰。
胃 MALT 淋巴瘤应注意与胃癌、胃炎的鉴别
胃癌以明显摄取 18F-FDG 的胃壁节段性或局限性病灶多见,而 PGL(原发性胃淋巴瘤)以弥漫性或节段性胃壁增厚多见,PGL 胃壁柔韧性较好,胃腔可不狭窄。与胃癌比较,PGL 更易侵犯腹膜后肾门下淋巴结及合并脾肿大。然而胃粘液腺癌及 MALT 患者的 18F-FDG 摄取水平不高,易被胃生理性摄取所掩盖,应警惕假阴性的可能,此时需借助内镜病理检查进行鉴别。DLBCL(弥漫大 B 细胞淋巴瘤)的 SUVmax 值明显高于胃非粘液腺癌、胃粘液腺癌及 MALT。PGL 与胃炎鉴别主要依据 PET/CT 检查的延迟显像,胃炎的延迟显像 18F-FDG 摄取减低或消失,而 PGL 延迟显像多不同程度升高。
临床应用价值
近些年,胃癌及 PGL 的发病率呈上升趋势。PGL 与胃癌的临床表现及常规影像难以区分,目前多依靠胃镜下或组织病理学检查鉴别。但粘膜活组织检查可由于取材不当导致漏诊,且 PGL 多为粘膜下浸润性生长,在其未侵犯粘膜层时,漏诊率极高。PET/CT 是一种集全身功能代谢显像和解剖形态成像于一身的新型显像技术,可弥补传统检查的不足,提供较全面的信息。同时,PGL 患者在治疗前行 18F-FDG PET/CT 检查可以预测治疗耐药性,从而更好地促进风险适应性治疗;18F-FDG PET/CT 半定量指标 SUVmax 是预测胃 MALT 淋巴瘤患者疗效和预后的重要因素,当患者 SUVmax ≥ 3.5 时,可预测治疗失败和较差的 PFS(无进展生存时间)。
治疗与预后
治疗的选择应个体化,主要有(1)抗幽门螺杆菌治疗;(2)局部放疗;(3)全身化疗及免疫治疗;(4)手术等。胃 MALT 淋巴瘤 5 年生存率为 80%,低度恶性和高度恶性者 5 年生存率分别为 91%-96% 和 40%-50%。
好文章,需要你的鼓励
















