高尚医学影像诊断中心 病例
病史摘要:
患者老年男性,76 岁,述排尿困难、夜尿增多 1+年,近期加重伴肉眼血尿 1+周,于我中心就诊,行 PET/CT 了解病变性质及全身情况。
检查所见:
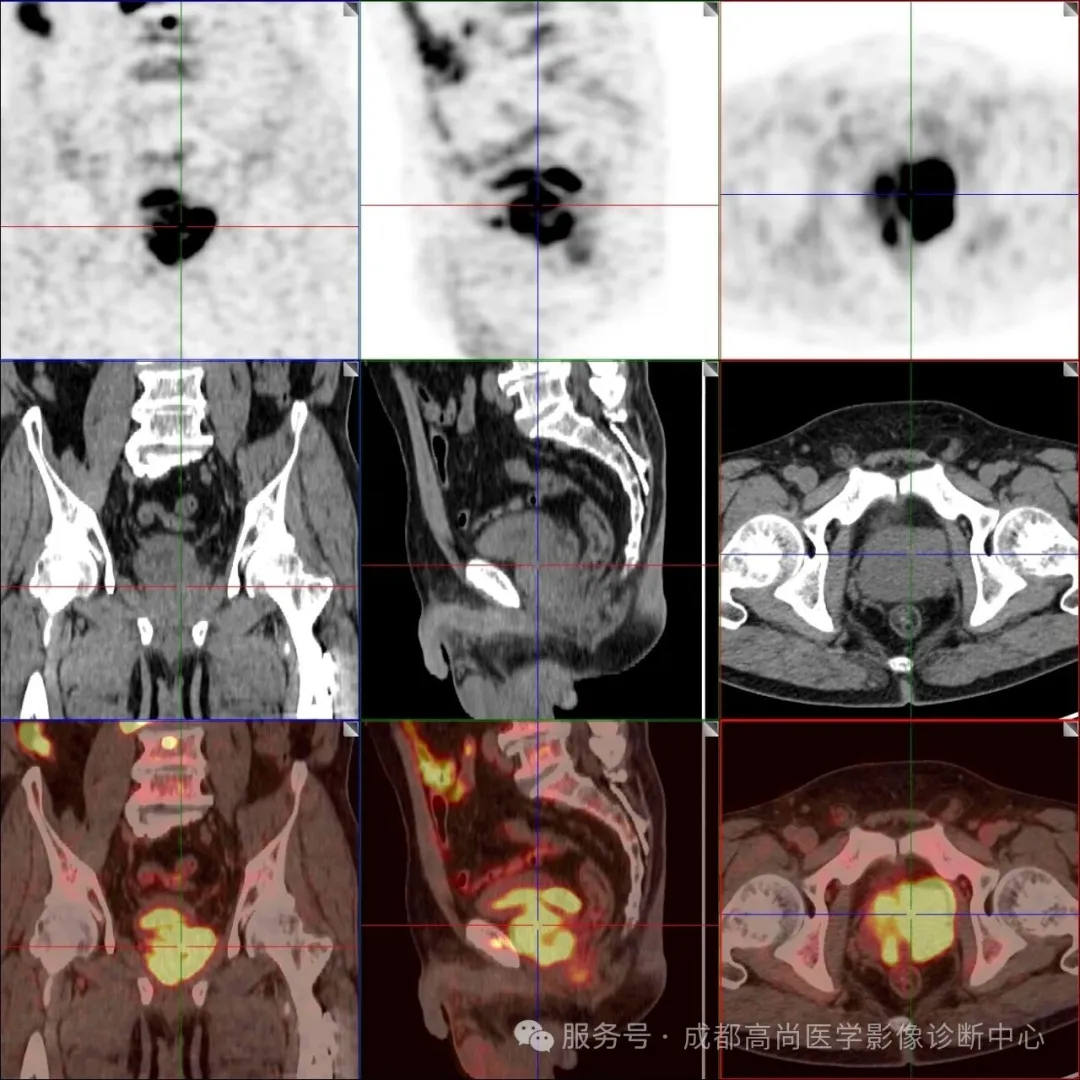
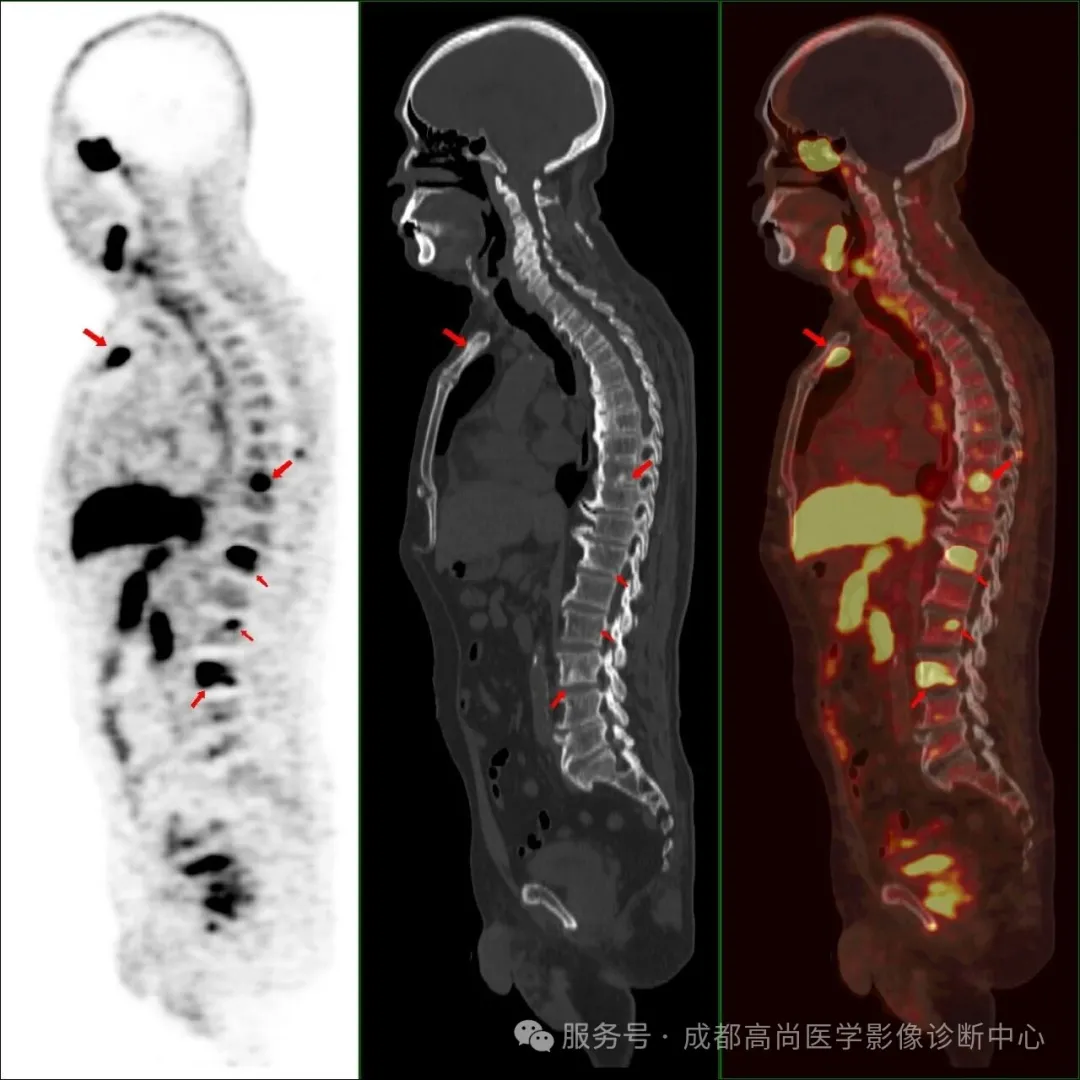
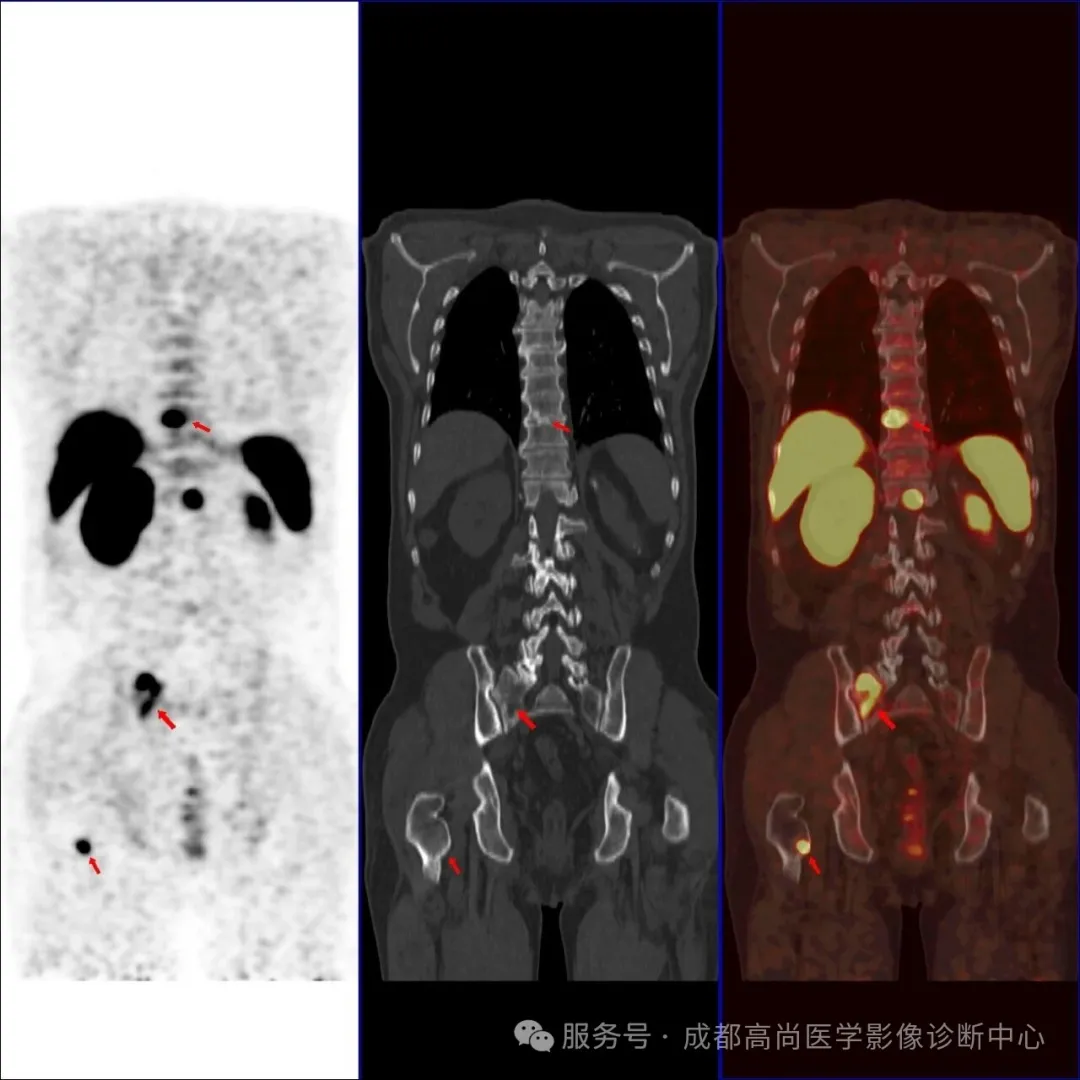
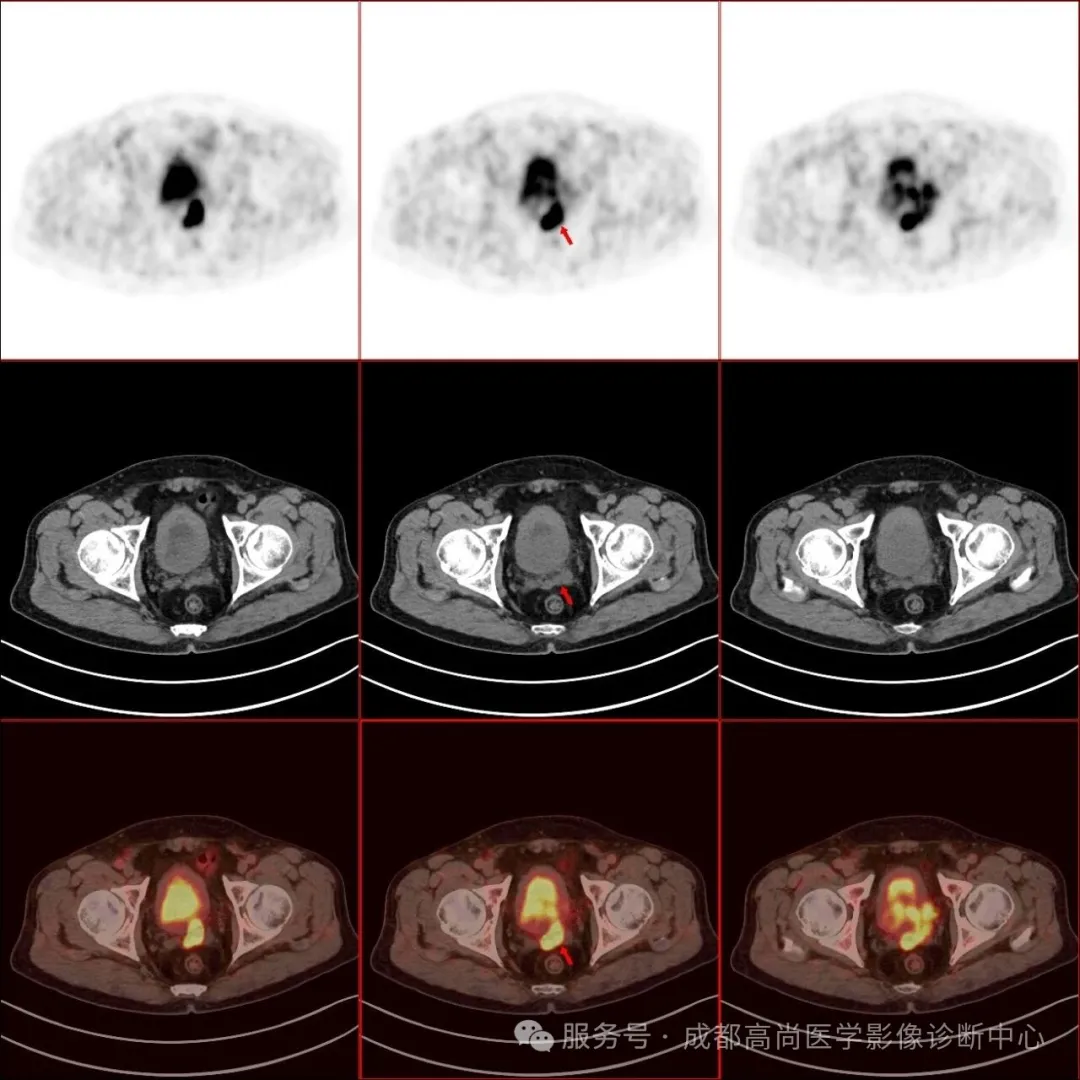
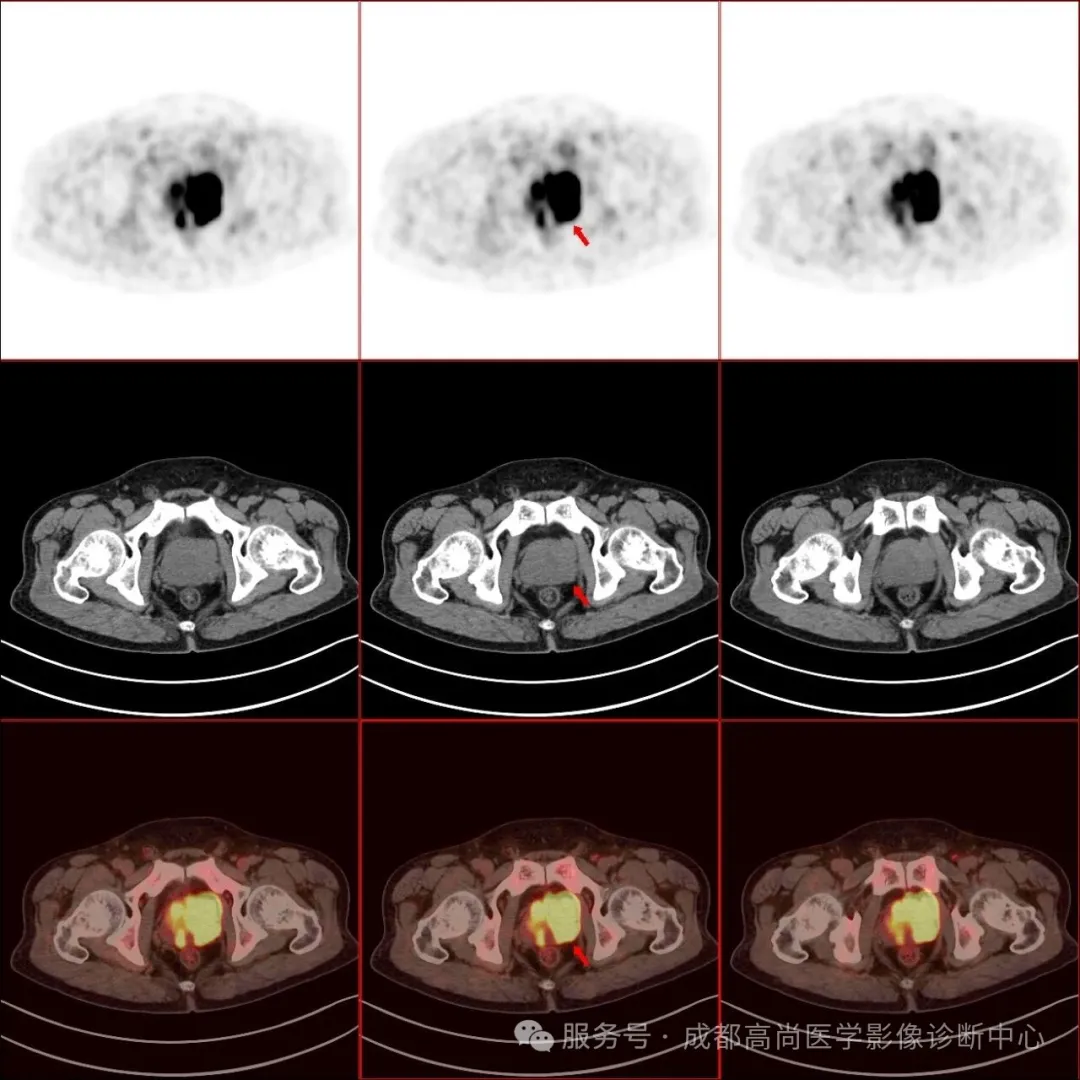
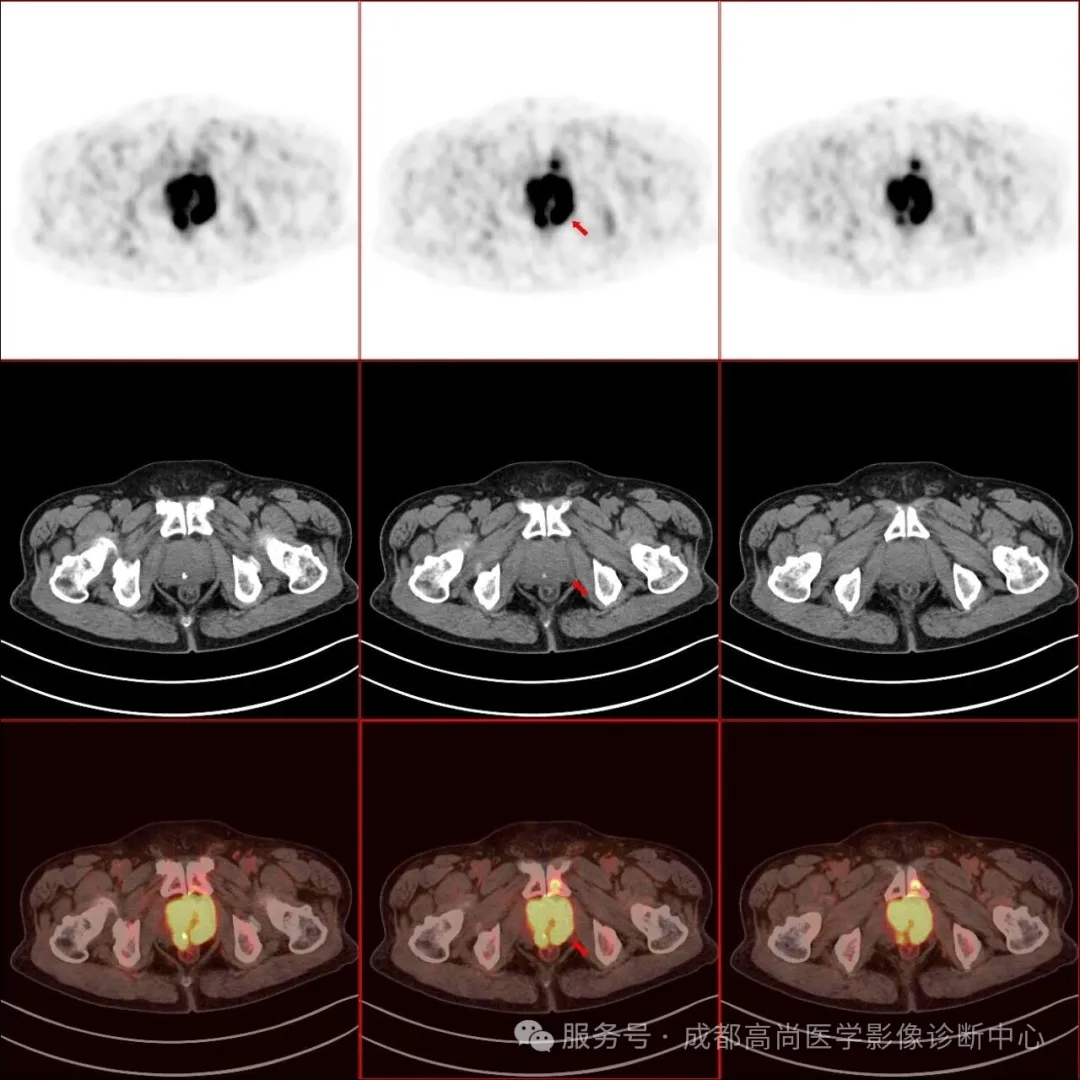
图 1--6 PET/CT 示: 前列腺形态饱满,大小约 5.9 cm×5.4 cm×4.0 cm(左右径×前后径×上下径),前列腺左叶突出包膜轮廓外,与邻近左侧精囊腺分界不清楚,PET 示前列腺内多发结节状及团块状放射性摄取异常增高灶,以左叶为明显,大者约 4.4 cm×3.2 cm,SUV 最大值为 17.0、平均值为 14.4,考虑前列腺癌,其左侧外周带病变侵犯邻近包膜和左侧精囊腺;左侧精囊腺旁多发淋巴结影,大者约 1.4 cm×1.0 cm,放射性摄取增高,SUV 最大值为 21.5,平均值为 15.2,考虑多发淋巴结转;胸骨、右侧第 12 肋骨、左侧第 6 肋骨、左侧第 9 肋骨、胸 9 椎体、胸 12 椎体、腰 2 椎体、腰 3 椎体、腰 4 椎体、骶 1 右翼、右侧髂骨、左侧耻骨联合、右侧股骨上段多发结节状放射性摄取增高影,SUV 最大值为 41.0,平均值为 34.7,CT 见部分骨质破坏,提示多发骨转移。
前列腺穿刺病理:
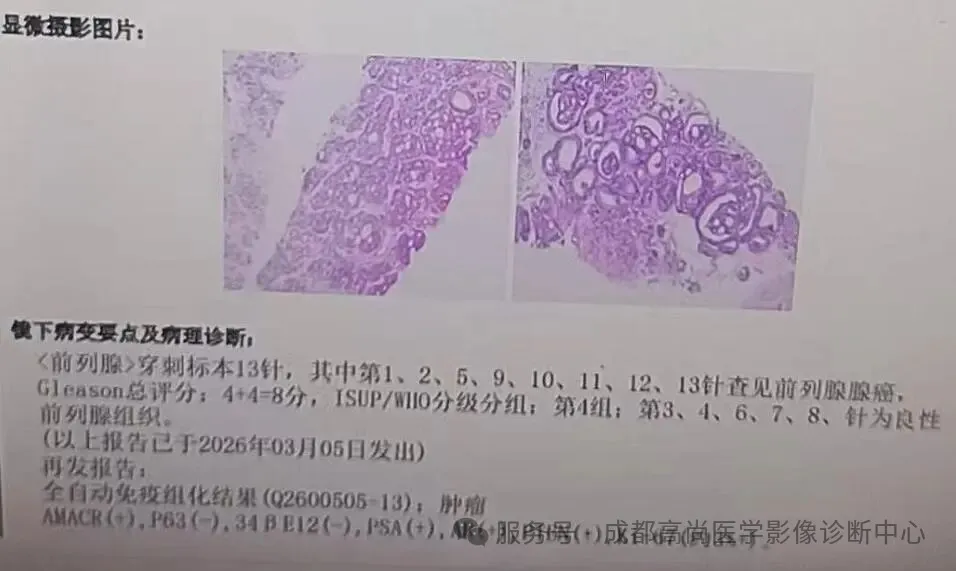
讨论
一、概述
前列腺癌(prostatic carcinoma,prostatic cancer,PCa)是男性生殖系最常见的恶性肿瘤,发病随年龄而增长,其发病率有明显的地区差异,欧美地区较高。据报道仅次于肺癌,在男性是癌症死亡的第二位。
前列腺癌发生的相关危险因素众多。大体包括明确危险因素、可能危险因素和潜在危险因素三类。其中年龄、种族和遗传因素被认为是前列腺癌发生的明确危险因素,流行病学资料显示:50 岁后的男性,前列腺癌发生率随年龄增加呈近指数形式增长;在不同种族之间,前列腺癌发病率由高至低依次为黑人、白人和黄种人;一级亲属中两人以上患有前列腺癌者,其发生前列腺癌的危险性将增加 5~11 倍。而饮食、微量元素、肥胖、性激素、吸烟、环境等因素被认为是前列腺癌发生的可能及潜在危险因素。此外,越来越多的学者认为,前列腺炎和良性前列腺增生也会增加前列腺癌发生的可能性。
二、播散途径
1. 直接蔓延
当肿瘤较大时,常直接蔓延侵犯至邻近的膀胱、精囊及尿道,此外还可累及双侧神经血管束、肛提肌及输尿管等结构。
2. 淋巴结转移
前列腺的淋巴引流途径有:①沿髂内动脉走行而加入髂外淋巴结组,其中闭孔神经淋巴结被认为是前列腺癌转移的第一组;②从前列腺背侧进入骶侧淋巴结,最终进入骶总动脉周围淋巴结;③淋巴管通过膀胱淋巴结引流至髂内周围淋巴结。
肿瘤分化程度越差越易发生淋巴结转移。
3. 血行转移
前列腺周围有丰富的静脉血管丛,内缺乏静脉瓣膜,通过压力低、容积大的 Batson 静脉丛与椎静脉系统广泛交通,因此血行转移十分多见,以骨转移占首位,且多为成骨型转移。此外,部分患者还存在肺和/或肝转移。
三、临床表现
早期无症状。当前列腺癌突入尿道或膀胱颈,可引起梗阻症状,如排尿困难,表现为排尿等待、尿线无力、排尿间歇,甚至尿潴留等;侵及膀胱颈后尿道,有尿道狭窄炎性症状,尿频、尿急、尿痛、血尿和排尿困难;侵犯膀胱三角区,如侵犯双侧输尿管开口,可引起肾衰竭和腰酸;局部侵犯输精管可引起血精;当肿瘤突破前列腺纤维囊侵犯支配阴茎海绵体的盆丛神经分支时,会出现勃起功能障碍;部分病人以转移症状就诊,表现为腰背痛,坐骨神经痛等;部分患者有慢性消耗症状,消瘦、无力、贫血。


四、诊断
1. 筛查:前列腺特异性抗原(PSA)检测(正常<4ng/mL)、直肠指诊(DRE)联合使用。
2. 磁共振成像(MRI):评估肿瘤范围,该成像方式目前被国际指南推荐为 PCa 的主要诊断途径;
3. 前列腺特异性膜抗原正电子发射计算机断层显像(PSMA-PET/CT):可检测微小转移(如骨转移),需注意假阳性(如良性血管瘤)。
4. 病理:前列腺穿刺活检是金标准,经直肠或经会阴途径,经会阴途径感染并发症更少。
例 1:
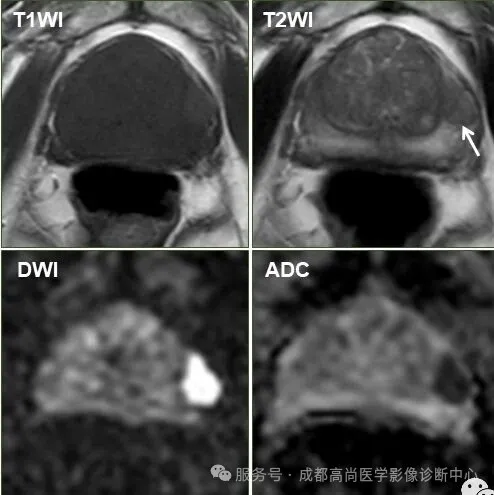
前列腺体积增大,T1WI 前列腺呈低信号,T2WI 上移行带信号欠均匀,多发 T2 稍高信号结节,T2WI 左外周带结节状低信号,DWI 显著高信号,ADC 显著低信号,考虑前列腺癌;病理:前列腺腺癌。
例 2:
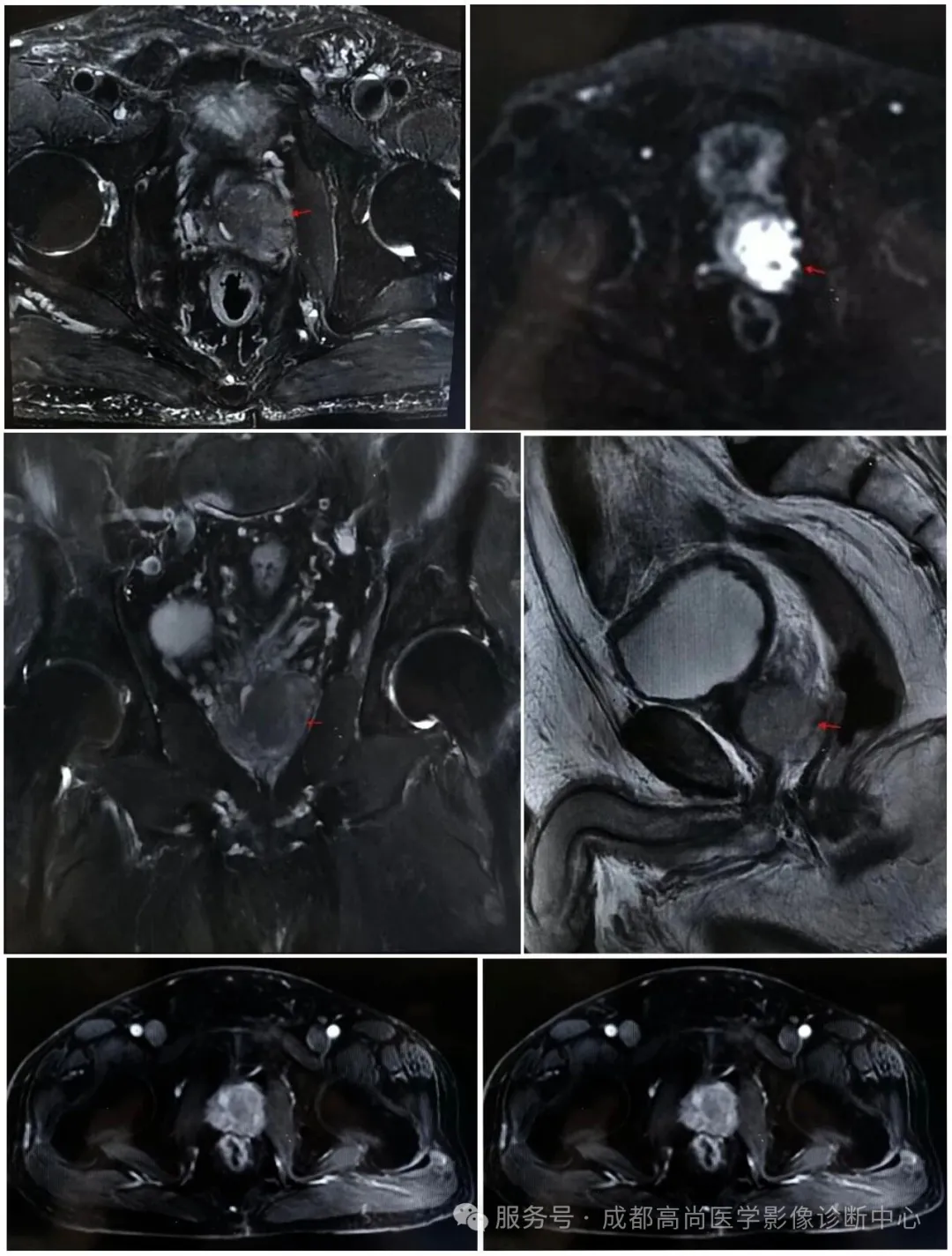
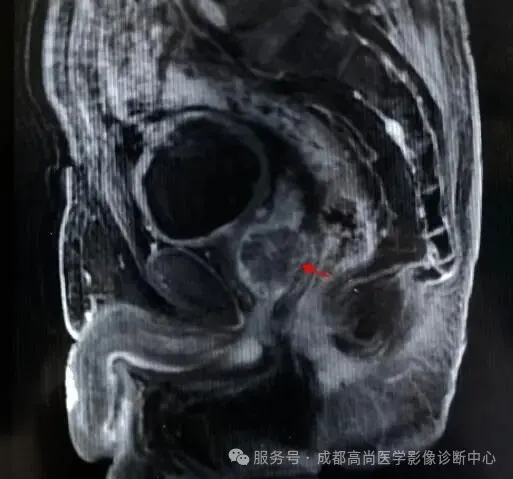
前列腺左侧外周带、移行带可见不规则占位性病灶,T1WI、T2WI 呈等信号,压脂序列高信号,DWI 呈明显高信号,增强扫描后,病灶早期明显强化,延迟期消退,病灶突破前列腺包膜,包膜连续中断,尿道前列腺部受压右侧推移,考虑前列腺癌;穿刺结果:前列腺腺癌。
五、分期
采用美国癌症联合委员会(AJCC)TNM 分期,结合 Gleason 评分(肿瘤恶性程度)和 PSA 水平:
Ⅰ期(A 期):局限性低风险,Gleason ≤ 6,PSA<10ng/mL。
Ⅱ期(B 期):局限性中风险,Gleason7,PSA10-20ng/mL。
Ⅲ期(C 期):局部晚期,肿瘤突破前列腺包膜,PSA>20ng/mL。
Ⅳ 期(D 期):转移性,淋巴结或远处器官转移。
Gleason 评分系统

该评分系统将前列腺癌组织分为主要分级区和次要分级区,每区按 5 级评分,主要分级区和次要分级区的 Gleason 分级值相加得到总评分即为其分化程度。
六、治疗
目前前列腺癌的主要治疗方法包括:①主动监测与观察;②根治性前列腺切除;③放射治疗:外照射、立体定向、近距离;④雄激素去势治疗:手术去势、药物去势;⑤化疗和免疫治疗等。
对于早期的低危前列腺癌并且预期生存时间不超过 20 年的患者,可采取积极主动监测的方式,而生存时间少于 10 年的患者可进行动态观察。对于局限于前列腺包膜内的临床局限性前列腺癌,并且预期生存时间超过 10 年、无手术禁忌证的患者,首选根治性前列腺切除术,不能耐受手术者可进行放射性核素粒子(如 125I)植入治疗,患者一般预后良好。而对于侵及邻近结构或发生淋巴结、血行转移的晚期前列腺癌患者,往往需要联合多种非手术治疗方式进行综合治疗,但患者往往预后不良。
参考文献
1. 李鸣,周利群. 前列腺癌的精准诊断与个体化治疗现状 [J]. 北京大学学报(医学版), 2022, 54(3): 415-421.
2. 中国临床肿瘤学会指南工作委员会. 中国临床肿瘤学会(CSCO)前列腺癌诊疗指南 2025[M]. 北京:人民卫生出版社,2025.
3. 中国国家癌症中心.(2019). 中国肿瘤登记年报. 北京: 国家癌症中心.
4. 国家癌症中心. 中国恶性肿瘤流行情况分析报告(2023 年)[R]. 北京:国家癌症中心,2023.
好文章,需要你的鼓励
















