高尚医学影像诊断中心 病例
01 病史摘要
女,46 岁,月经淋漓不尽 4 月,发现盆腔包块 3 月余。三年前行骨盆囊肿手术 ;2024-08-4 彩超提示左侧卵巢内见 38 mmx48 mm 的囊实性结节。为进一步明确,遂来本中心检查。
02 影像图
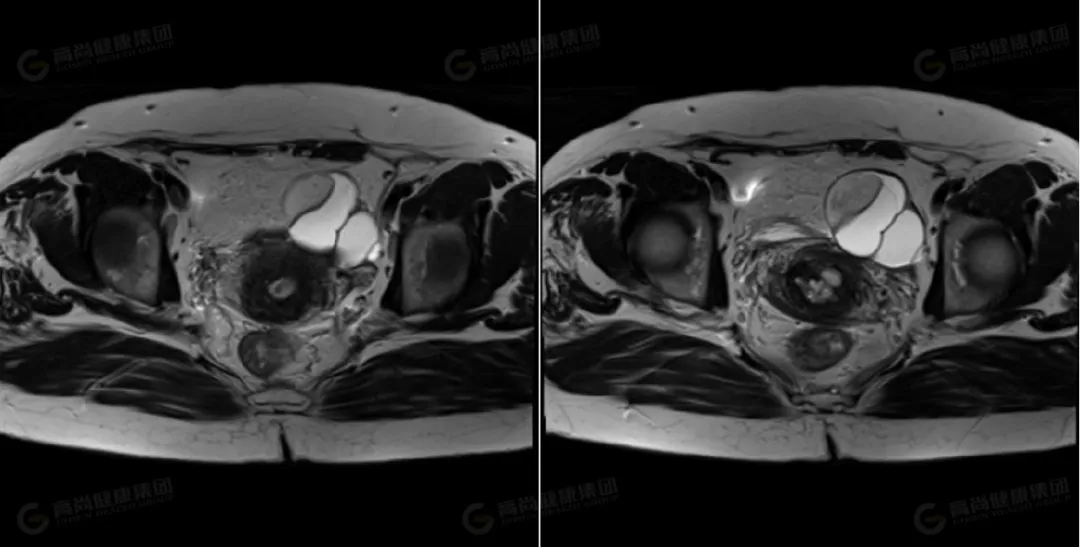
△横断位 T2WI
△横断位 T2WI
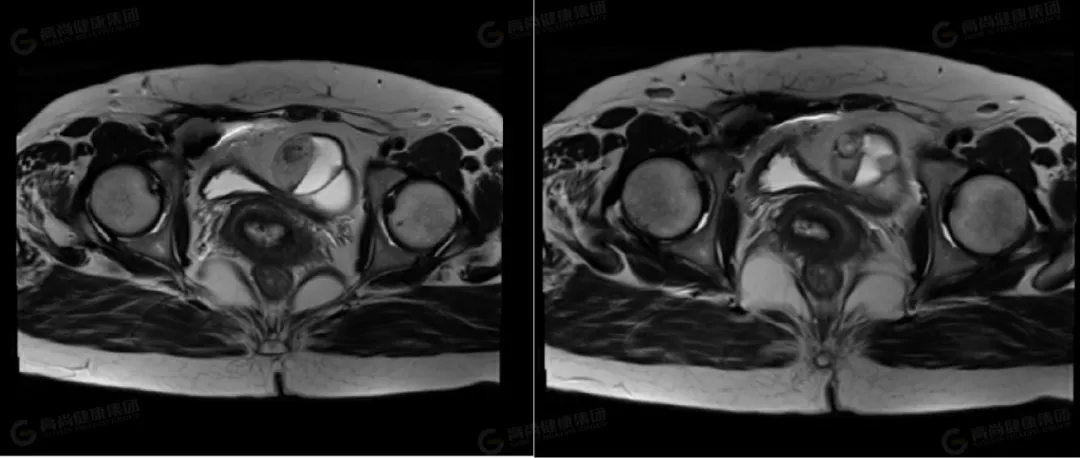
△横断位 T1WI
△横断位 T1WI
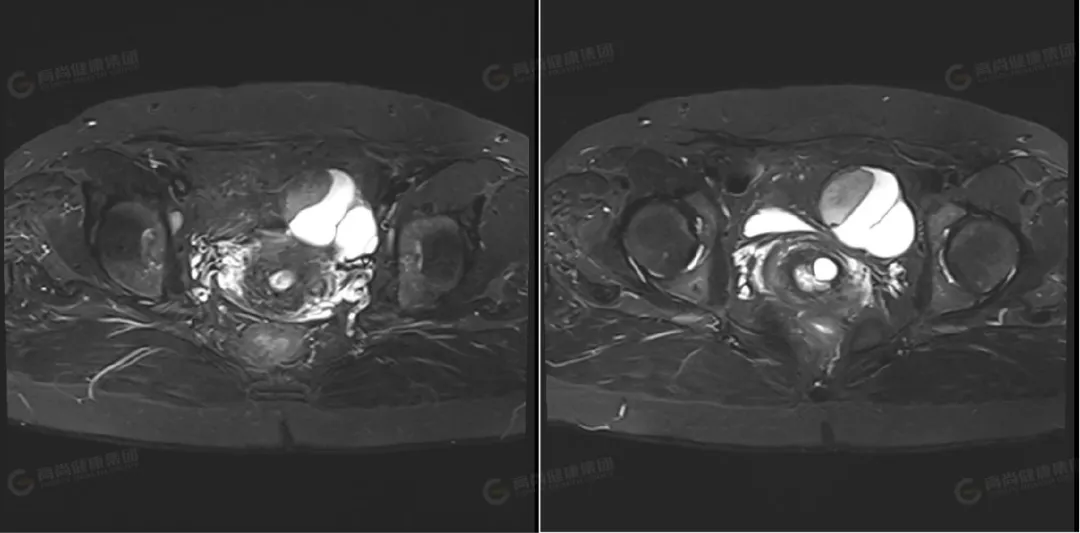
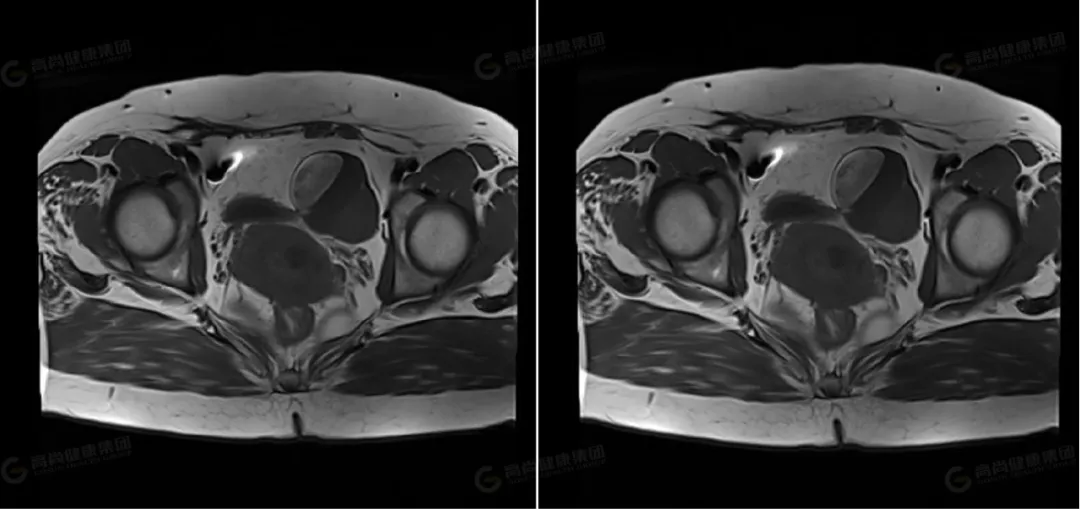
△横断位 T2WI 压脂
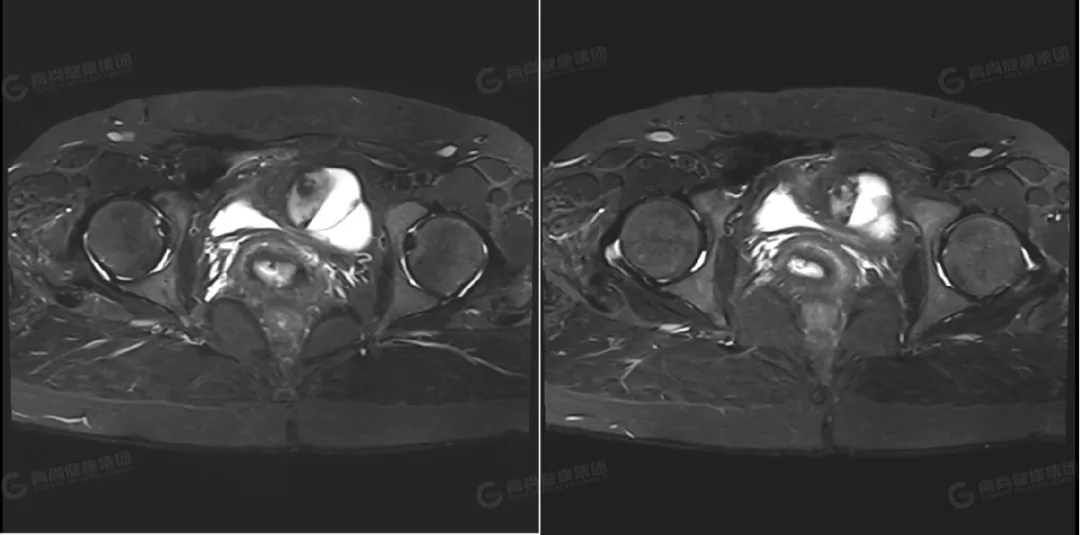
△横断位 T2WI 压脂
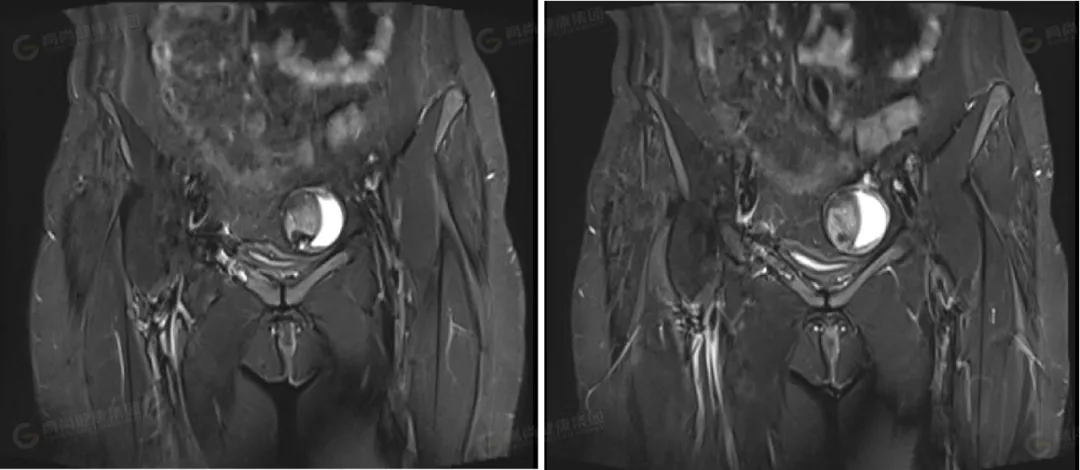
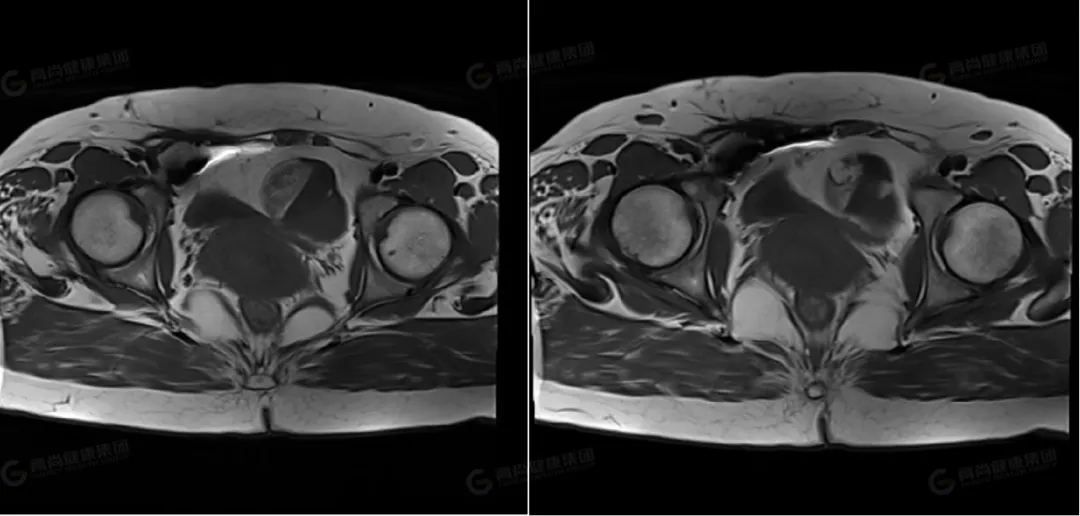
△冠状位 T2WI 压脂
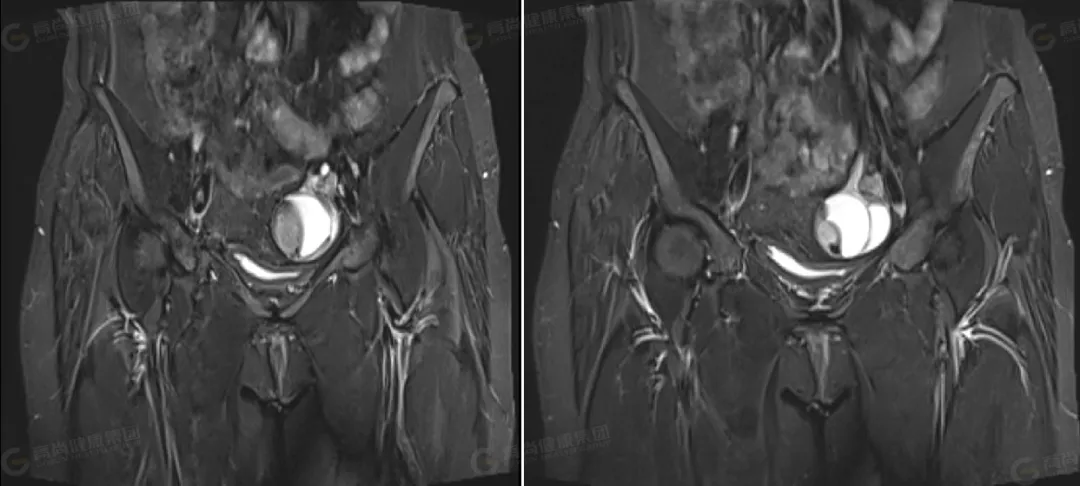
△冠状位 T2WI 压脂
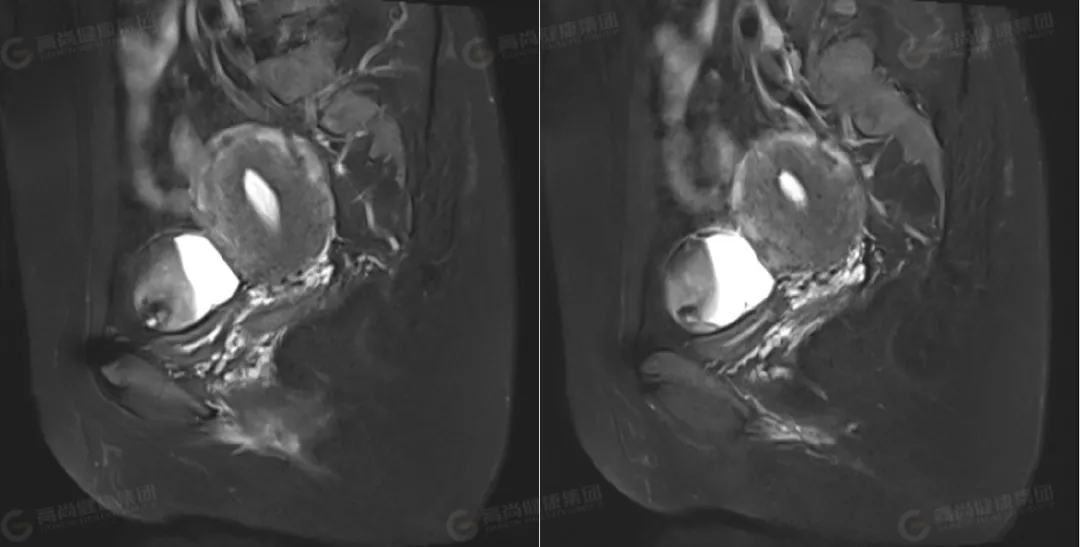
△矢状位 T2WI 压脂
03 影像表现
左侧卵巢可见一类圆形囊实性异常信号影,边界光整,病灶内可见多个低信号分隔影,将病灶分成多个囊腔,病灶大小约 63 mmx51 mmx42 mm,实性部分大小约 37 mmx22 mmx37 mm,信号不均匀,实性部分 T1WI 及 T2WI 均呈高低混杂信号,其内可见一直径约 11 mm 的结节状高信号,T2 压脂呈低信号改变;DWI 呈高信号,ADC 呈低信号;囊性部分 T1WI 呈低信号,T2WI 及压脂序列上均呈高信号,DWI 上未见弥散受限。右侧卵巢形态大小正常,其内可见一大小约 12 mmx19 mm 的囊性高信号,其内信号均匀呈 T1、T2 高信号。
影像诊断:1. 左侧卵巢囊实性占位,考虑畸胎瘤可能,建议进一步检查。2. 右侧卵巢囊性灶,考虑卵巢黄体囊肿可能。
电话随访术后病理结果: 左侧卵巢成熟性囊性畸胎瘤。
讨论
01 概述
畸胎瘤 (teratoma) 属生殖细胞肿瘤,起源于异位具有多向分化潜能的干细胞,系胚胎发育时期原始生殖细胞从卵黄囊向泌尿生殖嵴迁移失败、脱落聚集所致。往往含有外、中、内三个胚层的多种组织成分, 也可只含 1-2 个胚层成分。肿瘤良恶性程度取决于组织分化程度。是最常见的卵巢生殖细胞肿瘤,发病率约占卵巢肿瘤的 20%,占儿童卵巢肿瘤的 50%,单侧多见。畸胎瘤发生部位最常见是在卵巢及睾丸、也可发生在脑/脊髓、尾骨、纵隔等中线部位。多数患者无特殊症状,肿瘤巨大时,可产生腹胀、腹部隐痛和压迫症状,如尿频、尿急等。可引起各种并发症,如扭转、破裂、恶变、感染和自身免疫性溶血性贫血。
02 病理分型
病理基础:
外胚层组织: 如鳞状上皮、皮脂腺、汗腺、毛囊、脑及神经组织
中胚层组织: 如脂肪、骨和软骨。
少数含有内胚层组织: 如胃肠道、支气管、甲状腺等。
按组织成熟程度分为:
成熟畸胎瘤
未成熟畸胎瘤
单胚层或高度特异性肿瘤
03 临床表现
多无特殊症状;成熟畸胎瘤主要表现是盆腔包块,25% 患者是偶然发现的,10% 患者由于肿瘤破裂、扭转或出血会出现下腹部剧烈疼痛和相应局部症状;未成熟畸胎瘤生长迅速,早期即可穿透包膜,直接扩散至盆腹腔进行种植。随后可发生淋巴结转移和腹膜外转移,晚期血行转移至其他脏器。
成熟性畸胎瘤
由多胚层组织构成,分为囊性和实性两种,97% 是囊性成熟畸胎瘤 (因肿瘤成分以外胚层为主,又称卵巢皮样囊肿)。肿瘤以单囊为主,亦可多囊,囊内含毛发和皮脂样物。囊壁内常有一个或数个乳头状起 (头结节),表面有毛发和牙齿长出,头结切面可见骨、软骨及脂肪组织。约占畸胎瘤的 95%,约 90% 为单侧发生。可见于任何年龄,主要见于育龄妇女(20-40 岁)。恶变发生率为 1%-2%,多见于绝经后的女性。CT 表现: 呈囊性,外形一般为圆形或类圆形,其内可见特征性脂肪密度影、头结节、钙化灶、牙齿等。脂肪: 为其特征性的影像表现,大于 90% 的畸胎瘤含脂肪组织。根据瘤内脂肪组织的含量,其表现分为液性为主、液脂型、头节型、脂肪瘤型和囊肿型。头结节: 通常单个,呈类圆形,与囊壁成锐角相交: 头结节中可见脂肪、钙化或毛发附着;头结节是恶变的好发部位,如果直径>5 cm 的实性头结节、有明显强化并与囊壁成钝角相交的征象要考虑恶变钙化、牙齿: 大多数位于头结节上,其余在囊壁上。MRI 表现: 单囊或多囊的含脂肿块,大多包膜完整。病变内脂肪成分表现为 T1WI、T2WI 高信号影,脂肪抑制序列呈低信号改变。头发、牙齿及骨骼在各序列均为低信号改变;头结节信号表现多样,与头结节内含有多胚层结构有关。实性部分多无明显强化。病变内脂肪与水和 (或) 软组织间分界可见化学位移伪影。
未成熟畸胎瘤
组织来源除三胚层成熟组织外,尚可见未成熟组织 (主要为神经上皮组织)。肿瘤多为囊实性,较成熟畸胎瘤更大,平均直径 18 cm,肿瘤约 32%-58% 发生转移。约占卵巢畸胎瘤的 1%-3%,约 80% 为单侧发生。好发于儿童及年轻女性 (多小于 20 岁)。多数无特殊症状,或仅为腹部肿物或不适,AFP 是卵巢未成熟性畸胎瘤术前唯一的预后指标,尤其是伴有内胚窦成分者,AFP 显著升高。体积较大、边缘分叶但境界清楚的囊实性肿块。以实性成分为主,内可见散在、簇状分布的细小钙化及脂肪组织,而囊性成分多均匀,几乎均为水样液体信号。增强扫描后实性成分强化较明显。肿瘤易经破裂的包膜向邻近直接蔓延、腹膜种植以及淋巴道转移。可出现淋巴结肿大、腹腔积液及邻近脏器受侵。
卵巢甲状腺肿
单胚层高度特异性肿瘤包括卵巢甲状腺肿、类癌、神经外胚层肿瘤和皮脂腺肿瘤等,以卵巢甲状腺肿多见,切面为被纤维分隔的甲状腺和少量胶样物。卵巢甲状腺肿约占畸胎瘤的 3%,95% 为良性。发病年龄跨度较大,约为 20-60 岁。约 5% 的卵巢甲状腺肿患者可出现甲亢症状,术后症状可明显减轻或消失。约 17% 的患者伴有多浆膜腔积液,又称假性 Meigs 综合征,可能与肿瘤胸膜及腹膜侵犯有关,部分患者甚至伴有 CA125 升高。大多为单侧、双侧少见,可呈类圆形、卵圆形、浅分叶,边界清楚,直径多>5 cm,分为囊实性、完全实性;囊性部分为单囊或多囊,分隔样改变,内壁光滑。增强: 实性成分、囊壁、分隔中度或明显强化。CT: 高密度囊肿 (部分文献报道 CT 值范围约为 60-90 Hu)。MRI: 腔内含粘稠胶样物质或淡黄色清亮液体,在 T1WI 上呈等低信号,T2WI 极低信号 (真空现象)。囊性成分:T1WI 等或低信号,T2WI 等或高信号。实性成分:T1WI、T2WI 多数呈等或低信号,多数明显强化。
04 鉴别诊断
卵巢浆液性/粘液性肿瘤浆液性囊腺瘤:
体积小,水样密度/信号,单房/少房,双侧壁,可有壁结节,境界清晰;乳头状囊腺瘤可伴砂砾样钙化;增强囊壁、间隔及壁结节均匀强化。
黏液性囊腺瘤:
单侧,壁稍厚,体积大,囊液含蛋白成分,各房内密度/信号可不一致,部分 CT 值达 40-70 HU,T1、T2 信号较浆液性囊腺瘤高,囊肿破裂进入腹腔易形成假性腹腔粘液瘤;增强囊内不强化,囊壁、分隔及壁结节可见强化,部分分房内见房中房一孙房。出现以下征象提示恶变可能: 体积较大、囊壁及分隔不规则增厚、实性成分、腹腔积液及浸润转移性改变。
交界性浆液性囊腺瘤:
界于良恶性之间,多见于绝经后女性,其影像学表现无特征性,与良性囊腺瘤难以鉴别,当壁或间隔不均匀增厚,出现局灶性结节或乳头状突起,考虑此类型。
浆液性/黏液性囊腺癌:
多发生在 60-70 岁;囊实性,可单房出现,多房者囊壁不均匀增厚、伴乳头样突起或壁结节,各房密度/信号不均匀,T1 等/略低/高信号、T2 略高/高信号,增强壁、间隔明显强化。间接征象: 腹膜种植转移、盆腔器官或盆壁受侵、腹水、淋巴结肿大等。
卵巢卵泡膜纤维瘤:
是起源于卵巢性索间质的肿瘤,占卵巢肿瘤的 4%;多数良性,恶性少见好发绝经期和绝经后患者,平均发病年龄在 55-60 岁。肿瘤常单侧发病,双侧少见,最大径多>5 cm,为边界清楚的圆形、圆形肿块,肿瘤巨大可呈分叶状;实性为主或囊实性肿块。CT: 以实性肿块为主,小肿块密度多与子宫密度相等,较大肿块密度不均,实性部分多呈稍低密度,少数病灶可见点状及斑片状钙化肿瘤乏血供,实性部分呈轻度强化或不强化;延迟强化。T1WI 边界清楚的等低信号肿块,T2WI 上卵泡膜细胞成分多呈高或稍高信号,纤维瘤成分多呈低信号脂肪成分为主的畸胎瘤有时需与盆腔内含脂性病变鉴别盆腔脂肪瘤和脂肪肉瘤较少见,一般不含钙化,不出现液脂平面或头结节。脂肪成分明显的良性畸胎瘤与腹膜后脂肪瘤虽然都以含脂肪信号为特征性 MR 表现,但脂肪瘤的信号更趋均匀边界不清的卵巢畸胎瘤有时需与腹膜后脂肪肉瘤鉴别,后者体积多较大,其脂肪以外成分强化多强于畸胎瘤,且钙化少见。
参考文献:
1.Saleh, M., Bhosale, P., Menias, C.O. et al. Ovarian Teratomas: Clinical Features.maging Findings and Management[J]. Abdom Radiol, 2021,46,2293-2307.
2.Sahin H, Abdullazade S, Sanci M. Mature cystic teratoma of the ovary: a cutting edgeoverview on imaging features[].Insights lmaging. 2017;8(2):227-241.
3.Shaaban A M , Rezvani M , Elsayes K M , et al. Ovarian Malignant Germ Cell Tumors.Cellular Classification and Clinical and lmaging Features[J]. RadioGraphics, 201434(3):777-801.
4. 宋艳, 刘爱军. 第五版 WHO 女性生殖器官肿瘤分类解读 [J1. 诊断病理学杂志,2021,28(1):1-4.
好文章,需要你的鼓励















