近日,南昌大学第二附属医院耳鼻咽喉头颈外科完成一例鼻内镜下中颅窝底表皮样囊肿切除术。
鼻腔鼻窦肿瘤及相关疾病因解剖位置关系,常易累及颅底、眼眶,其解剖结构复杂,肿瘤类型多样,治疗极具挑战性。
病例介绍
1. 病史:患者男,60 岁
2. 主诉:右耳耳鸣耳闷 5 年余,流清涕半年余。
3. 现病史:患者自诉 5 年前无明显诱因出现右耳耳鸣、耳闷,呈持续性,伴右耳听力下降,无耳流脓、眩晕、头痛,多次在外院就诊,诊断为分泌性中耳炎,行药物治疗,效果不佳;近半年出现流清涕,左侧鼻腔为甚,自诉无鼻塞、鼻痒、嗅觉减退及头痛。
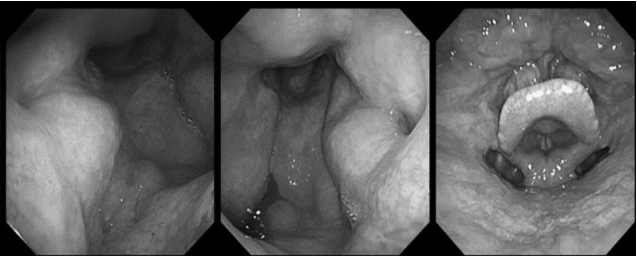
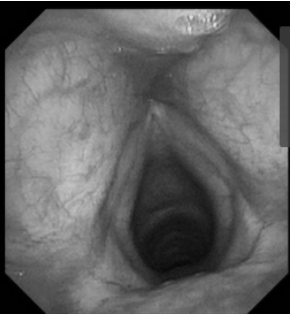
4. 查体:双侧外耳道通常,双侧鼓膜完整,右侧鼓膜内陷明显,右侧鼓室内可见积液;外鼻无畸形,鼻中隔向左侧偏曲,双侧下鼻甲黏膜稍肿胀,双侧中鼻道见半透明荔枝肉样新生物,中鼻甲黏膜稍水肿;鼻咽部黏膜光滑,未见明显新生物
5. 辅助检查:外院电测听显示右耳气骨导差 20dB。
耳内镜检查:分泌性中耳炎(右)
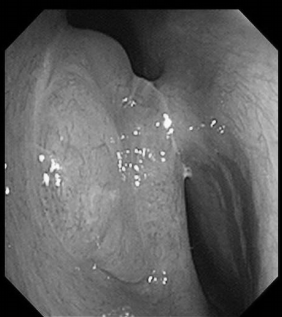
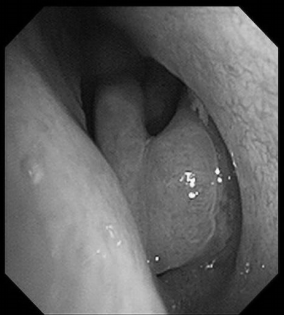
电子喉镜检查:鼻息肉(双)
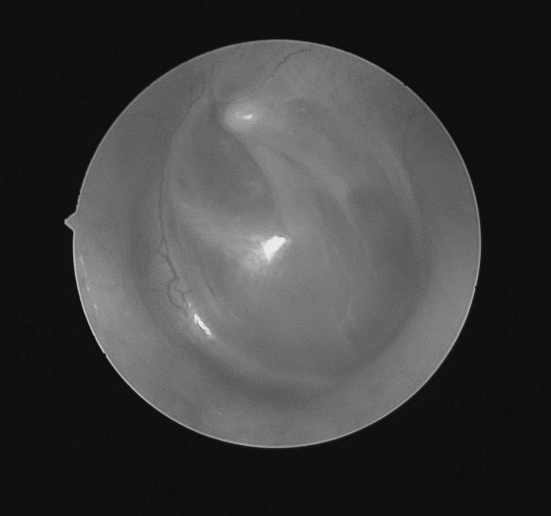
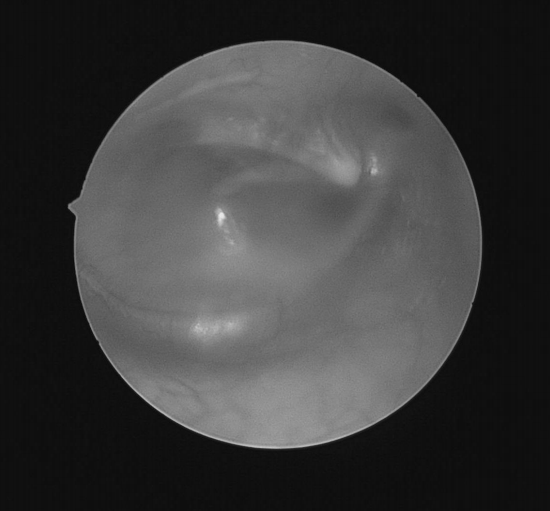
双耳鼓膜完整,右侧鼓膜内陷明显,右侧鼓室可见积液
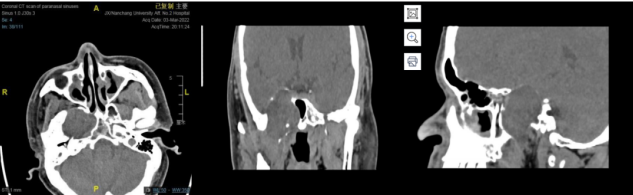
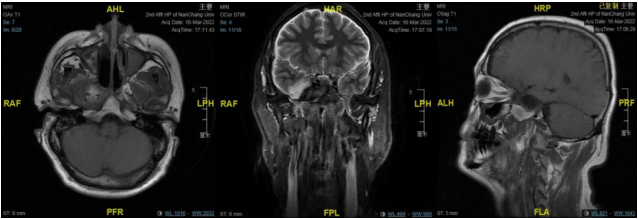
右侧鞍旁见类圆形占位,中央稍低密度,周围环形稍高密度,可见残留骨质密度影,大小约 32☓46 mm,邻近骨质吸收变薄,建议 MRI 平扫+增强扫描。
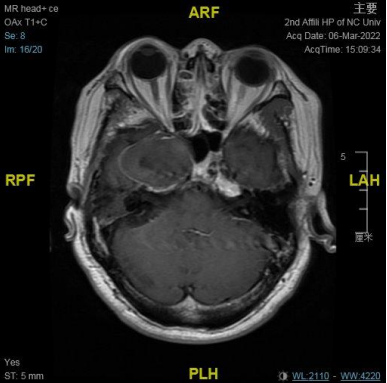
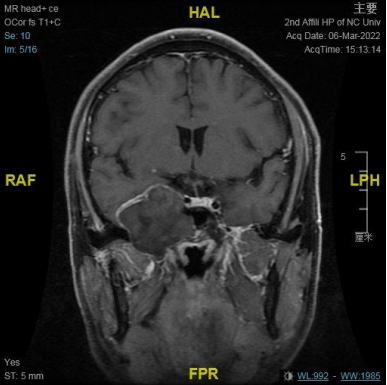
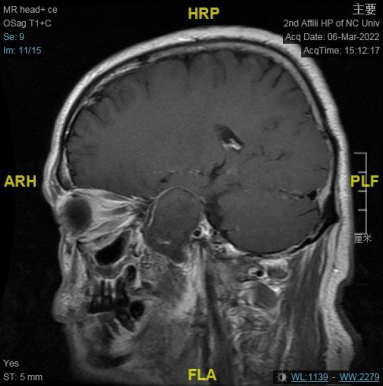
右侧中颅窝鞍旁见一大小约 34 mm✕40 mm✕47 mm 肿块,信号混杂,T1、T2 均呈等低高混杂信号,DWI 呈不均匀混杂信号,边缘包膜呈稍长 T1 短 T2 信号,肿块边界清;肿块无强化,边缘包膜呈明显强化。
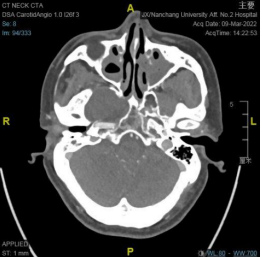
中颅窝右侧鞍旁可见无强化稍低密度影,边缘可见少许钙化影,边界清晰,邻近骨质受压变薄,邻近颈内动脉受压内移。
术前诊断
右侧鞍旁、中颅窝底良性肿瘤(表皮样囊肿?神经鞘膜瘤?动脉瘤血栓机化?),右侧分泌性中耳炎,双侧鼻息肉,慢性鼻窦炎。
拟行鼻内镜下颅底肿瘤切除术(经翼突入路)+双侧鼻息肉切除+双侧鼻窦开窗术+右侧鼓膜切开置管术。
手术经过
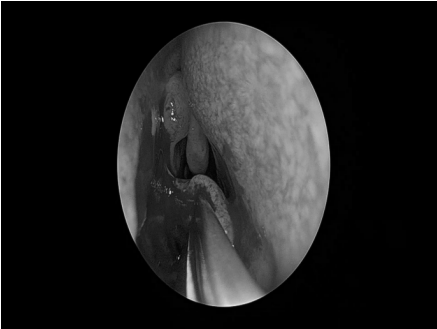
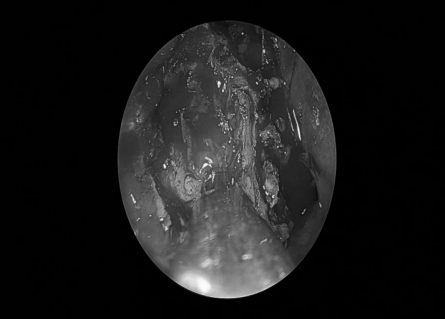
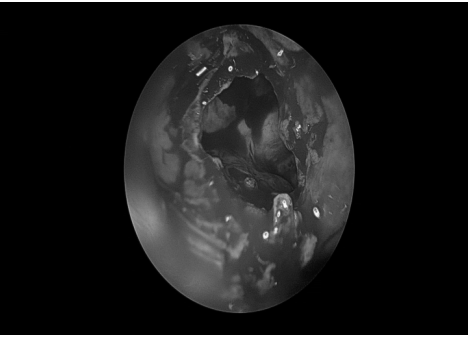
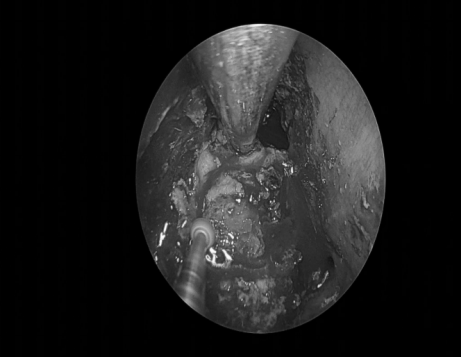
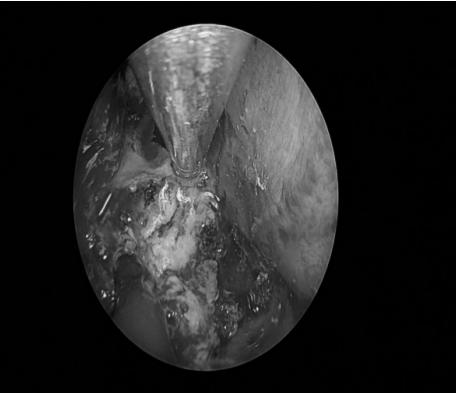
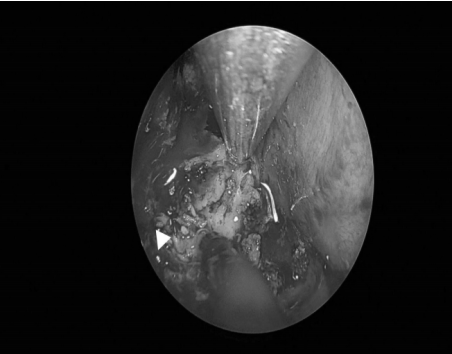
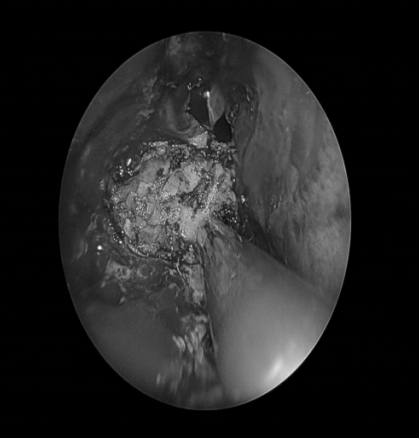
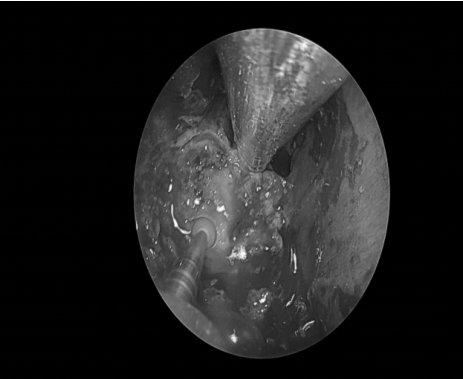
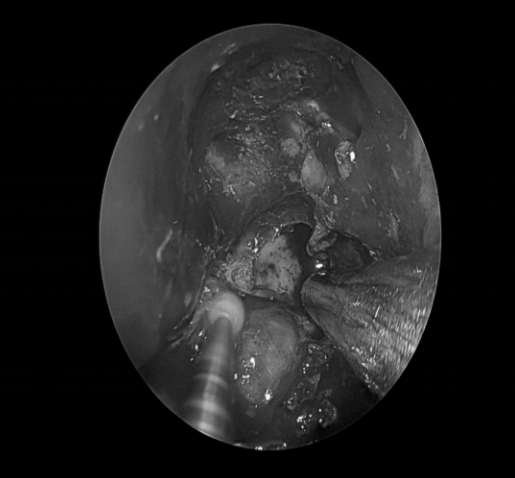
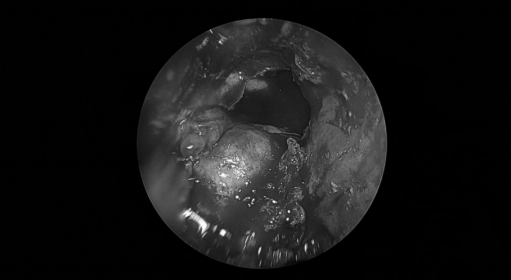
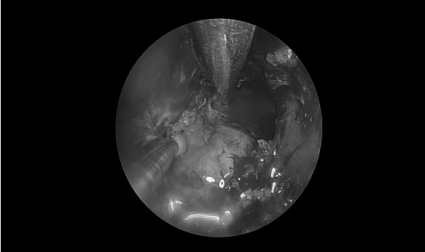
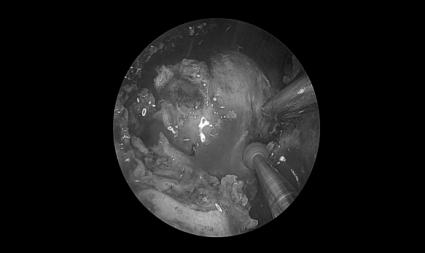
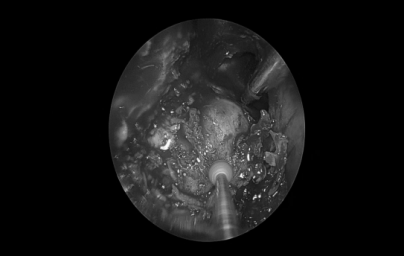
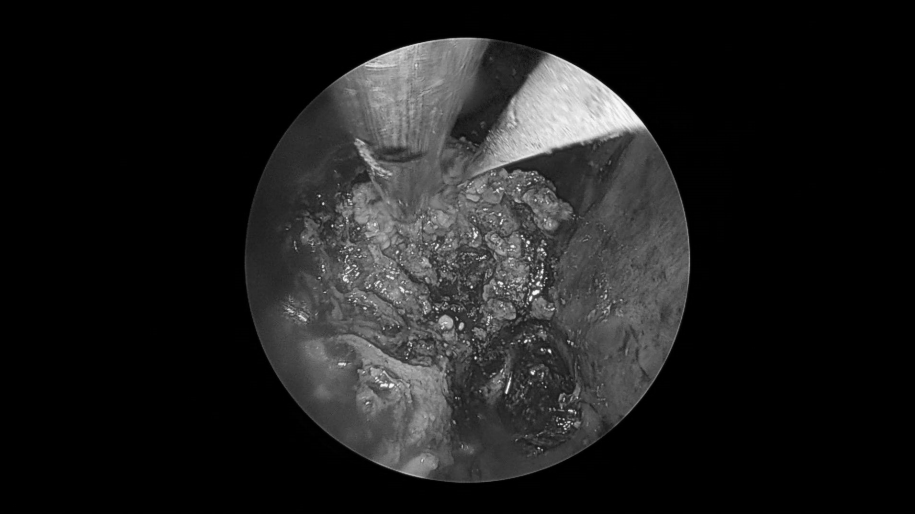
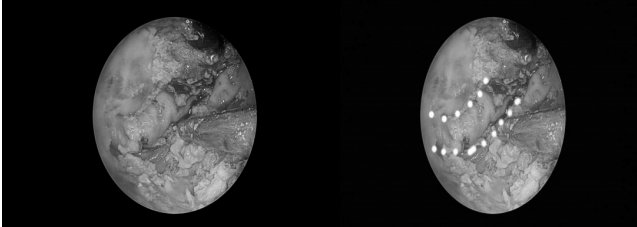

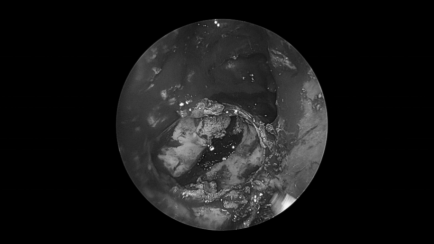
术后情况
术后病理:(颅底肿瘤)表皮样囊肿。(双侧鼻息肉) 息肉,嗜酸性粒细胞浸润<10% 背景炎细胞。
术后诊断:右侧鞍旁、中颅窝底良性肿瘤(表皮样囊肿),右侧分泌性中耳炎,双侧鼻息肉,慢性鼻窦炎
讨论分析
表皮样囊肿在颅底为桥小脑角区常见的肿瘤之一,又称为珍珠瘤或胆脂瘤,是神经管闭合时外胚层残留包埋形成的。
病灶匍匐式钻孔生长,多为囊性,囊壁为鳞状上皮呈同心圆排列,内容物为固态胆固醇结晶、蛋白及其他脂类成分,不含毛发、皮脂腺等皮肤附属物。
CT 表现为脑脊液密度,MRI 上表现为 T1WI 上病变比脑脊液的低信号略高,T2WI 又比脑脊液的高信号略低,无强化,少数仅边缘强化。需与蛛网膜囊肿和囊性神经鞘膜瘤鉴别。
神经鞘膜瘤沿着神经生长,其诊断通常直接依赖于脑神经的解剖走行。这类肿瘤可起源于任何脑神经,但是中颅窝最常见的是三叉神经鞘瘤,动眼神经鞘瘤少见,展神经和滑车神经的鞘瘤就极为罕见。
通常,Meckel 腔和半月神经节会受累,并且沿着颅底的神经孔道和裂隙生长,进入眼眶和颅外的软组织内。
MRI 上表现为 T1WI 表现为低信号,T2WI 呈等到高信号,大的病变常含有囊变和坏死区呈混杂强化。
动脉瘤是一种具有膨胀性并易于与该区肿瘤混淆的常见病变,应注意任何组织学检查进行之前需排除动脉瘤的可能性。影像特点变化较大,取决于栓塞的程度和管腔的通畅程度。
巨大的颈内动脉瘤使海绵窦扩大并使其侧壁向外膨隆,如果长时间作用,动脉的搏动可以造成海绵窦侧壁形态重塑。
CT 上,大的通畅的动脉瘤不易诊断,因为病变与强化的海绵窦混杂在一起,而且可以与其他强化的肿块如脑膜瘤混淆。动脉早期或 CTA 成像有利于区分动脉瘤和海绵窦本身。
完全血栓化的动脉瘤表现为低密度的病变伴有强化环,部分血栓化的动脉瘤表现为部分低密度的混杂密度的团块影,伴有强化的结节代表瘤腔,边缘钙化比较常见,反映了硬化的动脉斑块。
MRI 上,通畅的瘤腔表现为流空信号,涡流则表现为多种多样的信号强度。动脉瘤中血栓化的部分依据其出血的阶段不同,表现的信号强度也呈多样化。
根据所处时期不同,血栓内血液的降解产物按照离心的方式层状排列,早期的血栓含有正铁血红蛋白通常见于紧邻瘤腔的部分,陈旧的血栓含有含铁血红素,位于动脉瘤的周围。
结合此病例影像学特点:T1、T2 均呈等低高混杂信号,肿块边界清;肿块无强化,边缘包膜呈明显强化。
从 MRI 增强扫描上肿块无强化,可与神经鞘膜瘤相鉴别;CTA 成像无强化环及强化结节表现,肿块将颈内动脉向后推挤,MRI 增强也无病变周边高信号环及典型的动脉搏动伪影表现,这些影像学表现上可与动脉瘤相鉴别。
手术入路
1、耳科颞下窝入路:经典颞下窝入路 typeA、B、C 型,其包括了外耳道盲袋封闭、岩骨次全切、面神经前移位、乙状窦和颈内静脉填塞结扎等核心技术,可有效处理岩骨段颈内动脉、颈静脉孔区周围病变。
2、神经外科侧方入路:包括以翼点入路为代表的前外侧入路,以乙状窦后入路为代表的后外侧入路,以岩前入路、岩后入路、岩前后联合入路等为代表的侧方入路。
3、鼻内镜入路:包括经翼突入路、经上颌窦入路、经口入路。蝶骨翼突起于蝶骨体与蝶骨大翼交接处下方,分成翼内板和翼外板。翼内板和翼外板的前上部融合,下部分离形成翼切迹,与腭骨锥突连接。
翼内板和翼外板之间称为翼窝,为翼内肌的起始处。鼻内镜入路优点在于不损伤听力、颜面部无切口,但手术操作仍有许多困难,要求手术操作者磨除翼突时应十分熟悉翼腭窝、颞下窝的解剖结构。
好文章,需要你的鼓励
















